Embolia pulmonar
Perspectiva general
La embolia pulmonar se produce por un coágulo de sangre que obstruye y detiene el flujo de sangre hacia una arteria en los pulmones. En la mayoría de los casos, el coágulo de sangre comienza en una vena profunda de la pierna y se desplaza hasta el pulmón. En raras ocasiones, el coágulo se forma en una vena de otra parte del cuerpo. Cuando se forma un coágulo de sangre en una o más de las venas profundas del cuerpo, se denomina trombosis venosa profunda.
Debido a que uno o más coágulos obstruyen el flujo de sangre a los pulmones, la embolia pulmonar puede ser mortal. Sin embargo, el tratamiento rápido reduce en gran medida el riesgo de muerte. Tomar medidas para prevenir la formación de coágulos de sangre en las piernas te ayudará a protegerte contra la embolia pulmonar.
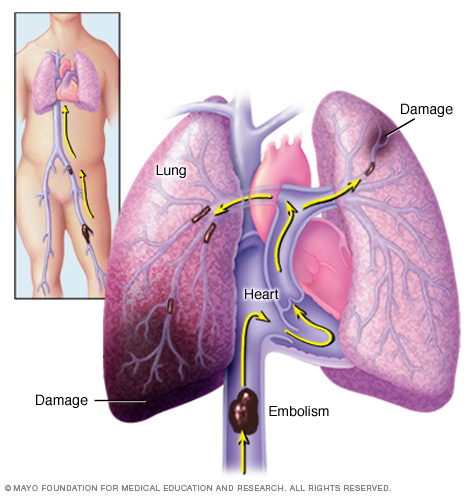
La embolia pulmonar se produce cuando un coágulo de sangre se atasca en una arteria pulmonar y bloquea el flujo de sangre hacia una parte del pulmón. Los coágulos de sangre suelen comenzar en las piernas y ascienden hacia el lado derecho del corazón para luego alojarse en los pulmones. Esto se denomina trombosis venosa profunda.
Síntomas
Los síntomas de la embolia pulmonar pueden variar mucho, en función de la extensión comprometida del pulmón, del tamaño de los coágulos y de si tienes una enfermedad cardíaca o pulmonar subyacente.
Los síntomas comunes incluyen los siguientes:
- Falta de aire. Este síntoma suele aparecer repentinamente. La dificultad para respirar sucede incluso en estado de reposo y empeora con la actividad física.
- Dolor en el pecho. Es posible que te sientas como si tuvieras un ataque cardíaco. El dolor suele ser agudo y se siente cuando respiras profundo, lo que puede impedirte hacerlo. Es posible que también lo sientas cuando toses, te inclinas hacia adelante o te agachas.
- Desmayo. Si la frecuencia cardíaca o la presión arterial disminuyen de repente, puedes desmayarte. Esto se llama síncope.
Otros síntomas que pueden ocurrir en la embolia pulmonar incluyen los siguientes:
- Tos posiblemente acompañada de mucosidad con sangre o con vetas de sangre
- Latidos del corazón rápidos o irregulares
- Sensación de desvanecimiento o mareos
- Hiperhidrosis
- Fiebre
- Dolor o hinchazón en la pierna, o ambos, por lo general detrás de la parte inferior de la pierna
- Piel húmeda o descolorida (cianosis)
Cuándo debes consultar a un médico
La embolia pulmonar puede ser mortal. Busca atención médica urgente si tienes falta de aire inexplicable, te duele el pecho o te desmayas.
Causas
Una embolia pulmonar se produce cuando una acumulación de material, en la mayoría de los casos un coágulo sanguíneo, se atasca en una arteria de los pulmones y bloquea el flujo sanguíneo. Los coágulos sanguíneos suelen provenir de las venas profundas de las piernas, una afección conocida como trombosis venosa profunda.
En muchos casos, los coágulos son múltiples. Las partes del pulmón que se nutren de cada arteria obstruida no pueden recibir sangre y pueden morir, lo que se conoce como infarto pulmonar. Esto hace que sea más difícil para los pulmones suministrar oxígeno al resto del cuerpo.
Ocasionalmente, las obstrucciones en los vasos sanguíneos se producen por sustancias distintas a los coágulos sanguíneos, como las siguientes:
- Grasa del interior de un hueso largo roto
- Parte de un tumor
- Burbujas de aire
Factores de riesgo
Aunque cualquier persona puede tener coágulos de sangre que provoquen una embolia pulmonar, hay ciertos factores que pueden aumentar el riesgo.
Antecedentes de coágulos sanguíneos
Corres un mayor riesgo si tú o alguno de tus parientes consanguíneos, como tu padre, tu madre o un hermano, tuvo antes coágulos sanguíneos venosos o embolia pulmonar.
Enfermedades y tratamientos
Algunas enfermedades y tratamientos te ponen en riesgo, por ejemplo:
- Enfermedades cardíacas. Las enfermedades cardíacas y de los vasos sanguíneos, específicamente la insuficiencia cardíaca, hacen más probable la formación de coágulos.
- Cáncer. Ciertos tipos de cáncer (especialmente los de cerebro, ovario, páncreas, colon, estómago, pulmón y riñón, y los que se han diseminado) pueden aumentar el riesgo de coágulos sanguíneos. Este riesgo aumenta aún más con la quimioterapia. El riesgo de que se formen coágulos también es más alto si tienes antecedentes familiares o personales de cáncer de mama y tomas tamoxifeno o raloxifeno (Evista).
- Cirugía. La cirugía es una de las principales causas de los problemas de coágulos sanguíneos. Por esta razón, se pueden administrar medicamentos para prevenir coágulos antes y después de una cirugía mayor, como la de reemplazo de articulaciones.
- Trastornos que afectan la coagulación. Algunos trastornos hereditarios afectan la sangre y la hacen más propensa a coagularse. Otros trastornos médicos, como la enfermedad renal, también pueden aumentar el riesgo de coágulos sanguíneos.
- Enfermedad por coronavirus 2019 (COVID-19). Las personas con síntomas graves de la COVID-19 presentan un mayor riesgo de embolia pulmonar.
Períodos prolongados de inactividad
Es más probable que se formen coágulos de sangre durante períodos de inactividad más largos de lo habitual, como los siguientes:
- Reposo en cama. Tener que hacer reposo en cama durante un período prolongado después de una cirugía, un ataque cardíaco, una fractura de pierna, un traumatismo o cualquier enfermedad grave te hace más propenso a que se formen coágulos de sangre. Cuando las piernas están en reposo durante mucho tiempo, el flujo de sangre por los vasos sanguíneos se vuelve más lento y se puede acumular sangre en las piernas. En ocasiones, esto genera la formación de coágulos de sangre.
- Viajes largos. Estar sentado en una posición con poco espacio durante largos viajes en avión o automóvil hace que el flujo de sangre en las piernas sea más lento, lo que aumenta el riesgo de que se formen coágulos.
Otros factores de riesgo
- Fumar. Por razones que no se comprenden bien, el consumo de tabaco aumenta el riesgo de coágulos sanguíneos en algunas personas, especialmente en aquellas que tienen otros factores de riesgo.
- Sobrepeso. El exceso de peso aumenta el riesgo de coágulos sanguíneos, especialmente en personas con otros factores de riesgo.
- Suplemento de estrógeno. El estrógeno de las píldoras anticonceptivas y de la terapia de reemplazo hormonal puede aumentar los factores de coagulación de la sangre, especialmente para las personas fumadoras o con sobrepeso.
- Embarazo. La presión del peso de un bebé sobre las venas de la pelvis puede hacer más lento el regreso de la sangre desde las piernas. Es más probable que se formen coágulos cuando la sangre se acumula o fluye más lentamente.
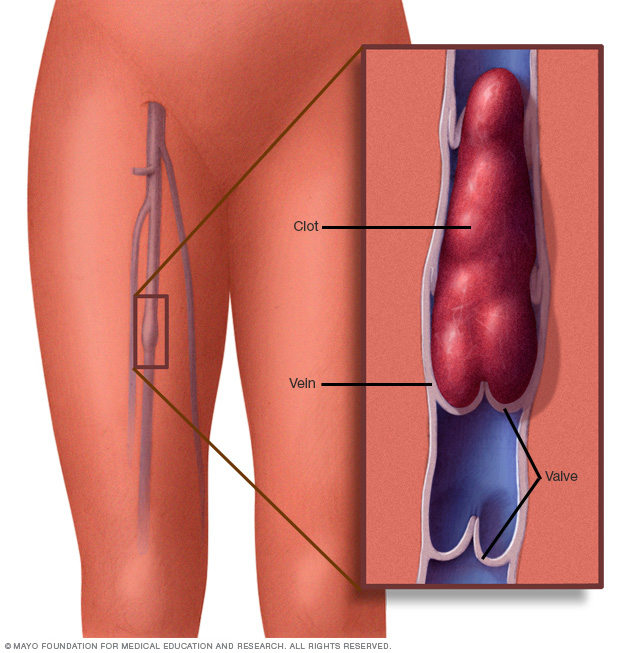
Un coágulo de sangre en una vena de la pierna puede producir hinchazón, dolor, calor y sensibilidad en el área afectada.
Complicaciones
La embolia pulmonar puede ser mortal. Alrededor de un tercio de las personas con embolia pulmonar no diagnosticada y no tratada no sobreviven. Sin embargo, cuando la afección se diagnostica y se trata con prontitud, esa cifra disminuye drásticamente.
Las embolias pulmonares también pueden conducir a hipertensión pulmonar, una afección en la que la presión arterial en los pulmones y en el lado derecho del corazón es demasiado alta. Cuando hay arterias obstruidas dentro de los pulmones, el corazón debe trabajar más para bombear la sangre a través de esos vasos, lo que aumenta la presión arterial y termina debilitando el corazón.
En raras ocasiones, en los pulmones permanecen pequeños coágulos llamados émbolos y, con el tiempo, se forman cicatrices en las arterias pulmonares. Esto restringe el flujo de sangre y provoca hipertensión pulmonar crónica.
Prevención
La prevención de coágulos en las venas profundas de las piernas ayudará a prevenir las embolias pulmonares. Por esta razón, la mayoría de los hospitales son exigentes en cuanto a la adopción de medidas para prevenir los coágulos sanguíneos, incluidas las siguientes:
- Anticoagulantes. Estos medicamentos suelen administrarse a personas con riesgo de desarrollar coágulos antes y después de una cirugía y a personas que ingresan en el hospital con determinadas enfermedades, como ataque cardíaco, accidente cerebrovascular o complicaciones a causa del cáncer.
- Medias de compresión. Las medias de compresión aprietan constantemente las piernas, lo que ayuda a las venas y los músculos de las piernas a hacer circular la sangre con mayor eficiencia. Son una forma segura, sencilla y económica de evitar que la sangre se acumule en las piernas durante y después de una cirugía.
- Elevación de las piernas. Elevar las piernas cuando sea posible y durante la noche puede ser muy eficaz. Levanta la parte inferior de tu cama de 4 a 6 pulgadas (10 a 15 cm) con bloques o libros.
- Actividad física. Moverse tan pronto como sea posible después de la cirugía puede ayudar a prevenir la embolia pulmonar y acelerar la recuperación en general. Esta es una de las principales razones por las que el personal de enfermería podría animarte a que te levantes, incluso el día de la cirugía, y camines a pesar del dolor en el lugar de la incisión quirúrgica.
- Compresión neumática. Este tratamiento utiliza manguitos a la altura del muslo o de la pantorrilla que se inflan automáticamente con aire y se desinflan cada pocos minutos. De este modo, se masajean y comprimen las venas de las piernas y se mejora el flujo sanguíneo.
Prevención en los viajes
El riesgo de que se formen coágulos sanguíneos durante los viajes es bajo, pero aumenta a medida que haces más viajes de larga distancia. Si tienes factores de riesgo de coágulos sanguíneos y te preocupa viajar, habla con el proveedor de atención médica.
El proveedor de atención médica podría sugerirte lo siguiente para prevenir la formación de coágulos sanguíneos durante los viajes:
- Bebe mucho líquido. El agua es el mejor líquido para prevenir la deshidratación, que puede influir en el desarrollo de coágulos sanguíneos. Evita el alcohol, ya que contribuye a la pérdida de líquidos.
- Ponte de pie. Camina por la cabina del avión una vez cada hora aproximadamente. Si viajas en automóvil, haz paradas frecuentes para que puedas caminar. Dobla las rodillas varias veces.
- Muévete en tu asiento. Inclínate, haz movimientos circulares con los tobillos y mueve los dedos de los pies hacia arriba y hacia abajo cada 15 a 30 minutos.
- Usa medias de compresión. El proveedor de atención médica puede recomendártelas para ayudar a mejorar la circulación y el movimiento de líquido en las piernas. Las medias de compresión están disponibles en una gama de modernos colores y texturas. También hay dispositivos, llamados calzadores de medias, para ayudarte a colocártelas.
Diagnóstico
La embolia pulmonar puede ser difícil de diagnosticar, especialmente si tienes una enfermedad cardíaca o pulmonar subyacente. Por esa razón, es probable que el proveedor de atención médica analice tus antecedentes médicos, te haga un examen físico y pida pruebas que pueden incluir una o más de las siguientes.
Análisis de sangre
El proveedor de atención médica puede solicitar un análisis de sangre para el dímero D, sustancia que participa en la descomposición de los coágulos. Los niveles altos pueden sugerir una mayor probabilidad de que se formen coágulos sanguíneos, aunque muchos otros factores también pueden causar niveles altos del dímero D.
Los análisis de sangre también pueden medir la cantidad de oxígeno y dióxido de carbono en la sangre. Un coágulo en un vaso sanguíneo de los pulmones puede reducir el nivel de oxígeno en la sangre.
Además, se pueden realizar análisis de sangre para determinar si tienes un trastorno de coagulación hereditario.
Radiografía torácica
Esta prueba no invasiva muestra imágenes en video del corazón y los pulmones. Aunque no se pueda diagnosticar una embolia pulmonar mediante radiografías, y pueda parecer que está todo bien aunque exista este problema, estas pruebas pueden ayudar a descartar otras afecciones con síntomas similares.
Ecografía
Un examen no invasivo conocido como ecografía dúplex, a veces llamada exploración dúplex o ecografía por compresión, utiliza ondas de sonido para explorar las venas y detectar coágulos sanguíneos en las venas profundas. Esta prueba puede examinar las venas del muslo, la rodilla y la pantorrilla, y a veces de los brazos.
Un dispositivo en forma de varilla llamado transductor se mueve sobre la piel dirigiendo las ondas sonoras a las venas que se están examinando. Estas ondas se reflejan de nuevo en el transductor para crear una imagen en movimiento en una computadora. La ausencia de coágulos reduce la probabilidad de una trombosis venosa profunda. Si hay coágulos, es probable que el tratamiento se inicie de inmediato.
Angiografía pulmonar por tomografía computarizada
La tomografía computarizada utiliza rayos X para generar imágenes trasversales del cuerpo. La angiografía pulmonar por tomografía computarizada, también llamada estudio de embolia pulmonar por tomografía computarizada, crea imágenes en 3D que pueden detectar cambios, como una embolia pulmonar, dentro de las arterias de los pulmones. En algunos casos, el medio de contraste se administra a través de una vena de la mano o del brazo durante la tomografía computarizada para delinear las arterias pulmonares.
Exploración de ventilación y perfusión
Cuando es necesario evitar la exposición a la radiación o al contraste de una tomografía computarizada debido a una enfermedad, es posible que se haga una exploración de ventilación y perfusión. En esta prueba, se inyecta una pequeña cantidad de una sustancia radioactiva llamada marcador en una vena del brazo. El marcador radioactivo traza un mapa del flujo de sangre (perfusión) y lo compara con el flujo de aire hacia los pulmones (ventilación pulmonar). Esta prueba puede utilizarse para determinar si los coágulos de sangre causan los síntomas de hipertensión pulmonar.
Angiografía de pulmón.
Esta prueba proporciona una imagen clara del flujo sanguíneo en las arterias de los pulmones. Es la forma más precisa para diagnosticar una embolia pulmonar. No obstante, como requiere un alto grado de habilidad para realizarla y tiene riesgos posiblemente graves, se suele hacer cuando otras pruebas no proporcionan un diagnóstico definitivo.
En una angiografía pulmonar, se inserta un catéter, que es un tubo delgado y flexible, en una vena grande, generalmente en la ingle, y se pasa por el corazón y a las arterias pulmonares. Luego, se inyecta una sustancia de contraste especial en el catéter. Se toman radiografías a medida que la sustancia de contraste se traslada por las arterias de los pulmones.
En algunos casos, este procedimiento puede causar un cambio temporal en el ritmo cardíaco. Además, la sustancia de contraste puede causar un mayor riesgo de daño renal en las personas con una función renal disminuida.
Resonancia magnética (RM)
La resonancia magnética es una técnica de obtención de imágenes médicas que utiliza un campo magnético y ondas de radio generadas por computadora para crear imágenes detalladas de los órganos y tejidos del cuerpo. La resonancia magnética suele ser la única que se hace en personas embarazadas a fin de evitar la radiación al feto, y en quienes pueden haber sufrido daños en los riñones por las sustancias de contraste utilizadas en otras pruebas.
Tratamiento
El tratamiento de la embolia pulmonar se centra en evitar que el coágulo sanguíneo aumente de tamaño y prevenir la formación de nuevos coágulos. El tratamiento inmediato es esencial para evitar complicaciones graves o la muerte.
El tratamiento puede incluir medicamentos, cirugía y otros procedimientos, así como atención médica continua.
Medicamentos
Los medicamentos incluyen diferentes tipos de anticoagulantes y disolventes de coágulos.
-
Anticoagulantes. Estos medicamentos denominados anticoagulantes evitan que los coágulos existentes se hagan más grandes y que se formen nuevos coágulos mientras el cuerpo intenta romperlos. La heparina es un anticoagulante de uso frecuente que puede administrarse por vía intravenosa o inyectarse bajo la piel. Actúa rápidamente y a menudo se administra junto con un anticoagulante oral, como la warfarina (Jantovin), hasta que el medicamento oral se vuelve eficaz. Esto puede llevar varios días.
Los anticoagulantes orales más nuevos funcionan más rápidamente y tienen menos interacciones con otros medicamentos. Algunos tienen la ventaja de que se administran por vía oral hasta que son eficaces, sin necesidad de usar heparina. Sin embargo, todos los anticoagulantes tienen efectos secundarios y el sangrado es el más común.
- Disolventes de coágulos. Aunque los coágulos suelen disolverse solos, a veces los trombolíticos (medicamentos que disuelven coágulos) administrados por vía intravenosa pueden disolverlos rápidamente. Debido a que estos medicamentos para disolver coágulos pueden causar sangrado repentino y grave, generalmente se reservan para situaciones que ponen en riesgo la vida.
Cirugía y otros procedimientos
- Eliminación de coágulos. Si tienes un coágulo grande en el pulmón, que pone en riesgo la vida, el proveedor de atención médica puede sugerirte extraerlo mediante un catéter fino y flexible que se introduce a través de los vasos sanguíneos.
- Filtro de venas. También se puede utilizar un catéter para colocar un filtro en la vena principal del cuerpo, la vena cava inferior, que va desde las piernas hasta el lado derecho del corazón. Este filtro puede ayudar a evitar que los coágulos lleguen a los pulmones. Este procedimiento suele realizarse solo en personas que no pueden tomar medicamentos anticoagulantes o que tienen coágulos de sangre aunque tomen anticoagulantes. Algunos filtros se pueden quitar cuando ya no se necesitan.
Atención médica continua
Debido a que puedes correr el riesgo de tener otra trombosis venosa profunda o una embolia pulmonar, es importante que continúes el tratamiento, por ejemplo, que sigas tomando anticoagulantes, y que se te controle con la frecuencia que indique el proveedor de atención médica. Además, visita regularmente al proveedor de atención médica para prevenir o tratar las complicaciones.
Preparación antes de la cita
La embolia pulmonar suele evaluarse primero en un hospital, una sala de emergencias o un centro de urgencias. Si crees que puedes tener una embolia pulmonar, busca atención médica de inmediato.
Qué puedes hacer
Es conveniente que prepares una lista que contenga lo siguiente:
- Una descripción detallada de tus síntomas
- Información sobre tus problemas médicos anteriores, especialmente cirugías o enfermedades recientes por las que hayas tenido que estar en reposo varios días
- Detalles sobre cualquier viaje largo en automóvil o avión que hayas hecho recientemente
- Todos los medicamentos que tomas, incluidas vitaminas, productos herbarios y otros suplementos, y las dosis
- Información sobre problemas médicos de tus padres o hermanos
- Preguntas que quieras hacerle al proveedor de atención médica
Qué esperar del médico
Durante el examen físico, el proveedor de atención médica probablemente te revisará las piernas para buscar indicios de un coágulo de una vena profunda (un área que esté hinchada, sensible, enrojecida y caliente). También te auscultará el corazón y los pulmones, te tomará la presión arterial y probablemente indicará una o más pruebas.
Last Updated Feb 8, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use