Hepatitis autoinmune
Perspectiva general
La hepatitis autoinmunitaria es la inflamación del hígado que se produce cuando el sistema inmunitario del cuerpo ataca las células hepáticas. No se sabe con claridad cuál es la causa exacta de la hepatitis autoinmunitaria pero, al parecer, los factores genéticos y ambientales con el tiempo interactúan y ocasionan la enfermedad.
Si la hepatitis autoinmunitaria no se trata puede formar cicatrices en el hígado (cirrosis) y, con el tiempo, insuficiencia hepática. Sin embargo, cuando se diagnostica y se trata a tiempo, es posible controlarla con medicamentos que inhiben el sistema inmunitario.
Un trasplante de hígado puede ser una opción cuando la hepatitis autoinmunitaria no responde a los tratamientos farmacológicos o en los casos de enfermedad hepática avanzada.
Síntomas
Los signos y síntomas de la hepatitis autoinmune varían de una persona a otra y pueden aparecer de forma repentina. Algunas personas presentan pocos problemas reconocidos, o no presentan ninguno, en la etapa temprana de la enfermedad, mientras que otras experimentan signos y síntomas que pueden incluir:
- Fatiga
- Malestar abdominal
- Color amarillento en la piel y la parte blanca de los ojos (ictericia)
- Agrandamiento del hígado
- Vasos sanguíneos anormales en la piel (angiomas aracniformes)
- Sarpullidos
- Dolores de las articulaciones
- Ausencia de periodos menstruales
Cuándo debes consultar con un médico
Solicita una consulta con tu médico si tienes signos o síntomas que te preocupan.
Causas
La hepatitis autoinmunitaria se produce cuando el sistema inmunitario, que generalmente ataca los virus, las bacterias y otros agentes patógenos, ataca el hígado. Este ataque al hígado puede provocar inflamación crónica y un daño grave a las células hepáticas. No se sabe por qué el cuerpo se ataca a sí mismo, pero los investigadores creen que la hepatitis autoinmunitaria podría producirse por la interacción de los genes que controlan el funcionamiento del sistema inmunitario y la exposición a ciertos virus o medicamentos.
Tipos de hepatitis autoinmune.
Los médicos han identificado dos formas principales de hepatitis autoinmune.
- Hepatitis autoinmune tipo 1. Este tipo de la enfermedad es el más frecuente. Puede ocurrir a cualquier edad. Aproximadamente la mitad de las personas con hepatitis autoinmune tipo 1 tienen otros trastornos autoinmunes, como la enfermedad celíaca, la artritis reumatoidea o la colitis ulcerosa.
- Hepatitis autoinmune tipo 2. Aunque los adultos pueden desarrollar hepatitis autoinmune tipo 2, es más frecuente en niños y jóvenes. Otras enfermedades autoinmunes pueden acompañar a este tipo de hepatitis autoinmune.
Factores de riesgo
Entre los factores que pueden aumentar el riesgo de padecer hepatitis autoinmune se incluyen los siguientes:
- Ser mujer. Aunque tanto hombres como mujeres pueden desarrollar hepatitis autoinmune, la enfermedad es más común en las mujeres.
- Antecedentes de ciertas infecciones. La hepatitis autoinmune puede desarrollarse después de haberse infectado con sarampión, herpes simple o el virus de Epstein-Barr. La enfermedad también se relaciona con la infección por hepatitis A, B o C.
- Predisposición genética. Según la evidencia, es posible heredar una predisposición a la hepatitis autoinmune.
- Tener una enfermedad autoinmune. Es posible que las personas que ya padecen una enfermedad autoinmune, como enfermedad celíaca, artritis reumatoidea o hipertiroidismo (enfermedad de Graves o tiroiditis de Hashimoto) tengan más probabilidades de desarrollar hepatitis autoinmune.
Complicaciones
La hepatitis autoinmunitaria que no se trata puede causar cicatrices permanentes en el tejido del hígado (cirrosis). Entre las complicaciones de la cirrosis, se incluyen las siguientes:
- Venas agrandadas en el esófago (várices esofágicas). Cuando la circulación por la vena porta está bloqueada, la sangre puede regresar por otros vasos sanguíneos, principalmente los del estómago y esófago. Los vasos sanguíneos tienen paredes delgadas y, debido a que llevan más cantidad de sangre que la que deben transportar, tienen más probabilidades de romperse y sangrar. El sangrado masivo en el esófago o el estómago a través de estos vasos sanguíneos es una emergencia potencialmente mortal que requiere atención médica inmediata.
- Líquido en el abdomen (ascitis). La enfermedad hepática puede causar la acumulación de grandes cantidades de líquidos en el abdomen. La ascitis puede ser molesta y puede interferir en la respiración; normalmente es un signo de cirrosis avanzada.
- Insuficiencia hepática. Se produce cuando el daño extenso en las células del hígado impide que el hígado funcione correctamente. En este punto, se necesita un trasplante de hígado.
- Cáncer de hígado. Las personas con cirrosis tienen un mayor riesgo de desarrollar cáncer de hígado.
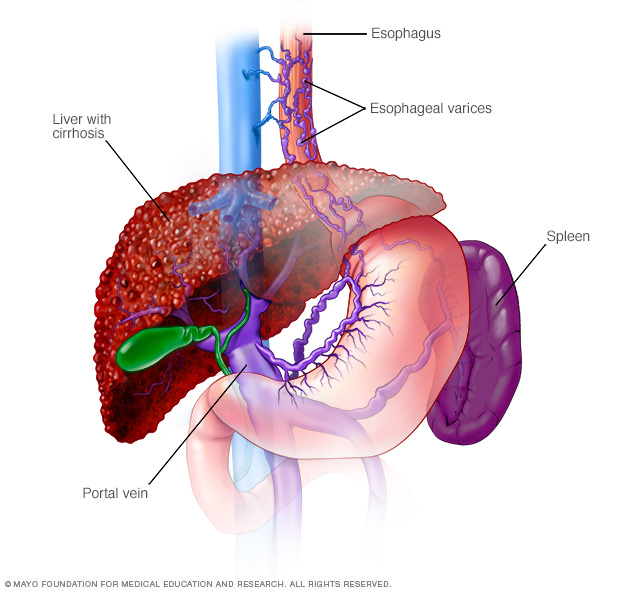
Las várices esofágicas son venas dilatadas en el esófago. A menudo, se deben a la obstrucción de la circulación sanguínea a través de la vena porta, que transporta la sangre desde el intestino, el páncreas y el bazo hasta el hígado.
Diagnóstico
Entre las pruebas y los procedimientos utilizados para diagnosticar la hepatitis autoinmune se incluyen los siguientes:
- Análisis de sangre. Analizar una muestra de sangre para verificar los anticuerpos puede distinguir una hepatitis autoinmune de una hepatitis viral y otras enfermedades con síntomas similares. Los análisis de anticuerpos también pueden ayudar a identificar el tipo de hepatitis autoinmune que tienes.
- Biopsia de hígado. Los médicos realizan una biopsia de hígado para confirmar el diagnóstico y determinar el grado y el tipo de daño hepático. Durante el procedimiento, se extrae una pequeña cantidad de tejido hepático con una aguja delgada que se pasa al hígado mediante una pequeña incisión en la piel. Luego, la muestra se envía a un laboratorio para su análisis.

En una biopsia de hígado, se extirpa una muestra pequeña de tejido hepático que se analiza en el laboratorio. Normalmente, la biopsia de hígado se hace al insertar una aguja delgada a través de la piel hasta llegar al hígado.
Tratamiento
Independientemente del tipo de hepatitis autoinmunitaria que tengas, el objetivo del tratamiento es ralentizar o detener el ataque del sistema inmunitario al hígado. Esto puede ayudar a retrasar la progresión de la enfermedad. Para alcanzar este objetivo, necesitarás medicamentos que disminuyan la actividad del sistema inmunitario. El tratamiento inicial suele consistir en la administración de prednisona. Pueden recomendarte un segundo medicamento, la azatioprina (Azasan, Imuran), además de la prednisona.
La prednisona, especialmente cuando se toma a largo plazo, puede causar una amplia gama de efectos secundarios graves, como diabetes, adelgazamiento de los huesos (osteoporosis), rotura de huesos (osteonecrosis), presión arterial alta, cataratas, glaucoma y aumento de peso.
Los médicos suelen recetar prednisona en dosis altas durante el primer mes de tratamiento. Luego, para reducir el riesgo de efectos secundarios, disminuyen progresivamente la dosis durante los siguientes meses hasta alcanzar la dosis más baja posible que controle la enfermedad. Añadir azatioprina también contribuye a evitar los efectos secundarios de la prednisona.
Aunque es posible que experimentes una remisión unos años después de iniciar el tratamiento, la enfermedad suele reaparecer si se suspende el medicamento. Dependiendo de tu situación, es posible que necesites un tratamiento de por vida.
Trasplante de hígado
Cuando los medicamentos no detienen el avance de la enfermedad, o cuando desarrollas cicatrices irreversibles (cirrosis) o insuficiencia hepática, la única opción posible es un trasplante de hígado.
Durante un trasplante de hígado, se extrae el hígado enfermo y se lo reemplaza por uno sano proveniente de un donante. Para los trasplantes de hígado generalmente se utilizan hígados de donantes de órganos fallecidos. En algunos casos, se puede realizar un trasplante de hígado de donante vivo. Durante un trasplante de hígado de donante vivo, recibes solo una parte de un hígado sano de un donante vivo. Ambos hígados comienzan a regenerar nuevas células de inmediato.
Preparación antes de la cita
Si tienes signos o síntomas que te preocupen, puedes empezar solicitando una consulta con tu médico de atención primaria. Si tu médico sospecha que puedes tener hepatitis autoinmunitaria, es posible que te derive a un especialista en enfermedades hepáticas (hepatólogo).
Debido a que la consulta puede ser breve, y por lo general hay muchos temas que tratar, es una buena idea prepararte para ir a la consulta. A continuación, incluimos información que te ayudará a prepararte y a saber qué puedes esperar del médico.
Qué puedes hacer
- Ten en cuenta las restricciones que debes cumplir antes de asistir a la consulta. Al momento de programar la consulta, asegúrate de preguntar si necesitas hacer algo con anticipación, como cuidarte con las comidas.
- Anota los síntomas que experimentes, incluidos aquellos que quizás no parezcan relacionados con el motivo de la consulta.
- Anota información personal clave, como episodios de estrés importantes o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que tomes.
- Lleva a un familiar o amigo contigo para que te ayude a recordar todo lo hablado en la consulta.
- Anota preguntas para hacerle al médico.
Con respecto a la hepatitis autoinmunitaria, estas son algunas de las preguntas básicas para hacerle al médico:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Existen otras causas posibles?
- ¿Qué pruebas necesito hacerme para confirmar que tengo hepatitis autoinmunitaria?
- ¿Cuán grave es el daño a mi hígado?
- ¿Es probable que mi trastorno sea temporal o crónico?
- ¿Cuáles son mis opciones de tratamiento?
- ¿El tratamiento puede curar la hepatitis autoinmunitaria?
- ¿Cuáles son los posibles efectos secundarios de cada tratamiento?
- ¿Cómo puede el tratamiento de la hepatitis autoinmunitaria afectar el control de mis otras enfermedades?
- ¿Puede alguno de mis medicamentos o hábitos causarme problemas hepáticos o agravar mis problemas hepáticos?
- ¿Necesito seguir alguna restricción en mi alimentación?
- ¿Debería ver a un especialista?
- ¿Existe alguna alternativa genérica al medicamento que me está recetando?
- ¿Tiene folletos u otros materiales impresos que pueda llevarme? ¿Qué sitios web me recomienda?
- ¿Con qué frecuencia tendré que asistir a consultas de seguimiento?
Qué esperar del médico
Es probable que el médico te haga una serie de preguntas. Es buena idea que te prepares para responderlas y de esa manera tendrás tiempo para repasar cualquier punto que te interese durante la consulta. El médico puede preguntarte:
- ¿Cuándo comenzaste a experimentar los síntomas?
- ¿Los síntomas han sido continuos o aislados?
- ¿Qué tan intensos son los síntomas?
- ¿Existe algo que, al parecer, mejore o empeore los síntomas?
- ¿Tomas algún medicamento o recibes algún tratamiento para los síntomas?
- ¿Tienes antecedentes familiares de enfermedades hepáticas?
Last Updated Mar 5, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



