Adenomiosis
Descripción general
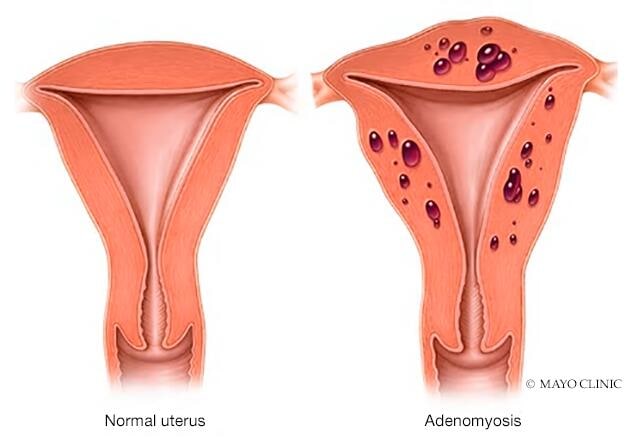
La adenomiosis se produce cuando el tejido que normalmente recubre el útero (tejido endometrial) se desarrolla en la pared muscular del útero. El tejido desplazado sigue actuando normalmente, se engrosa, se degrada y produce sangrado, durante cada ciclo menstrual. El resultado puede ser un útero agrandado y una menorragia dolorosa.
Los médicos no están seguros de las causas la adenomiosis, pero la enfermedad suele resolverse después de la menopausia. Para las mujeres que tienen molestias graves por la adenomiosis, los tratamientos hormonales pueden ayudar. La extirpación del útero (histerectomía) cura la adenomiosis
Síntomas
En ocasiones, la adenomiosis no causa signos ni síntomas, o causa solo una molestia leve. Sin embargo, la adenomiosis puede causar lo siguiente:
- Sangrado menstrual abundante y prolongado
- Cólicos intensos o dolor pélvico punzante como una puñalada durante la menstruación (dismenorrea)
- Dolor pélvico crónico
- Relaciones sexuales dolorosas (dispareunia)
Es posible que el útero aumente de tamaño. Si bien es posible que no sepas que el útero está más grande, quizás notes sensibilidad o presión en la parte baja del abdomen.
Cuándo consultar al médico
Si tienes un sangrado intenso y prolongado o cólicos fuertes durante los períodos menstruales que interfiere en tus actividades diarias, pide una cita con el médico.
Causas
Se desconoce la causa de la adenomiosis. Ha habido varias teorías, incluidas las siguientes:
- Crecimiento de tejido invasivo. Algunos expertos creen que las células endometriales del revestimiento del útero invaden el músculo que forma la pared uterina. Las incisiones uterinas realizadas durante una operación, como una cesárea, podrían fomentar la invasión directa de las células endometriales hacia la pared del útero.
- Orígenes del desarrollo. Otros expertos suponen que el tejido endometrial se deposita en el músculo uterino cuando el útero se forma inicialmente en el feto.
- Inflamación uterina relacionada con el trabajo de parto. Otra teoría sugiere que existe una relación entre la adenomiosis y el trabajo de parto. La inflamación del revestimiento uterino durante el período posparto podría causar una rotura en el límite normal de las células que recubren el útero.
- Orígenes de las células madre. Una teoría reciente propone que las células madre de la médula ósea podrían invadir el músculo uterino y causar la adenomiosis.
Independientemente de la manera en que se desarrolle la adenomiosis, su crecimiento depende del estrógeno circulante en el cuerpo.
Factores de riesgo
Entre los factores de riesgo de la adenomiosis se encuentran:
- Cirugías uterinas previas, como cesáreas, extracción de fibromas o dilatación y curetaje
- Parto
- Edad mediana
La mayoría de los casos de adenomiosis, que depende del estrógeno, se encuentran en mujeres entre los 40 y 50 años. La presencia de adenomiosis en estas mujeres se puede relacionar con la exposición más prolongada al estrógeno en comparación con aquella de las mujeres más jóvenes. Sin embargo, las investigaciones actuales sugieren que la afección podría ser también común en mujeres más jóvenes.
Complicaciones
Si sueles tener sangrado intenso y prolongado durante tus períodos, puedes sufrir de anemia crónica, que causa cansancio y otros problemas de salud.
Si bien no es dañina, el dolor y el sangrado excesivo relacionados con la adenomiosis pueden alterar tu estilo de vida. Podrías evitar realizar actividades que antes disfrutabas debido al dolor o a la preocupación de tener un posible sangrado.
Diagnóstico
Algunas otras afecciones uterinas pueden provocar signos y síntomas similares a los de la adenomiosis, por eso la adenomiosis es tan difícil de diagnosticar. Algunas de estas afecciones son los fibromas (leiomiomas), el crecimiento de células uterinas fuera del útero (endometriosis) y la formación de bultos en la membrana mucosa del útero (pólipos endometriales).
El médico podría llegar a la conclusión de que tienes adenomiosis después de descartar otras causas posibles de los signos y síntomas que tienes.
Para diagnosticar la adenomiosis, el médico tiene en cuenta lo siguiente:
- Signos y síntomas
- Una exploración ginecológica que indica que el útero aumentó de tamaño y está sensible
- Ecografías del útero
- Resonancias magnéticas del útero
En algunos casos, el médico podría tomar una muestra del tejido uterino para hacer un análisis (biopsia endometrial) y verificar que no tengas una afección más grave. No obstante, el médico no podrá confirmar el diagnóstico de adenomiosis con una biopsia endometrial.
Las pruebas por imágenes, como la ecografía y la imágenes por resonancia magnética, permiten detectar los signos de la adenomiosis, pero la única forma de confirmar el diagnóstico es a través de un examen del útero después de la histerectomía.
Tratamiento
La adenomiosis suele desaparecer después de la menopausia, por lo que es posible que el tratamiento dependa de cuán cerca te encuentres de esa etapa de la vida.
Las opciones de tratamiento de la adenomiosis incluyen las siguientes:
- Medicamentos antiinflamatorios. Es posible que tu médico te recomiende medicamentos antiinflamatorios, como ibuprofeno (Advil, Motrin IB, otros), para controlar el dolor. Si empiezas a tomar un medicamento antiinflamatorio uno o dos días antes de que comience tu período y continúas tomándolo durante este, podrás reducir el flujo menstrual y ayudar a aliviar el dolor.
- Medicamentos hormonales. Las pastillas anticonceptivas combinadas de estrógeno y progestina, o los parches o anillos vaginales que contienen hormonas pueden reducir el sangrado intenso y el dolor asociados a la adenomiosis. Los anticonceptivos que contienen solo progestina, como un dispositivo intrauterino o las píldoras anticonceptivas de uso continuo, a menudo causan amenorrea (ausencia de períodos menstruales), lo que podría proporcionar cierto alivio.
- Histerectomía. Si el dolor es intenso y ningún otro tratamiento ha funcionado, tu médico podría sugerirte una cirugía para extirpar el útero. No hace falta extirpar los ovarios para controlar la adenomiosis.
Autocuidados
Con el fin de aliviar el dolor y los calambres pélvicos relacionados con la adenomiosis, intenta seguir estos consejos:
- Toma un baño de inmersión tibio.
- Colócate un paño caliente sobre el abdomen.
- Toma un medicamento antiinflamatorio de venta libre, como el ibuprofeno (Advil, Motrin IB u otros).
Preparación para la consulta
La primera consulta será con el proveedor de atención primaria o con el ginecólogo.
Qué puedes hacer
Prepara una lista de lo siguiente:
- Los signos y síntomas, y cuándo comenzaron
- Todos los medicamentos, las vitaminas y otros suplementos que tomes, incluidas las dosis
- Información médica, incluidos los antecedentes menstruales y de partos
- Preguntas para hacerle al médico
Para la adenomiosis, estas son algunas preguntas básicas que puedes hacer al médico:
- ¿Existen medicamentos que pueda tomar para mejorar los síntomas?
- ¿En qué circunstancias se recomienda la cirugía?
- ¿La afección puede comprometer mi capacidad para quedar embarazada?
No dudes en hacer otras preguntas.
Qué esperar del médico
El médico podría hacerte estas preguntas:
- ¿Cuándo suelen aparecer los síntomas?
- ¿Cuál es la gravedad de los síntomas?
- ¿Cuándo fue tu último periodo?
- ¿Podrías estar embarazada?
- ¿Estás usando un método anticonceptivo? De ser así, ¿cuál?
- ¿Los síntomas parecen estar relacionados con el ciclo menstrual?
- ¿Existe algo que haga que mejoren los síntomas?
- ¿Hay algo que empeore los síntomas?
Last Updated Jun 18, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use