Cáncer de vagina
Perspectiva general
El cáncer vaginal es una proliferación de células que comienza en la vagina. Las células se multiplican rápidamente y pueden invadir y destruir tejidos sanos del cuerpo.
La vagina es parte del sistema reproductor femenino. Es un conducto muscular que conecta el útero con los genitales externos. Algunas veces se lo denomina canal de parto.
El cáncer que se origina en la vagina es poco común. La mayoría de los tipos de cáncer de vagina se originaron en otra parte y se diseminaron hacia allí.
Cuando el cáncer vaginal diagnosticado está limitado a la vagina, la posibilidad de curarse es la mejor. Cuando el cáncer se disemina más allá de la vagina, es mucho más difícil de tratar.
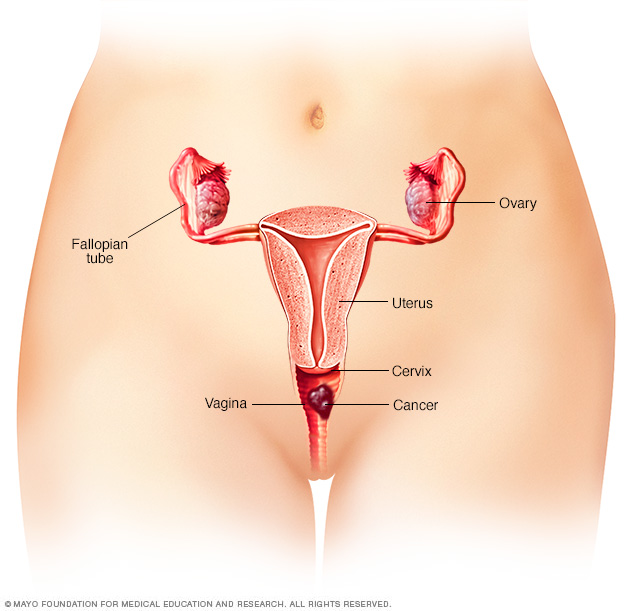
El cáncer vaginal comienza como una proliferación celular en la vagina. La vagina es un conducto muscular que conecta el útero con los genitales externos.
Síntomas
Es posible que el cáncer vaginal no cause ningún síntoma al principio. Sin embargo, a medida que crece, puede causar signos y síntomas como los siguientes:
- Sangrado vaginal que no es común, como sangrado después de la menopausia o después de tener relaciones sexuales
- Secreción vaginal
- Un bulto o un tumor en la vagina
- Micción dolorosa
- Micción frecuente
- Estreñimiento
- Dolor pélvico
Cuándo debes consultar con un médico
Programa una cita con un médico u otro profesional de la salud si tienes algún síntoma persistente que te preocupa.
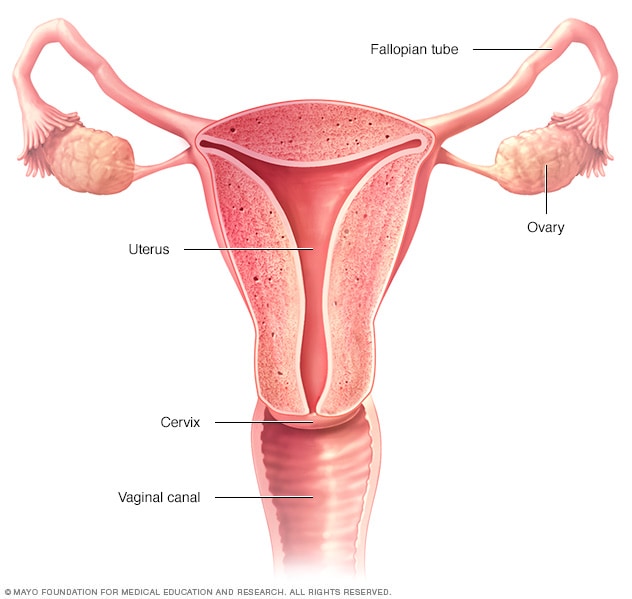
Los ovarios, las trompas de Falopio, el útero, el cuello del útero y la vagina (canal vaginal) forman el aparato reproductor femenino.
Causas
El cáncer vaginal comienza cuando las células de la vagina presentan cambios en su ADN. El ADN de una célula contiene las instrucciones que le indican a esta qué debe hacer. En las células sanas, el ADN da las instrucciones para crecer y multiplicarse a un determinado ritmo. Las instrucciones también les indican a las células en qué momento deben morir. En el caso de las células cancerosas, los cambios en el ADN hacen que las instrucciones sean diferentes; por ejemplo, hacen que las células cancerosas se multipliquen a gran velocidad. De este modo, las células cancerosas siguen viviendo mientras que las células sanas mueren. Esto origina un exceso de células.
Las células cancerosas pueden formar una masa llamada tumor. El tumor puede crecer e invadir y destruir el tejido corporal sano. Con el tiempo, las células cancerosas pueden desprenderse y diseminarse a otras partes del cuerpo. Cuando el cáncer se disemina, se llama cáncer metastásico.
Se cree que la mayoría de los cambios en el ADN que derivan en tipos de cáncer vaginal son provocados por el virus del papiloma humano, o VPH. El VPH es un virus común que se transmite por contacto sexual. En la mayoría de las personas, nunca genera problemas y, a menudo, desaparece solo. Sin embargo, en otras personas puede provocar cambios en las células que podrían derivar en cáncer.
Tipos de cáncer vaginal
El cáncer vaginal se divide en diferentes tipos según las células afectadas. Tipos de cáncer vaginal:
- Carcinoma de células escamosas vaginales: se origina en células delgadas y planas, llamadas células escamosas. Las células escamosas recubren la superficie de la vagina. Es el tipo más común.
- Adenocarcinoma vaginal: se origina en las células glandulares de la superficie de la vagina. Este tipo de cáncer vaginal es poco frecuente. Se lo asocia a un medicamento llamado dietilestilbestrol, que se solía usar para prevenir el aborto espontáneo.
- Melanoma vaginal: se origina en las células que producen pigmentos, llamadas melanocitos. Es un tipo muy poco común.
- Sarcoma vaginal: se origina en las células del tejido conectivo o en las células musculares de las paredes de la vagina. Es un tipo muy poco común.
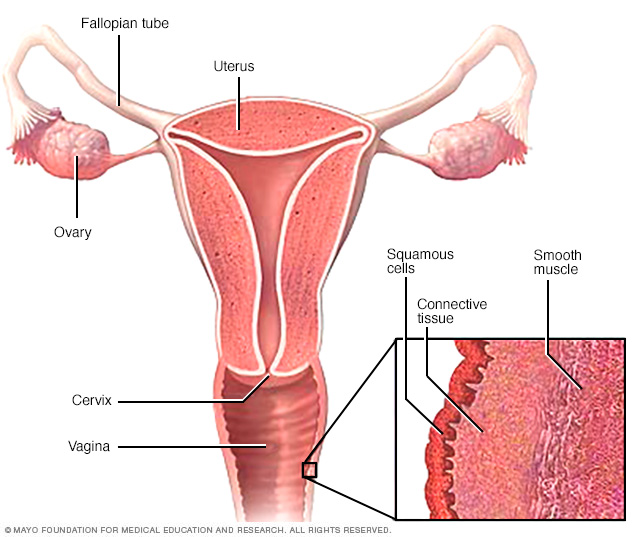
El cáncer vaginal suele comenzar en las células planas y delgadas que recubren la superficie de la vagina. Otros tipos de cáncer vaginal pueden desarrollarse en otras células en la superficie de la vagina o en capas de tejido más profundas.
Factores de riesgo
Los factores que pueden aumentar el riesgo de tener cáncer vaginal son los siguientes:
Edad avanzada
El riesgo de padecer cáncer vaginal aumenta con la edad. El cáncer vaginal aparece con más frecuencia en adultos mayores.
Exposición al virus del papiloma humano
El virus del papiloma humano, también llamado VPH, es un virus común que se transmite por contacto sexual Se cree que el VPH causa muchos tipos de cáncer, incluido el cáncer vaginal. En la mayoría de las personas, el VPH no causa ningún problema y desaparece solo. En otras personas, el VPH produce cambios en las células de la vagina, lo que puede aumentar el riesgo de cáncer.
Tabaquismo
Fumar tabaco aumenta el riesgo de cáncer vaginal.
Exposición a medicamentos para la prevención de abortos espontáneos
Si tu madre tomaba un medicamento llamado dietilestilbestrol cuando estaba embarazada, tu riesgo de cáncer vaginal puede ser mayor. El dietilestilbestrol solía usarse para prevenir los abortos espontáneos. Este medicamento está asociado a un tipo de cáncer vaginal llamado adenocarcinoma celular.
Complicaciones
El cáncer vaginal puede diseminarse a otras partes del cuerpo. Se disemina con mayor frecuencia a los pulmones, el hígado y los huesos. Cuando el cáncer se disemina, se llama cáncer metastásico.
Prevención
No existe una forma segura de prevenir el cáncer vaginal. Sin embargo, puedes correr menos riesgo si haces lo siguiente:
Busca exámenes pélvicos regulares y exámenes de Papanicolaou
Los exámenes pélvicos regulares y los exámenes de Papanicolaou se utilizan para detectar signos de cáncer del cuello del útero. Algunas veces, se detecta el cáncer vaginal durante estas pruebas. Pregúntale al equipo de atención médica con qué frecuencia debes realizarte los exámenes de detección de cáncer del cuello del útero y cuáles son las pruebas adecuadas para ti.
Considera recibir la vacuna contra el virus del papiloma humano
Recibir una vacuna para prevenir la infección por el virus del papiloma humano (VPH) puede reducir el riesgo de cáncer vaginal y otros tipos de cáncer relacionados con el VPH. Pregúntale a tu equipo de atención médica si la vacuna contra el VPH es adecuada para ti.
Diagnóstico
Las pruebas y los procedimientos que se utilizan para diagnosticar el cáncer vaginal incluyen lo siguiente:
-
Examen pélvico. Este examen permite al profesional de la salud inspeccionar los órganos reproductores. Por lo general, se realiza durante un control regular. Pero podría ser necesario si tienes síntomas de cáncer vaginal.
Durante el examen, el profesional de la salud inspecciona cuidadosamente los genitales externos. Inserta dos dedos de una mano en la vagina. Al mismo tiempo, con la otra mano presiona el abdomen para sentir el útero y los ovarios. Se introduce en la vagina un instrumento llamado espéculo. Este instrumento abre el canal vaginal para que el profesional de la salud pueda examinar cambios en la vagina y en el cuello del útero. Los cambios podrían ser signos de cáncer u otros problemas.
- Inspección de la vagina con un instrumento amplificador. La colposcopía es un examen en el que se observa la vagina con un instrumento amplificador especial que tiene luz. Este examen ayuda a amplificar la superficie de la vagina para observar cualquier cambio que pueda ser cancerígeno.
- Extracción de una muestra de tejido de la vagina para análisis. Una biopsia es un procedimiento que consiste en extraer una muestra de tejido para analizar si tiene células cancerosas. Por lo general, se realiza durante un examen pélvico o una colposcopía. La muestra de tejido se envía a un laboratorio para analizarla.
Estadificación
Si descubres que tienes cáncer vaginal, tu equipo de atención médica puede recomendarte pruebas para descubrir la extensión del cáncer. La extensión del cáncer y su posible diseminación se conocen como estadio del cáncer. El estadio indica si hay probabilidades de que el cáncer se cure. Además, le ayuda al equipo de atención médica a crear un plan de tratamiento.
Las pruebas utilizadas para descubrir el estadio del cáncer son las siguientes:
- Estudios por imágenes. Los estudios por imágenes pueden incluir radiografías, tomografías computarizadas, resonancias magnéticas o tomografías por emisión de positrones.
- Microcámaras para ver dentro del cuerpo. Los procedimientos que utilizan microcámaras para ver dentro del cuerpo pueden ayudar al médico a determinar si el cáncer se ha diseminado a ciertas áreas. El procedimiento que se usa para inspeccionar el interior de la vejiga se llama cistoscopia. El procedimiento que se usa para inspeccionar el interior del recto se llama proctoscopia.
La información obtenida en estas pruebas y estos procedimientos se utiliza para designarle al cáncer un estadio. Los estadios del cáncer vaginal van del 1 al 4. El número más bajo indica que el cáncer se encuentra solamente en la vagina. A medida que el cáncer avanza, el estadio sube. Un cáncer vaginal en estadio 4 puede haber crecido y afectado a los órganos cercanos, o haberse diseminado a otras partes del cuerpo.
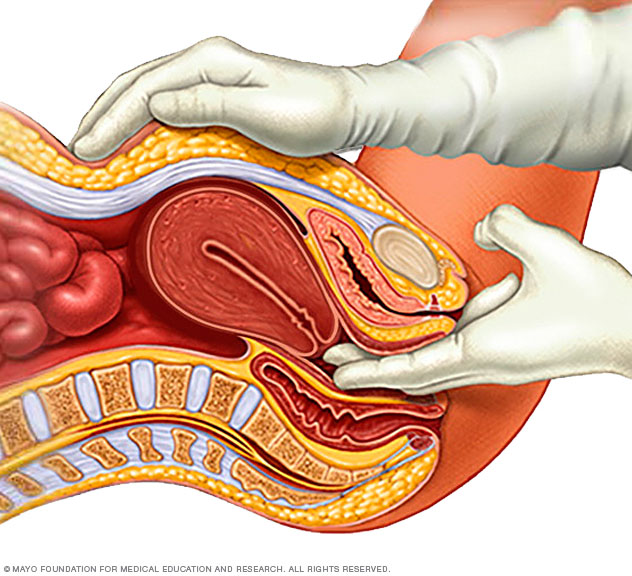
Durante un examen pélvico, el médico se pone guantes e introduce uno o dos dedos en la vagina. Al hacer presión simultáneamente en el abdomen, el médico puede revisar el útero, los ovarios y otros órganos.
Tratamiento
El tratamiento para la mayoría de los tipos de cáncer vaginal empieza con radioterapia y quimioterapia al mismo tiempo. En el caso de los tipos de cáncer muy pequeños, la cirugía podría ser el primer tratamiento.
Las opciones de tratamiento para el cáncer vaginal dependen de varios factores. Entre ellos, se incluyen el tipo de cáncer que tengas y la etapa en la que esté. Tú y el equipo de atención médica decidirán juntos cuáles son los mejores tratamientos para ti. Tu equipo tendrá en cuenta cuáles son tus objetivos con respecto al tratamiento y los efectos secundarios que quieras aceptar.
El tratamiento contra el cáncer vaginal suele estar coordinado por un médico que se especializa en tratar tipos de cáncer que afectan al sistema reproductivo femenino. A este médico se lo conoce como ginecólogo oncólogo.
Radioterapia
La radioterapia utiliza potentes haces de energía para destruir las células cancerosas. La energía proviene de rayos X, protones u otras fuentes. Entre los procedimientos de radioterapia, se incluyen los siguientes:
- Radiación externa. A la radiación externa también se la llama radioterapia de haz externo. Aquí se usa una gran máquina que dirige los haces de radiación hacia puntos específicos del cuerpo.
- Radiación interna. A la radiación interna también se la conoce como braquiterapia. Este procedimiento implica colocar dispositivos radioactivos en la vagina o cerca de ella. Algunos tipos de dispositivos son implantes pequeños, cables y cilindros, entre otros materiales. Después de un período determinado, los dispositivos pueden ser retirados. La radiación interna suele usarse después de aplicar radiación externa.
En la mayoría de los casos de cáncer vaginal, el tratamiento elegido es una combinación de radioterapia con dosis bajas de medicamentos de quimioterapia. La quimioterapia es un tratamiento en el que se usan medicamentos fuertes para destruir las células cancerosas. Usar dosis bajas de medicamentos de quimioterapia durante los tratamientos de radiación hace que la radiación sea más eficaz.
La radiación también se puede usar después de una cirugía para destruir las células cancerosas que pudieron haber quedado.
Cirugía
Los tipos de cirugía que se pueden utilizar para tratar el cáncer vaginal incluyen los siguientes:
- Extirpación de la vagina. La vaginectomía es una operación donde se extirpan algunas partes de la vagina o todo el órgano. Puede ser una opción en el caso de algún tipo de cáncer vaginal pequeño que no se ha expandido más allá de la vagina. Por lo general, se realiza cuando el cáncer no es de gran tamaño y se encuentra alejado de estructuras importantes. Si el cáncer se está desarrollando cerca de una parte importante, como el conducto que transporta la orina fuera del cuerpo, es posible que la cirugía no sea una opción.
- Extirpación de varios de los órganos en la pelvis. La exenteración pélvica es una operación en la que se extirpan muchos de los órganos de la pelvis. Se puede realizar cuando el cáncer vuelve a aparecer o cuando no responde a otros tratamientos. Durante la exenteración pélvica, un cirujano puede extirpar la vejiga, los ovarios, el útero, la vagina y el recto. Se hacen orificios en el abdomen para permitir que el cuerpo elimine la orina y los desechos.
Si la vagina se extirpa por completo, puedes optar por someterte a una cirugía para construir una nueva vagina. Los cirujanos usan trozos de piel o músculos de otras partes del cuerpo para formar una nueva vagina.
Una vagina reconstruida te permite tener relaciones sexuales vaginales. Es posible que las relaciones sexuales se sientan diferentes después de la cirugía. La reconstrucción de la vagina hace que se pierda la lubricación natural. Es posible que también se pierda la sensibilidad debido a los cambios en los nervios.
Otras opciones
Si otros tratamientos no son efectivos para controlar el cáncer, se podría recurrir a los siguientes:
- Quimioterapia. La quimioterapia usa medicamentos fuertes para destruir células cancerosas. Se recomienda la quimioterapia si el cáncer ya se ha diseminado a otras partes del cuerpo o si regresa después de seguir otros tratamientos.
- Inmunoterapia. La inmunoterapia es un tratamiento con medicamentos que ayuda al sistema inmunitario del cuerpo a atacar las células cancerosas. El sistema inmunitario combate las enfermedades atacando los gérmenes y otras células que no deberían estar en el cuerpo. Las células cancerosas sobreviven porque se ocultan del sistema inmunitario. La inmunoterapia ayuda a las células del sistema inmunitario a encontrar y atacar las células cancerosas. Esta puede ser una buena opción si el cáncer está avanzado y otros tratamientos no han sido eficaces. Con frecuencia, se recurre a la inmunoterapia para tratar el melanoma vaginal.
- Ensayos clínicos. Los ensayos clínicos son experimentos donde se ponen a prueba nuevos métodos de tratamiento. Si bien el ensayo clínico brinda la posibilidad de probar los últimos avances en materia de tratamientos, no se garantiza que se encontrará una cura. Si te interesa probar un ensayo clínico, háblalo con tu equipo de atención médica.
Cuidados paliativos
Los cuidados paliativos son un tipo especial de atención médica que te ayuda a sentirte mejor cuando tienes una enfermedad grave. Si tienes cáncer, los cuidados paliativos pueden ayudar a aliviar el dolor y otros síntomas. Los cuidados paliativos están a cargo de un equipo de profesionales de la salud. Este equipo puede incluir a médicos, personal de enfermería y otros profesionales específicamente capacitados. Su objetivo consiste en mejorar la calidad de vida del paciente y la familia.
Los especialistas en cuidados paliativos trabajan contigo, con tu familia y con el equipo de atención médica para ayudar a que te sientas mejor. Todos ellos brindan otra forma de apoyo mientras recibes tratamiento contra el cáncer. Puedes recibir cuidados paliativos al mismo tiempo que los tratamientos intensivos contra el cáncer, como cirugías, quimioterapia o radioterapia.
Cuando los cuidados paliativos se usan junto con todos los otros tratamientos correspondientes, las personas que tienen cáncer pueden sentirse mejor y vivir más.
Estrategias de afrontamiento, y apoyo
La forma en que cada persona responde a un diagnóstico de cáncer es única. Tal vez quieras rodearte de amigos y familiares, o quieras pasar un tiempo a solas para procesar cómo te sientes. Hasta que encuentres lo que funciona para ti, podrías intentar lo siguiente:
- Obtén información sobre el tipo de cáncer que tienes. Ten en cuenta que esta debe ser suficiente como para tomar decisiones sobre tu atención. Anota las preguntas que quieras hacer en la próxima cita médica. Pídele a algún amigo o miembro de la familia que te acompañe a la cita médica para tomar notas. Pídele al equipo de atención médica otras fuentes de información. Contar con más información puede ayudarte a tomar decisiones sobre tu tratamiento con más facilidad.
-
Mantén la intimidad con tu pareja. Es probable que los tratamientos contra el cáncer vaginal tengan efectos secundarios que dificulten la intimidad sexual. Busca nuevas formas de tener intimidad.
Pasar tiempo de calidad con tu pareja y tener conversaciones significativas son formas de fomentar la intimidad emocional. Cuando sientas que estás lista para tener intimidad física, ve despacio.
Si los efectos secundarios de índole sexual del tratamiento contra el cáncer están afectando negativamente la relación con tu pareja, consulta con tu equipo de atención médica.
-
Crea una red de apoyo. Tener amigos y familiares que te apoyan puede ser valioso. Quizás descubras que te ayuda mucho hablar con alguien sobre tus emociones. Otros recursos de apoyo son los trabajadores sociales y los psicólogos. Pide recomendaciones a tu equipo de atención médica si sientes que necesitas hablar con alguien.
Habla con tu pastor, rabino u otro guía espiritual. Considera unirte a un grupo de apoyo. Otras personas que padecen cáncer pueden darte una perspectiva diferente y ayudarte a que comprendas mejor lo que estás atravesando. Comunícate con la Sociedad Americana contra el Cáncer para obtener más información sobre los grupos de apoyo.
Preparación antes de la cita
Primero, programa una cita con tu médico, ginecólogo u otro profesional de la salud con quien te atiendas habitualmente si tienes síntomas que te preocupan. Si se detecta que tienes cáncer vaginal, es probable que te remitan a un médico especialista en tipos de cáncer que afectan al sistema reproductor femenino. A este médico se lo conoce como ginecólogo oncólogo.
Es una buena idea estar preparada para la cita médica. A continuación, encontrarás información que te ayudará a prepararte.
Qué puedes hacer
- Anota los síntomas que tengas, incluidos aquellos que quizás no parezcan estar relacionados con el motivo de la cita.
- Anota información personal clave, como episodios de estrés importantes o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que tomes.
- Pídele a un familiar o a un amigo que te acompañe. En ocasiones, puede ser difícil recordar toda la información que se proporciona durante una cita. La persona que te acompañe puede recordar algún detalle que tú hayas pasado por alto u olvidado.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
La consulta con el equipo de atención médica dura poco, por lo que preparar una lista de preguntas con antelación te ayudará a aprovechar al máximo la cita. Clasifica las preguntas desde las más importantes a las menos, en caso de que se acabe el tiempo. En el caso del cáncer vaginal, algunas de las preguntas básicas que se pueden hacer son las siguientes:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Existen otras causas posibles de mis síntomas?
- ¿Qué tipo de pruebas necesitan hacerme?
- ¿Qué tipos de tratamientos disponibles hay? ¿Qué tipos de efectos secundarios puedo esperar de cada tratamiento? ¿Cómo afectarán estos tratamientos mi sexualidad?
- ¿Qué considera que es más conveniente para mi caso?
- ¿Cuáles son las alternativas al enfoque principal que me propone?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlar estas enfermedades de manera conjunta?
- ¿Debo respetar alguna restricción?
- ¿Mi cáncer se ha diseminado? ¿En qué etapa está?
- ¿Qué pronóstico tengo?
- ¿Debería consultar con un especialista? ¿Cuánto costará? ¿Lo cubrirá mi seguro?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
Además de las preguntas que hayas preparado con antelación, no dudes en hacer las que se te ocurran durante la cita.
Qué esperar del médico
Prepárate para responder algunas preguntas básicas sobre tus síntomas y tu salud. Por ejemplo:
- ¿Cuándo comenzaste a tener los síntomas?
- ¿Han sido los síntomas continuos u ocasionales?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
- ¿Sabes si tu madre tomó dietilestilbestrol, también llamado DES, durante el embarazo?
- ¿Tienes antecedentes personales de cáncer?
- ¿Te dijeron alguna vez que tienes el virus del papiloma humano, también llamado VPH?
- ¿Apareció alguna vez algo preocupante en los resultados de la prueba de Papanicolaou?
Last Updated Dec 30, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



