Cirrosis
Perspectiva general
La cirrosis es la formación grave de cicatrices en el hígado. Existen varios tipos de enfermedades y afecciones hepáticas que pueden causar esta afección grave, como la hepatitis o el alcoholismo crónico.
Cada vez que se da una lesión en el hígado, ya sea debido al consumo excesivo de alcohol u otra causa, como una infección, este intenta recuperarse por sí mismo. Durante el proceso, se forma tejido cicatricial. A medida que la cirrosis empeora, se forman cada vez más tejido cicatricial, lo cual hace difícil que el hígado cumpla con su función. La cirrosis en etapa avanzada es mortal.
Por lo general, el daño hepático causado por la cirrosis no se puede revertir. Sin embargo, con un diagnóstico temprano de la cirrosis hepática y si se trata la causa subyacente, es posible limitar el daño adicional. En casos excepcionales, se la puede revertir.
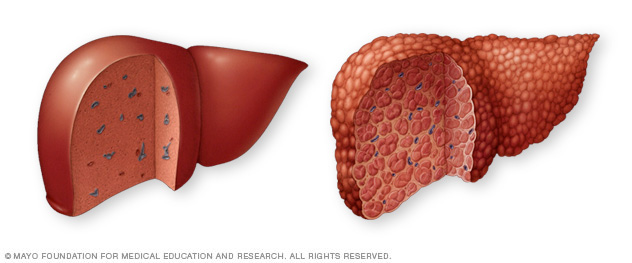
Un hígado sano, a la izquierda, no muestra signos de tejido fibroso. En un hígado con cirrosis, a la derecha, el tejido fibroso reemplaza el tejido hepático sano.
Síntomas
Por lo general, la cirrosis no presenta síntomas hasta que el daño al hígado es grave. Cuando se presentan síntomas, estos pueden incluir:
- Cansancio.
- Sangrado y formación de hematomas con facilidad.
- Pérdida del apetito.
- Náuseas.
- Hinchazón en las piernas, los pies o los tobillos, llamada edema.
- Pérdida de peso.
- Picazón en la piel.
- Decoloración amarilla de la piel y los ojos, denominada ictericia.
- Acumulación de líquidos en el abdomen, llamada ascitis.
- Vasos sanguíneos en forma de araña en la piel.
- Enrojecimiento de las palmas de las manos.
- Uñas pálidas, especialmente en el pulgar y el dedo índice.
- Dedos en palillo de tambor, que es cuando las puntas de los dedos se ensanchan y se vuelven más redondas de lo normal.
- En las mujeres, ausencia de menstruación no relacionada con la menopausia.
- En los hombres, pérdida del deseo sexual, encogimiento de los testículos o agrandamiento de los pechos, llamado ginecomastia.
- Confusión, somnolencia o habla arrastrada.
Cuándo consultar con el médico
Programa una cita con el proveedor de atención médica si tienes alguno de los síntomas mencionados anteriormente.
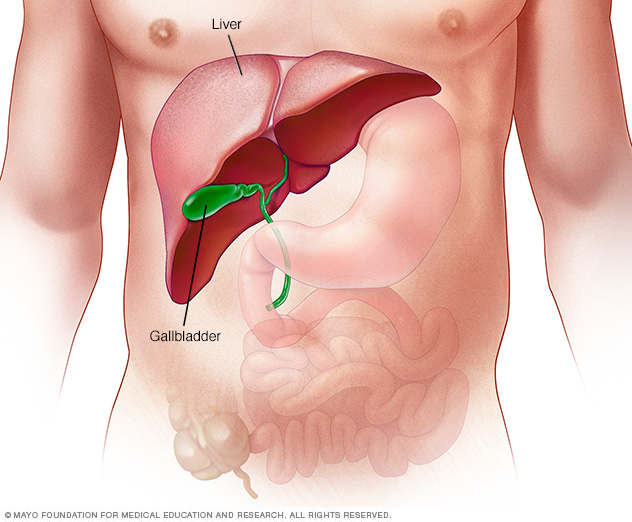
El hígado es el órgano interno más grande del cuerpo. Mide aproximadamente 11 pulgadas (28 cm). Se ubica principalmente en la parte superior derecha del abdomen, por encima del estómago.
Causas
Una amplia variedad de enfermedades puede dañar el hígado y derivar en cirrosis.
Algunas de las causas incluyen las siguientes:
- Consumo excesivo de alcohol a largo plazo.
- Hepatitis viral en curso (hepatitis B, C y D).
- Enfermedad por hígado graso no alcohólico, una afección en la que se acumula grasa en el hígado.
- Hemocromatosis, una afección que causa una acumulación de hierro en el cuerpo.
- Hepatitis autoinmune, que es una enfermedad hepática causada por el sistema inmunitario del cuerpo.
- Destrucción de los conductos biliares, causada por colangitis biliar primaria.
- Endurecimiento y cicatrices en los conductos biliares ocasionados por colangitis esclerosante primaria.
- Enfermedad de Wilson, una afección en la que se acumula cobre en el hígado.
- Fibrosis quística.
- Deficiencia de alfa-1 antitripsina.
- Mala formación de conductos biliares, una afección conocida como atresia biliar.
- Trastornos hereditarios del metabolismo del azúcar, como galactosemia o enfermedad por almacenamiento de glucógeno.
- Síndrome de Alagille, un trastorno digestivo genético.
- Infección, como sífilis o brucelosis.
- Medicamentos, incluidos el metotrexato o la isoniazida.

El hígado es el órgano interno más grande del cuerpo. Mide aproximadamente 11 pulgadas (28 cm). Se ubica principalmente en la parte superior derecha del abdomen, por encima del estómago.
Factores de riesgo
- Consumir demasiado alcohol. El consumo excesivo de alcohol es un factor de riesgo de la cirrosis.
- Tener sobrepeso. Ser obeso aumenta el riesgo de padecer enfermedades que pueden causar cirrosis, como esteatosis hepática no alcohólica y esteatohepatitis no alcohólica.
- Padecer hepatitis viral. No todas las personas con hepatitis crónica desarrollarán cirrosis, pero es una de las causas principales de enfermedad hepática a nivel mundial.
Complicaciones
Entre las complicaciones de la cirrosis se encuentran las siguientes:
- Presión arterial alta en las venas que suministran el hígado. Esta afección se denomina hipertensión portal. La cirrosis reduce el flujo normal de la sangre a través del hígado. Esto aumenta la presión en la vena que lleva la sangre al hígado.
- Hinchazón en las piernas y el abdomen. El aumento de la presión en la vena porta puede causar la acumulación de líquido en las piernas, llamada edema, y en el abdomen, llamada ascitis. El edema y la ascitis también pueden ocurrir si el hígado no puede elaborar suficiente cantidad de determinadas proteínas de la sangre, como la albúmina.
- Agrandamiento del tamaño del bazo. La hipertensión portal puede hacer que el bazo atrape los glóbulos blancos y las plaquetas. Esto hace que el bazo se hinche, una afección que se conoce como esplenomegalia. Menos glóbulos blancos y plaquetas en la sangre pueden ser un primer signo de cirrosis.
- Sangrado. La hipertensión portal puede hacer que la sangre se redirija a venas más pequeñas. Debido a la tensión de la presión adicional, estas venas más pequeñas pueden romperse y causar un sangrado grave. La hipertensión portal también puede causar el agrandamiento de las venas, lo que se conoce como várices, en el esófago o el estómago. Estas várices también pueden llevar a un sangrado que ponga en riesgo la vida. Si el hígado no puede generar suficientes factores de coagulación, esto también puede contribuir a un sangrado continuo.
- Infecciones. Si presentas cirrosis, el cuerpo puede tener dificultad para combatir las infecciones. La ascitis puede llevar a una peritonitis bacteriana, una infección grave.
- Malnutrición. La cirrosis puede hacer que sea más difícil para el cuerpo procesar nutrientes, lo que deriva en debilidad y pérdida de peso.
- Acumulación de toxinas en el cerebro. Un hígado con daños por cirrosis no puede eliminar toxinas de la sangre tan bien como un hígado saludable. Luego, estas toxinas se pueden acumular en el cerebro y causar confusión mental y dificultad para concentrarse. Esto se conoce como encefalopatía hepática. Con el tiempo, la encefalopatía hepática puede derivar en la ausencia de respuesta o el estado de coma.
- Ictericia. La ictericia ocurre cuando el hígado afectado por la enfermedad no extrae suficiente bilirrubina de la sangre, un producto de desecho sanguíneo. Causa la coloración amarillenta de la piel, del blanco de los ojos y el oscurecimiento de la orina.
- Enfermedad ósea. Algunas personas con cirrosis pierden fuerza en los huesos y corren mayor riesgo de presentar fracturas.
- Mayor riesgo de tener cáncer de hígado. Una gran parte de las personas que desarrollan cáncer de hígado tienen cirrosis preexistente.
- Cirrosis crónica reagudizada. Algunas personas terminan presentando insuficiencia multiorgánica. Actualmente, los investigadores creen que esta es una complicación de algunas personas con cirrosis. Sin embargo, no entienden por completo sus causas.
Prevención
Reduce el riesgo de cirrosis tomando las siguientes medidas para cuidar el hígado:
- No bebas alcohol si tienes cirrosis. Si tienes una enfermedad hepática, no debes beber alcohol.
- Mantén una alimentación saludable. Elige hábitos alimenticios que tengan muchas frutas y verduras. Escoge granos o cereales integrales y fuentes magras de proteína. Reduce la cantidad de comidas grasas y frituras que comes.
- Mantén un peso saludable. Demasiada grasa corporal puede dañar el hígado. Consulta con el proveedor de atención médica sobre un plan para perder peso si eres obeso o si tienes sobrepeso.
- Reduce el riesgo de hepatitis. Compartir agujas y tener relaciones sexuales sin protección puede aumentar el riesgo de hepatitis B y C. Pregunta a tu proveedor de atención médica sobre las vacunas contra la hepatitis.
Si estás preocupado por el riesgo de tener cirrosis hepática, consulta con el proveedor de atención médica sobre las maneras en las que puedes reducir ese riesgo.
Diagnóstico
Las personas con cirrosis hepática en etapa temprana no suelen tener síntomas. A menudo, la cirrosis primero se detecta mediante un análisis de sangre o examen de rutina. Para confirmar un diagnóstico, se suelen combinar análisis de laboratorio y pruebas por imágenes.
Pruebas
El proveedor de atención médica puede pedirte una o más pruebas para revisar el hígado, entre ellas:
-
Análisis de laboratorio. Puede que el proveedor de atención médica te pida análisis de sangre para buscar signos de insuficiencia hepática, como niveles altos de bilirrubina o ciertas enzimas. Para evaluar la función renal, se verifica la presencia de creatinina en la sangre. También se hace un recuento de células sanguíneas, se hacen pruebas de los virus de hepatitis y se revisa el cociente internacional normalizado (INR, por sus siglas en inglés) para evaluar la capacidad de coagulación de la sangre.
Con los antecedentes y los resultados de los análisis de sangre, es posible que el proveedor de atención médica logre diagnosticar la causa subyacente de la cirrosis. Los análisis de sangre también sirven para identificar la gravedad de la cirrosis.
- Pruebas por imágenes. Es posible que te recomienden algunas pruebas por imágenes, como la elastografía transitoria o por resonancia magnética. Estas pruebas no invasivas sirven para ver si el hígado está endurecido. También puede que te hagan otras pruebas por imágenes, como una resonancia magnética, una tomografía computarizada y una ecografía.
- Biopsia. No siempre se necesita una muestra de tejido, o biopsia, para el diagnóstico. Sin embargo, es posible que el proveedor de atención médica la use para conocer la gravedad del daño hepático y la causa.
Si tienes cirrosis, es posible que el proveedor de atención médica te recomiende pruebas regulares para ver si la enfermedad hepática ha avanzado o saber si hay signos de complicaciones, especialmente várices esofágicas y cáncer de hígado. Las pruebas no invasivas cada vez son más comunes para controlar la enfermedad hepática.

En una biopsia de hígado, se extirpa una muestra pequeña de tejido hepático que se analiza en el laboratorio. Normalmente, la biopsia de hígado se hace al insertar una aguja delgada a través de la piel hasta llegar al hígado.
Tratamiento
El tratamiento para la cirrosis depende de su causa y de la medida del daño al hígado. Los objetivos del tratamiento son de hacer más lenta la progresión del tejido cicatricial en el hígado y de prevenir o tratar los síntomas y las complicaciones de la cirrosis. Si el daño al hígado es grave, quizás necesites internarte en el hospital.
Treatment for the underlying cause of cirrhosis
En la etapa temprana de la cirrosis, puede ser posible minimizar el daño al hígado si se trata la causa subyacente. Estas son algunas de las opciones:
- Tratamiento para la dependencia del alcohol. Las personas con cirrosis causada por el consumo excesivo de alcohol deberían intentar dejar de beber. Si dejar de beber es difícil, es posible que tu proveedor de atención médica te recomiende un programa de tratamiento para esa adicción. Si tienes cirrosis, es muy importante dejar de beber, ya que cualquier cantidad de alcohol será tóxica para el hígado.
- Pérdida de peso. Es posible que las personas con cirrosis causada por la enfermedad de hígado graso de causa no alcohólica se recuperen si pierden peso y controlan sus niveles de glucosa en la sangre.
- Medicamentos para controlar la hepatitis. Los medicamentos pueden limitar el avance del daño a las células del hígado causado por la hepatitis B o C a través de un tratamiento específico de estos virus.
- Medicamentos para controlar otras causas y síntomas de la cirrosis. Los medicamentos pueden frenar la evolución de algunos tipos de cirrosis hepática. Por ejemplo, para las personas con colangitis biliar primaria diagnosticada en una etapa temprana, los medicamentos pueden retrasar significativamente la evolución de la cirrosis.
Otros medicamentos pueden aliviar algunos síntomas, como la picazón, el cansancio y el dolor. Se puede recetar suplementos nutricionales para contrarrestar la desnutrición asociada con la cirrosis. Los suplementos también pueden ayudar a evitar la debilidad de los huesos, conocida como osteoporosis.
Tratamiento de las complicaciones de la cirrosis
El proveedor de atención médica trabajará para tratar cualquier complicación de la cirrosis, incluido lo siguiente:
- Una acumulación de líquido en el cuerpo. Una dieta baja en sodio y los medicamentos para prevenir la acumulación de líquido en el cuerpo pueden ayudar a controlar la ascitis y la hinchazón. Una acumulación de líquido más grave puede requerir procedimientos de drenaje o cirugía para aliviar la presión.
-
Hipertensión portal. Algunos medicamentos para la presión arterial pueden controlar el aumento de presión en las venas que llevan sangre al hígado, llamado hipertensión portal, y prevenir un sangrado grave. El proveedor de atención médica te realizará periódicamente una endoscopia superior para buscar venas dilatadas en el esófago o estómago que podrían sangrar. Estas se conocen como várices.
Si te aparecen várices, seguramente necesitarás medicamentos para reducir el riesgo para sangrado. Si presentas signos de que las várices están sangrando o de que hay probabilidades de que comiencen a sangrar, es posible que necesites un procedimiento llamado ligadura con banda. Este procedimiento puede detener el sangrado o reducir el riesgo de que se produzcan más sangrados. En los casos graves, es posible que se deba colocar una sonda pequeña (derivación portosistémica intrahepática transyugular) en la vena para reducir la presión arterial en el hígado.
- Infecciones. Puedes recibir antibióticos u otros tratamientos para las infecciones. Es posible que el proveedor de atención médica también te recomiende vacunas para la influenza, la neumonía y la hepatitis.
- Aumento del riesgo para cáncer de hígado. Es probable que el proveedor de atención médica te recomiende análisis de sangre y ecografías regulares para buscar signos de cáncer de hígado.
- Encefalopatía hepática. Te pueden recetar medicamentos para ayudar a reducir la acumulación de toxinas en la sangre provocada por una mala función del hígado.
Cirugía de trasplante de hígado
En casos de cirrosis en etapa avanzada, cuando el hígado deja de funcionar correctamente, un trasplante de hígado quizás sea la única opción de tratamiento. Un trasplante de hígado es un procedimiento para reemplazar el hígado por otro sano de un donante fallecido o por una parte de dicho órgano de un donante vivo. La cirrosis es una de las razones más frecuentes de los trasplantes de hígado. Es necesario hacer exámenes completos a los pacientes aptos para un trasplante de hígado con el fin de determinar si están lo suficientemente sanos como para tener un buen resultado después de la cirugía.
Históricamente, las personas con cirrosis alcohólica no se consideraban aptas para trasplantes de hígado debido al riesgo de que vuelvan a consumir alcohol de manera perjudicial después del trasplante. Sin embargo, estudios recientes sugieren que las personas minuciosamente seleccionadas que tienen cirrosis alcohólica grave presentan tasas de supervivencia después del trasplante de hígado similares a las de los receptores de trasplante de hígado que tienen otros tipos de enfermedad hepática.
Para que el trasplante sea una opción si tienes cirrosis alcohólica, es necesario lo siguiente:
- Encontrar un programa que se ocupe de personas que tengan cirrosis alcohólica.
- Cumplir con los requisitos del programa, como comprometerse de por vida a no consumir alcohol, además de otros requisitos específicos del centro de trasplantes.
Posibles tratamientos futuros
Los científicos trabajan para ampliar los tratamientos actuales para la cirrosis, pero no han tenido mucho éxito. Como la cirrosis tiene una gran variedad de causas y complicaciones, existen muchos enfoques posibles. Si se empieza de forma temprana, una combinación de más exámenes de detección, cambios en el estilo de vida y nuevos medicamentos puede mejorar los resultados en personas con daños en el hígado.
Los investigadores trabajan en tratamientos que atacarán específicamente las células hepáticas, lo cual ayudará a reducir o incluso revertir la fibrosis que deriva en cirrosis. Sin embargo, ninguna terapia dirigida está lista.
Estilo de vida y remedios caseros
Si tienes cirrosis, asegúrate de limitar el daño al hígado haciendo lo siguiente:
- No bebas alcohol. Independientemente de si la cirrosis fue causada por el consumo crónico de alcohol o por otra enfermedad, no bebas alcohol. Beber alcohol puede causar aún más daño al hígado.
- Mantén una dieta baja en sodio. La sal en exceso puede hacer que el cuerpo retenga líquidos, lo que empeora la hinchazón en el abdomen y las piernas. Usa hierbas para sazonar la comida en lugar de sal. Elige comidas elaboradas que tengan poco sodio.
- Sigue una dieta saludable. Las personas con cirrosis pueden sufrir desnutrición. Puedes combatir esto con una dieta saludable que incluya variedad de frutas y verduras. Elige las proteínas magras, como las legumbres, las aves, o el pescado. No comas mariscos crudos.
- Protegerte de infecciones. La cirrosis hace que sea más difícil combatir las infecciones. Protégete evitando a las personas enfermas y lavándote las manos con frecuencia. Vacúnate contra la hepatitis A y B, la influenza y la neumonía.
- Utiliza medicamentos de venta libre con cuidado. La cirrosis hace que sea más difícil para el hígado procesar los medicamentos. Por esta razón, consulta con el proveedor de atención médica antes de tomar cualquier medicamento, incluidos los de venta libre. No tomes aspirina ni ibuprofeno (Advil, Motrin IB u otros). Si tienes daño al hígado, el proveedor de atención médica puede sugerirte que no tomes acetaminofén (Tylenol u otros) o que lo tomes en dosis bajas para aliviar el dolor.
Preparación antes de la cita
Si tienes cirrosis, es posible que se te remita a un gastroenterólogo, que es un proveedor de atención médica que se especializa en el aparato digestivo, o a un hepatólogo, que es un proveedor de atención médica que se especializa en el hígado.
La siguiente información te ayudará a prepararte para la cita médica y te indicará qué esperar del proveedor de atención médica.
Qué puedes hacer
- Ten en cuenta cualquier restricción previa a la cita, como las restricciones en la dieta el día anterior a la consulta.
- Anota tus síntomas, incluido cuándo comenzaron y cómo pueden haber cambiado o empeorado con el tiempo.
- Haz una lista de todos los medicamentos, así como de cualquier vitamina o suplemento que estés tomando.
- Anota tu información médica importante, incluidas otras afecciones diagnosticadas.
- Lleva los resultados de los exámenes médicos realizados hasta el momento, incluidas copias digitales de tomografías computarizadas, imágenes por resonancia magnética o ecografías, y las diapositivas de la biopsia, si se ha realizado una biopsia del hígado.
- Anota información personal importante, incluido cualquier cambio o situación estresante reciente en tu vida.
- Lleva a un familiar o amigo contigo para que te ayude a recordar las cosas.
- Escribe las preguntas que quieras hacerle al médico.
Preguntas para hacerle a tu médico
Preparar una lista de preguntas puede ayudarte a aprovechar al máximo el tiempo. Algunas preguntas básicas son las siguientes:
- ¿Qué puede estar causando la cirrosis?
- ¿Hay alguna manera de reducir o frenar el daño hepático?
- ¿Cuáles son mis opciones de tratamiento?
- ¿Existen medicamentos o suplementos que podrían dañarme el hígado?
- ¿A qué signos y síntomas que indiquen complicaciones debo prestar atención?
- Tengo otras enfermedades. ¿Cuál es la mejor forma de controlarlas de manera conjunta?
No dudes en hacer preguntas adicionales durante la cita médica.
Qué esperar del médico
Prepárate para responder preguntas, incluidas las siguientes:
- ¿Cuándo comenzaste a tener los síntomas?
- ¿Los síntomas han sido continuos u ocasionales?
- ¿Cuál es la gravedad de los síntomas?
- ¿Existe algo que, al parecer, mejore los síntomas?
- ¿Existe algo que, al parecer, empeore los síntomas?
- ¿Con qué frecuencia bebes alcohol?
- ¿Te has expuesto a drogas ilícitas tóxicas o las has consumido?
- ¿Tienes antecedentes familiares de enfermedad hepática, hemocromatosis u obesidad?
- ¿Alguna vez has tenido hepatitis viral?
- ¿Alguna vez has tenido ictericia?
- ¿Alguna vez te han hecho una trasfusión de sangre o te has inyectado drogas ilícitas?
- ¿Tienes algún tatuaje?
Last Updated Apr 15, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



