Colitis microscópica
Perspectiva general
La colitis microscópica es la hinchazón e irritación, o inflamación, del intestino grueso. El intestino grueso también recibe el nombre de colon. La colitis microscópica causa síntomas de diarrea acuosa.
El nombre de la afección se debe a que es necesario analizar el tejido del colon con un microscopio para diagnosticarla. El tejido tiene un aspecto normal en la colonoscopía o la sigmoidoscopia flexible.
Existen dos tipos de colitis microscópica:
- Colitis colágena, en la cual el colágeno, que es una capa gruesa de proteína, aumenta en el tejido del colon
- Colitis linfocítica, en la que la cantidad de glóbulos blancos o linfocitos aumenta en el tejido del colon
Los investigadores creen que la colitis colágena y la colitis linfocítica pueden ser formas de la misma afección. Los síntomas, las pruebas y el tratamiento son los mismos para ambos subtipos.
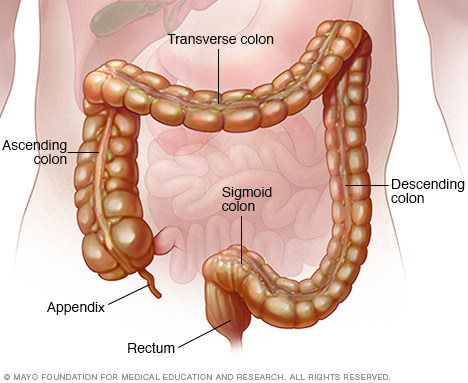
El colon es un órgano largo y de forma cilíndrica que se ubica en el abdomen. Es la parte más grande del intestino grueso. El colon transporta los desechos para eliminarlos del cuerpo. El recto conforma los últimos centímetros del colon.
Síntomas
Los síntomas de la colitis microscópica incluyen los siguientes:
- Diarrea acuosa
- Dolor, cólicos o hinchazón en el abdomen
- Pérdida de peso
- Náuseas
- No poder controlar las deposiciones, lo que recibe el nombre de incontinencia fecal
- Cantidad insuficiente de agua en el cuerpo o deshidratación
Los síntomas de la colitis microscópica pueden aparecer y desaparecer, y, a veces, mejoran solos.
Cuándo consultar con el médico
Si tienes diarrea acuosa que persiste durante más de unos pocos días, comunícate con tu profesional de atención médica para que diagnostique y trate la afección.
Causas
No está claro qué causa la hinchazón e irritación, o inflamación, del colon que se presenta con la colitis microscópica. Los investigadores creen que las causas pueden incluir las siguientes:
- Medicamentos que pueden inflamar el revestimiento del colon.
- Ácido biliar que no se absorbe bien y que inflama el revestimiento del colon.
- Bacterias que producen toxinas o virus que interactúan con el revestimiento del colon.
- Enfermedad autoinmune relacionada con la colitis microscópica, como artritis reumatoide, enfermedad celíaca o psoriasis. La enfermedad autoinmune se produce cuando el sistema inmunitario del cuerpo ataca tejidos sanos.
Factores de riesgo
Los factores de riesgo de la colitis microscópica incluyen los siguientes:
- Edad. La colitis microscópica es más común en las personas mayores de 50 años de edad.
- Sexo. Las mujeres tienen más probabilidades que los hombres de tener colitis microscópica. Algunos estudios sugieren una relación entre la terapia hormonal posmenopáusica y la colitis microscópica.
- Enfermedad autoinmune. Las personas con colitis microscópica a veces tienen un trastorno autoinmunitario, como enfermedad celíaca, enfermedad de la tiroides, artritis reumatoide, diabetes tipo 1 o psoriasis.
- Vínculo genético. Hay investigaciones que sugieren que puede haber una relación entre la colitis microscópica y los antecedentes familiares de síndrome de colon irritable.
- Tabaquismo. Estudios recientes de investigación han demostrado una relación entre el hábito de fumar tabaco y la colitis microscópica, especialmente entre las personas de 16 a 44 años.
Algunos estudios de investigación muestran una relación entre determinados medicamentos que pueden aumentar el riesgo de tener colitis microscópica Sin embargo, no todos los estudios coinciden.
Los medicamentos que pueden asociarse con esta afección incluyen los siguientes:
- Analgésicos, como la aspirina, el ibuprofeno (Advil, Motrin IB u otros) y el naproxeno sódico (Aleve)
- Inhibidores de la bomba de protones, incluso lansoprazol (Prevacid), esomeprazol (Nexium), pantoprazol (Protonix), rabeprazol (Aciphex), omeprazol (Prilosec) y dexlansoprazol (Dexilant)
- Inhibidores selectivos de la recaptación de serotonina, como la sertralina (Zoloft)
- Acarbosa
- Flutamida
- Ranitidina
- Carbamazepina (Carbatrol, Tegretol u otros)
- Clozapina (Clozaril, Versacloz)
- Entacapona (Comtan)
- Paroxetina (Paxil)
- Simvastatina (Flolipid, Zocor)
- Topiramato (Topamax, Qsymia u otros)
Complicaciones
Existen complicaciones mínimas para la mayoría de las personas una vez que la colitis microscópica se trata con éxito. La afección no aumenta el riesgo de cáncer de colon.
Diagnóstico
Los antecedentes médicos completos, un examen físico y ciertas pruebas pueden ayudar a determinar si otras afecciones, como la enfermedad celíaca, son la causa de la diarrea. El profesional de atención médica también te preguntará acerca de los medicamentos que tomas.
Pruebas
A fin de confirmar el diagnóstico de colitis microscópica, es posible que te realicen uno o más de los siguientes procedimientos y pruebas:
-
Colonoscopia y biopsias. Este examen le permite al profesional de atención médica ver el colon completo a través de un colonoscopio, un catéter delgado, flexible y con luz que posee una cámara conectada. La cámara envía imágenes del recto y del colon completo a una pantalla. De esta forma, el profesional de atención médica puede ver el revestimiento intestinal.
Este profesional también puede introducir instrumentos mediante el catéter para hacer una biopsia, es decir, la extracción de una muestra de tejido, para estudiarla en un microscopio.
-
Sigmoidoscopia flexible. Este procedimiento es similar a una colonoscopia, pero en lugar de mostrar el colon completo, la sigmoidoscopia flexible le permite al profesional de atención médica ver el interior del recto y la mayor parte del colon sigmoides. Este se encuentra en los últimos 1 a 2 pies (30 a 60 centímetros) del intestino grueso.
El profesional de atención médica utiliza un sigmoidoscopio, un catéter delgado y con luz, para observar el revestimiento intestinal. Durante el examen, se toma una muestra de tejido con el endoscopio para buscar colitis microscópica.
El aspecto de los tejidos intestinales suele ser normal, aunque la colitis microscópica esté presente. Por lo que, para confirmar el diagnóstico, es necesario que se obtenga una biopsia, es decir, una muestra de tejido del colon, cuando se realiza la colonoscopia o la sigmoidoscopia flexible.
En ambos subtipos de colitis microscópica, se pueden ver las células del tejido del colon en el microscopio para hacer un diagnóstico.
Otras pruebas
Además de una colonoscopía o una sigmoidoscopia flexible, puede que deban hacerte una o más de estas pruebas para descartar otras causas de los síntomas.
- Un estudio de una muestra de heces para descartar que la causa de la diarrea es una infección
- Un análisis de sangre para detectar signos de anemia o enfermedad celíaca
- Una endoscopia superior con biopsia para descartar la enfermedad celíaca Los profesionales de atención médica utilizan una sonda larga y delgada con una cámara en la punta para ver el tubo digestivo superior. Puede que tomen una muestra de tejido, o biopsia, para analizarla en un laboratorio.
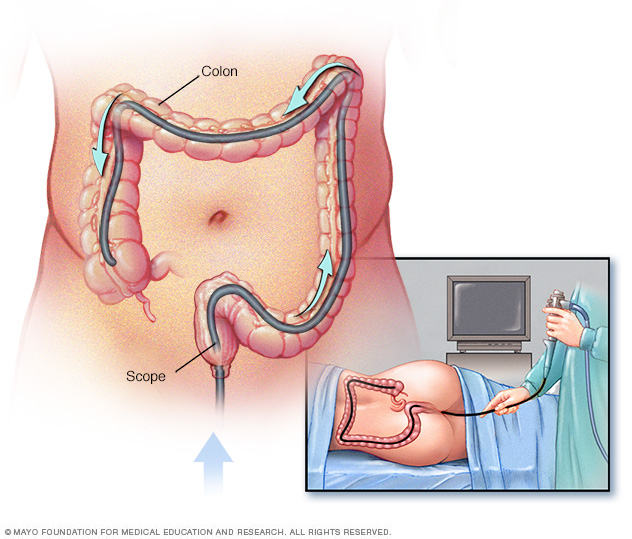
En una colonoscopia, el profesional de atención médica introduce un colonoscopio en el recto para revisar el colon completo.
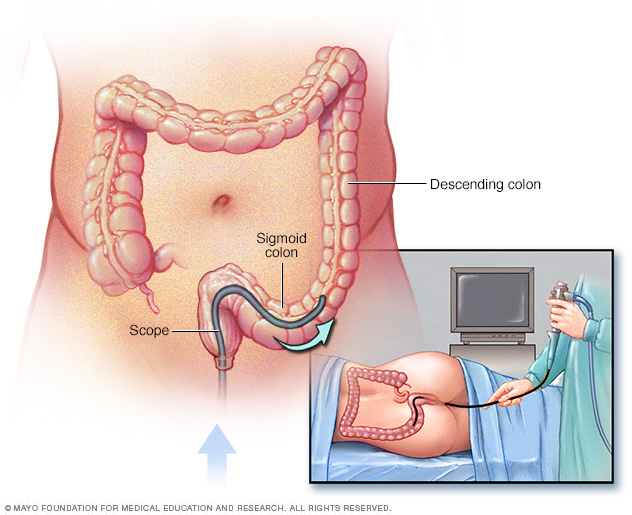
En una sigmoidoscopia flexible, el profesional de atención médica introduce un sigmoidoscopio en el recto para revisar la parte inferior del colon.
Tratamiento
La colitis microscópica puede mejorar sola. Sin embargo, cuando los síntomas son intensos o no desaparecen, quizá necesites un tratamiento para aliviarlos. Los profesionales de atención médica suelen comenzar con los tratamientos más sencillos que probablemente causan menos efectos secundarios.
Dieta e interrupción de determinados medicamentos
Por lo general, el tratamiento comienza con cambios en tu dieta y tus medicamentos que puedan ayudar a aliviar la diarrea. El profesional de atención médica podría sugerir lo siguiente:
- Seguir una dieta baja en grasas y fibras. Los alimentos que tienen menos grasas y menos fibra pueden ayudar a aliviar la diarrea a corto plazo. Sin embargo, esta dieta podría no ser útil para la colitis microscópica a largo plazo.
- Limitar los productos lácteos, el gluten, la cafeína y el azúcar. Estos alimentos podrían empeorar los síntomas.
- Dejar de tomar los medicamentos que podrían ser una causa de los síntomas. Podrías tener que cambiar de medicamento para tratar una afección.
Medicamentos
Si los síntomas siguen, el profesional de atención médica podría sugerir lo siguiente:
- Medicamentos contra la diarrea, como loperamida (Imodium) o subsalicilato de bismuto (Pepto-Bismol)
- Esteroides, como budesonida (Entocort EC, Ortikos u otros)
- Medicamentos que bloquean los ácidos biliares, como colestiramina/aspartamo, colestiramina (Locholest, Prevalite) o colestipol (Colestid)
- Medicamentos que suprimen el sistema inmunitario para ayudar a reducir la hinchazón e irritación en el colon, como mercaptopurina (Purinethol) y azatioprina (Azasan, Imuran)
- Medicamentos biológicos, como infliximab (Remicade), adalimumab (Humira) o vedolizumab (Entyvio), que pueden ayudar a reducir la hinchazón e irritación en el colon
Cirugía
En muy raras ocasiones, si los síntomas de la colitis microscópica son intensos y los medicamentos no funcionan, es posible que el profesional de atención médica te sugiera una cirugía para extirpar todo el colon, o una parte.
Estilo de vida y remedios caseros
Si haces cambios en tu dieta, la diarrea causada por la colitis microscópica puede mejorar. Intenta hacer lo siguiente:
- Bebe mucho líquido. Lo mejor es beber agua, pero los líquidos con sodio y potasio agregados, o electrolitos, también pueden ser útiles. Prueba tomar consomé o jugo de frutas con agua. No bebas bebidas con alto contenido de azúcar o sorbitol ni bebidas que contengan alcohol o cafeína, como café, té y gaseosas, ya que esto puede empeorar los síntomas.
- Come alimentos blandos fáciles de digerir. Entre estos, se incluyen puré de manzana, bananas, melones y arroz. No comas alimentos con alto contenido de fibra, como frijoles y frutos secos. Come únicamente verduras bien cocidas. Si consideras que los síntomas mejoran, vuelve a agregar, de a poco, alimentos con alto contenido de fibra a tu dieta. Habla con tu profesional de atención médica sobre la duración de este tipo de dieta.
- Realiza varias comidas pequeñas en lugar de pocas comidas abundantes. Separar las comidas durante el día puede aliviar la diarrea.
- Evita los alimentos irritantes. Evita los alimentos picantes, grasosos o frituras, y cualquier alimento que empeore los síntomas.
Preparación antes de la cita
A continuación, encontrarás información con la que podrás prepararte para la cita.
Qué puedes hacer
- Ten en cuenta todo lo que no debes hacer antes de la cita médica; por ejemplo, comer alimentos sólidos el día antes de la cita.
- Anota tus síntomas; detalla cuándo comenzaron y si cambiaron o empeoraron con el tiempo.
- Haz una lista de todos tus medicamentos, vitaminas o suplementos, incluidas las dosis.
- Anota tu información médica clave, como otras afecciones que tengas. También anota si estuviste hospitalizado en los últimos meses.
- Anota información personal importante, como cambios o situaciones estresantes recientes en tu vida. Incluye información sobre tu dieta diaria, incluso si sueles consumir cafeína y alcohol.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
Preguntas para hacerle al médico
Estas son algunas preguntas básicas que puedes hacerle al profesional de atención médica:
- ¿Cuál es la causa más probable de mi afección?
- ¿Crees que mi afección desaparecerá o persistirá?
- ¿Qué tipo de pruebas deben hacerme?
- ¿Qué tratamientos pueden ayudar?
- ¿Existen otros problemas médicos que podría tener relacionados con la colitis microscópica?
- Si deben hacerme una cirugía, ¿cómo será mi recuperación?
- ¿Hay alimentos y bebidas que debo evitar? ¿Sería útil si cambio mi dieta?
No dudes en hacer preguntas cuando no comprendas algo.
Qué esperar del médico
Es probable que el profesional de atención médica te haga preguntas como las siguientes:
- ¿Cuándo comenzaron los síntomas?
- ¿Tienes síntomas constantes o estos aparecen y desaparecen?
- ¿Cuántas deposiciones blandas tienes por día?
- ¿Cuán intensos son tus otros síntomas, como los calambres abdominales y las náuseas?
- ¿Observaste sangre en las heces?
- ¿Perdiste algo de peso?
- ¿Realizaste un viaje recientemente?
- ¿Hay alguien más con diarrea en tu casa?
- ¿Estuviste hospitalizado o tomaste antibióticos los últimos meses?
- ¿Hay algo que empeore la diarrea, como determinados alimentos?
- ¿Qué medicamentos tomas actualmente? ¿Empezaste a tomar alguno las semanas anteriores al comienzo de la diarrea?
- ¿Qué comes en un día habitual?
- ¿Consumes cafeína o alcohol? ¿Cuánto?
- ¿Tienes la enfermedad celíaca? En ese caso, ¿sigues una dieta sin gluten?
- ¿Tienes diabetes o enfermedad de la tiroides?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
Qué puedes hacer mientras tanto
La diarrea puede mejorar si haces cambios en tu dieta:
- Come alimentos blandos bajos en grasa.
- No consumas productos lácteos, alimentos picantes, cafeína ni alcohol.
Last Updated Apr 20, 2024
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



