Convulsiones
Perspectiva general
Una convulsión es una alteración repentina e incontrolada de la actividad eléctrica en el cerebro. Puede provocar cambios en el comportamiento, los movimientos, los sentimientos y los niveles de conciencia. Tener dos o más convulsiones con al menos 24 horas de diferencia y con causa desconocida se considera epilepsia.
Hay muchos tipos de convulsiones, y sus síntomas y gravedad varían. Los tipos de convulsiones son diferentes según la región del cerebro en la que comienzan y hasta dónde se diseminan. La mayoría de las convulsiones duran de 30 segundos a 2 minutos. Una convulsión que dura más de 5 minutos es una emergencia médica.
Las convulsiones pueden ocurrir después de un accidente cerebrovascular o de una lesión en la cabeza. Las infecciones como la meningitis u otras enfermedades también pueden ocasionarlas. Sin embargo, muchas veces se desconoce la causa.
La mayoría de las convulsiones se pueden controlar con medicamentos. Sin embargo, controlar las convulsiones puede afectar tu vida diaria. Puedes trabajar con el profesional de atención médica para equilibrar entre el control de las convulsiones y los efectos secundarios de los medicamentos.
Síntomas
Los síntomas varían según el tipo de convulsión. y pueden ser de leves a graves. Algunos de los síntomas de las convulsiones pueden ser los siguientes:
- Confusión temporal.
- Evento de ausencia.
- Movimientos espasmódicos e incontrolables de los brazos y piernas.
- Desmayo o pérdida de la consciencia.
- Cambios cognitivos o emocionales, que pueden incluir miedo, ansiedad o la sensación de que ya has vivido este momento, que se conoce como déjà vu.
Un sistema de clasificación distingue los diferentes tipos de convulsiones. Los profesionales de atención médica suelen clasificar las convulsiones como focales o generalizadas. Las convulsiones se clasifican según cómo y dónde comenzó la actividad cerebral que las causa. Si los profesionales de atención médica no saben cómo comenzaron las convulsiones, las pueden clasificar como de inicio desconocido.
Convulsiones focales
Las convulsiones focales son el resultado de la actividad eléctrica en un área del cerebro. Este tipo de convulsión puede presentarse con o sin pérdida del conocimiento:
- Convulsiones focales con pérdida del conocimiento. Estas convulsiones implican un cambio o la pérdida de la conciencia o del conocimiento que se asemeja a la sensación de estar en un sueño. Las personas que tienen estos tipos de convulsiones pueden dar la impresión de estar despiertas, pero miran fijamente al espacio y no responden a su entorno. Quizás hagan movimientos repetitivos, como frotarse las manos, mover la boca, repetir determinadas palabras o caminar en círculos. Es posible que no recuerden la convulsión o que ni siquiera sepan que ocurrió.
-
Convulsiones focales sin pérdida del conocimiento. Estas convulsiones pueden alterar las emociones. También pueden cambiar la manera de ver, oler, sentir, saborear o escuchar. Pero las convulsiones no causan pérdida del conocimiento.
Durante este tipo de convulsiones, las personas pueden sentirse repentinamente enojadas, alegres o tristes. Algunas personas tienen náuseas o sensaciones poco habituales que son difíciles de describir. Estas convulsiones pueden derivar en problemas para hablar y movimientos espasmódicos involuntarios de una parte del cuerpo, como un brazo o una pierna. También pueden causar síntomas sensoriales repentinos, como hormigueo, mareos y visión con destellos de luz.
Los síntomas de las convulsiones focales pueden confundirse con otras afecciones del cerebro o del sistema nervioso, por ejemplo, la migraña, la narcolepsia o las enfermedades mentales.
Convulsiones generalizadas
Las convulsiones que aparentemente afectan a todas las áreas del cerebro desde el momento en que comienzan se denominan convulsiones generalizadas. Entre los diferentes tipos de convulsiones generalizadas se encuentran las siguientes:
- Crisis de ausencia. Las crisis de ausencia, que anteriormente se conocían como epilepsias menores, a menudo ocurren en niños. Por lo general, hacen que una persona mire fijamente el espacio o haga movimientos corporales sutiles, como parpadeos o chasquidos de labios. A menudo duran de 5 a 10 segundos. Estas convulsiones pueden suceder hasta cientos de veces al día. Pueden ocurrir en grupo y causar una pérdida breve del conocimiento.
- Convulsiones tónicas. Las convulsiones tónicas causan rigidez muscular. Generalmente, afectan a los músculos de la espalda, brazos y piernas. Las personas que presentan estas convulsiones pueden tener pérdida del conocimiento y caídas.
- Convulsiones atónicas. Las convulsiones atónicas, también conocidas como convulsiones de caída, causan la pérdida del control muscular. Las personas que tienen este tipo de convulsión pueden caerse repentinamente o bajar la cabeza.
- Convulsiones clónicas. Las convulsiones clónicas se asocian con movimientos musculares repetitivos y espasmódicos. Generalmente afectan el cuello, la cara y los brazos de ambos lados del cuerpo.
- Convulsiones mioclónicas. Las convulsiones mioclónicas generalmente aparecen como movimientos espasmódicos breves repentinos o sacudidas de brazos y piernas. Generalmente no hay pérdida del conocimiento.
- Convulsiones tónico-clónicas. Las convulsiones tónico-clónicas, que anteriormente se conocían como convulsiones gran mal, son el tipo más grave de convulsiones epilépticas. Pueden causar pérdida repentina del conocimiento, rigidez y sacudidas del cuerpo. A veces hacen que las personas pierdan el control de la vejiga o se muerdan la lengua. Pueden durar varios minutos. Las convulsiones tónico-clónicas también pueden comenzar como convulsiones focales que luego se diseminan para afectar la mayor parte o la totalidad del cerebro.
Etapas de una convulsión
Las convulsiones pueden tener una fase inicial, una fase media y una fase final.
-
Pródromo. Esta es la primera advertencia de que puede ocurrir una convulsión, pero no es parte de la convulsión en sí. Durante el pródromo, las personas pueden tener una sensación difícil de describir de que puede ocurrir una convulsión. Quizás también tengan cambios en el comportamiento. Esto puede ocurrir horas o hasta días antes de la convulsión.
La etapa de pródromo puede estar acompañada de un aura. El aura es el primer síntoma de una convulsión. Un síntoma durante el aura puede el déjà vu, que es la sensación de que una persona o un lugar son conocidos. O bien, puede ocurrir lo contrario, es decir, la sensación de que una persona o un lugar no son conocidos. La persona puede simplemente sentirse rara, tener miedo o pánico, o hasta tener sentimientos agradables. Los síntomas también pueden ser, por ejemplo, olores, sonidos, sabores, visión borrosa o pensamientos acelerados. Durante el pródromo, tal vez se presenten dolor de cabeza, entumecimiento u hormigueo, náuseas o mareos.
Muchas personas con convulsiones tienen un pródromo o un aura como parte de su experiencia, pero algunas no.
- Ictal. La fase media de una convulsión se conoce como fase ictal. Esta dura desde el primer síntoma hasta el final de la convulsión. Los síntomas de la fase ictal dependen del tipo de convulsión.
-
Postictal. Este es el período después de una convulsión, durante la recuperación. La etapa postictal puede durar de minutos a horas. En algunas personas, la recuperación es rápida, mientras que en otras lleva horas. La duración de la etapa postictal depende del tipo de convulsión y de qué parte del cerebro se vio afectada.
Durante esta fase, tal vez a las personas les lleve tiempo responder, tengan problemas de memoria y presenten dificultades para caminar o para escribir. Pueden sentirse somnolientos, confundidos, mareados, tristes, asustados, ansiosos o frustrados. También pueden tener náuseas, dolor de cabeza, debilidad, sed o pérdida del control de la vejiga.
Cuándo consultar al médico
Busca ayuda médica de inmediato si tienes una convulsión o ves a alguien convulsionando y sucede lo siguiente:
- La convulsión dura más de cinco minutos.
- La persona no respira una vez que finaliza la convulsión.
- Se produce una segunda convulsión de inmediato.
- La convulsión está acompañada por fiebre alta.
- La convulsión está acompañada por agotamiento por calor.
- La persona que tiene la convulsión está embarazada.
- La persona que tiene la convulsión es diabética.
- La convulsión provoca una lesión.
Si tienes una convulsión por primera vez, busca asesoramiento médico.
Causas
Las células nerviosas del cerebro, conocidas como neuronas, crean, envían y reciben impulsos eléctricos. Esto permite la comunicación entre células. Cualquier cosa que altere las vías de comunicación puede producir una convulsión. Algunos tipos de convulsiones pueden originarse en cambios genéticos.
La causa más frecuente de las convulsiones es la epilepsia. Sin embargo, no todas las personas que tienen una convulsión tienen epilepsia. A veces, las causas o desencadenantes de las convulsiones pueden ser las siguientes:
- Fiebre alta. En este caso, las convulsiones se llaman convulsiones febriles.
- Infección del cerebro. Algunos ejemplos pueden ser la meningitis o la encefalitis.
- Enfermedad general grave, entre ellas una infección grave por la COVID-19.
- Falta de sueño.
- Nivel bajo de sodio en la sangre. Esto puede ocurrir con medicamentos que te hacen orinar.
- Determinados medicamentos para tratar el dolor, la depresión o para ayudar a las personas a dejar de fumar. Estos pueden hacer que las convulsiones se den con mayor facilidad.
- Una lesión cerebral nueva y en curso, como un traumatismo craneal. Puede provocar sangrado en un área del cerebro o un nuevo accidente cerebrovascular.
- El consumo de fármacos o de drogas ilícitas que puedan estar a la venta en la calle, como anfetaminas o cocaína.
- Abuso del alcohol, incluso durante momentos de abstinencia o de embriaguez extrema.
Complicaciones
En ocasiones, tener una convulsión puede derivar en complicaciones que son peligrosas para ti o para otras personas. Puedes estar en riesgo de lo siguiente:
- Caídas. Si te caes durante una convulsión, puedes lastimarte la cabeza o romperte un hueso.
- Ahogamiento. Si tienes una convulsión mientras nadas o te bañas, estás en riesgo de ahogamiento accidental.
- Accidentes automovilísticos. Una convulsión que lleva a la pérdida de la consciencia o a la incapacidad de controlar un vehículo mientras se está consciente puede ser peligrosa.
- Complicaciones en el embarazo. Las convulsiones durante el embarazo representan un peligro para las mujeres embarazadas y sus bebés, y ciertos medicamentos anticonvulsivos aumentan el riesgo de anomalías congénitas. Si tienes epilepsia y planeas quedar embarazada, trabaja con el profesional de atención médica. El profesional de atención médica puede modificar los medicamentos y controlar el embarazo según sea necesario.
- Problemas de salud mental. Las personas con convulsiones son más propensas a presentar depresión, ansiedad u otros problemas de salud emocional. Lidiar con la afección y los efectos secundarios de los medicamentos anticonvulsivos puede ocasionar estos problemas.
Diagnóstico
Después de una convulsión, acude a un profesional de atención médica para que revise por completo tus síntomas y tus antecedentes médicos. Es posible que necesites varias pruebas para determinar la causa de la convulsión y evaluar la probabilidad de que tengas otra.
Las pruebas pueden incluir las siguientes:
- Examen neurológico. Un profesional de atención médica puede evaluar tu comportamiento, tus habilidades motoras y tu función mental.
- Análisis de sangre. Es posible que tengas que dar una muestra de sangre para comprobar tus niveles de la glucosa en la sangre y buscar signos de infecciones o afecciones genéticas. También pueden comprobar los niveles de sales en tu cuerpo. Estas sales se denominan electrolitos y controlan el equilibrio de los líquidos.
- Punción lumbar. Si se sospecha que la causa de una convulsión es una infección, puede ser necesario extraer una muestra de líquido cefalorraquídeo para analizarla.
Electroencefalograma. En este examen, los electrodos adheridos al cuero cabelludo registran la actividad eléctrica del cerebro. Esta actividad se manifiesta como líneas onduladas en un registro de electroencefalograma. El electroencefalograma puede revelar un patrón que indica si la convulsión puede volver a ocurrir.
La prueba de electroencefalograma también puede ayudar a descartar otras afecciones similares a la epilepsia. Según los detalles de las convulsiones, esta prueba puede hacerse en una clínica, por la noche en casa o durante varias noches en el hospital.
Los estudios por imágenes pueden ser los siguientes:
- Imágenes por resonancia magnética. Una imagen por resonancia magnética usa poderosas ondas de radio e imanes para crear una vista detallada del cerebro. Este estudio puede mostrar cambios en el cerebro que podrían derivar en convulsiones.
- Tomografía computarizada. Una tomografía computarizada utiliza rayos X para obtener imágenes transversales del cerebro. Este estudio puede revelar cambios en el cerebro que podrían causar una convulsión. Estos cambios incluyen tumores, sangrado y quistes.
- Tomografía por emisión de positrones. En una tomografía por emisión de positrones se utiliza una pequeña cantidad de material radioactivo en dosis bajas que se inyecta en una vena. Este material ayuda a revelar áreas activas del cerebro y detectar cambios.
Tomografía computarizada por emisión de fotón único. En una tomografía computarizada por emisión de fotón único se utiliza una pequeña cantidad de material radioactivo de baja dosis que se inyecta en una vena. La prueba crea un mapa tridimensional detallado del flujo sanguíneo en el cerebro durante una convulsión.
El profesional de atención médica también puede realizar un tipo de tomografía computarizada por emisión de fotón único denominada tomografía computarizada por emisión de fotón único de sustracción ictal corregistrada a la resonancia magnética. Es posible que la prueba proporcione resultados aún más detallados. Por lo general, la prueba se realiza en un hospital con un registro de electroencefalograma nocturno.
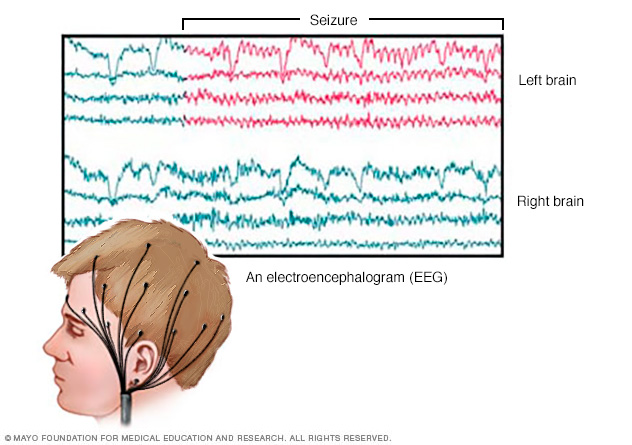
Un electroencefalograma registra la actividad eléctrica del cerebro a través de electrodos que se fijan en el cuero cabelludo. Los resultados del electroencefalograma muestran cambios en la actividad cerebral, lo que puede servir para diagnosticar afecciones cerebrales, especialmente la epilepsia y otras afecciones que causan convulsiones.

Durante un electroencefalograma de alta densidad, se colocan electrodos muy cerca entre sí en el cuero cabelludo. Al igual que el electroencefalograma convencional, el electroencefalograma de alta densidad registra la actividad del cerebro. Un electroencefalograma de alta densidad puede ayudar al proveedor de atención médica a localizar el área de tu cerebro en el que ocurren las convulsiones.
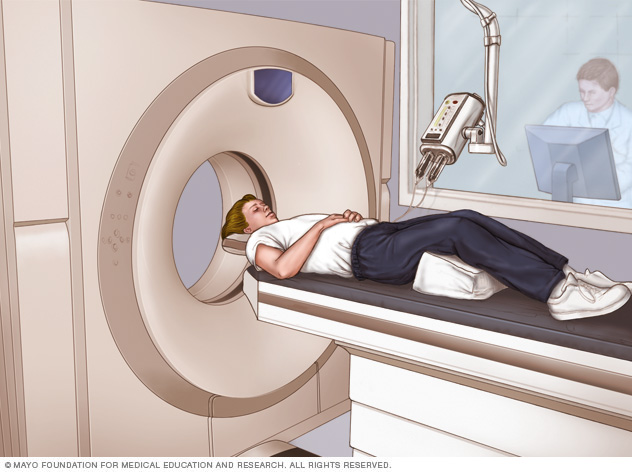
Una tomografía computarizada permite visualizar casi todas las partes del cuerpo y se usa a fin de diagnosticar enfermedades o lesiones, así como planificar tratamientos médicos, quirúrgicos o de radiación.
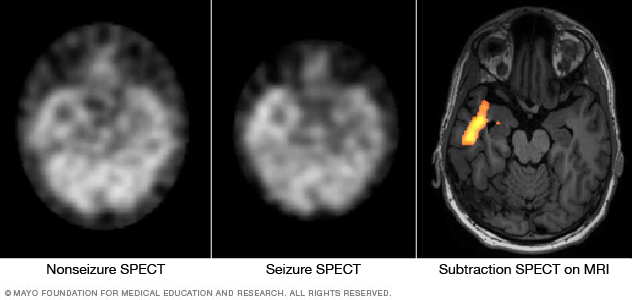
En estas imágenes de tomografía computarizada por emisión de fotón único se muestra el flujo sanguíneo en el cerebro de una persona cuando no hay actividad convulsiva (izquierda) y durante una convulsión (centro). La sustracción de la tomografía computarizada por emisión de fotón único (SPECT) corregistrada con la resonancia magnética (derecha) ayuda a precisar el área de actividad convulsiva mediante la superposición de los resultados de la tomografía computarizada por emisión de fotón único con los de la resonancia magnética del cerebro.
Tratamiento
No todas las personas que tuvieron una convulsión tendrán otra. Debido a que una convulsión puede ser un incidente aislado, tal vez no necesites tratamiento, a no ser que hayas tenido más de una.
El objetivo óptimo en el tratamiento de las convulsiones es encontrar la mejor terapia posible para detenerlas, con la menor cantidad de efectos secundarios.
Medicamentos
A menudo, el tratamiento de las convulsiones implica la administración de medicamentos anticonvulsivos. Hay muchas opciones diferentes de estos medicamentos. La mayoría de las personas con epilepsia dejará de tener convulsiones después de probar uno o dos medicamentos.
El objetivo en cuanto a los medicamentos es encontrar el que funcione mejor para ti y cause la menor cantidad de efectos secundarios. A veces, un profesional de atención médica puede recomendar más de un medicamento.
Encontrar el medicamento correcto y la dosis adecuada puede resultar complejo. Es posible que necesites probar varios medicamentos diferentes. Los efectos secundarios comunes pueden comprender cambios en el peso, mareos, fatiga y cambios en el estado de ánimo. En raras ocasiones, los efectos secundarios más graves pueden dañar el hígado o la médula ósea.
Un profesional de atención médica considera tu afección, la frecuencia con la que tienes convulsiones, tu edad y otros factores al elegir qué medicamento recetar. También revisará cualquier otro medicamento que tomes para asegurarse de que los anticonvulsivos no interactúen con ellos.
Terapia alimentaria
Seguir una dieta cetogénica puede mejorar el control de las convulsiones. Una dieta cetogénica es alta en grasas y muy baja en carbohidratos. Pero puede ser difícil de seguir, dado que solo se permite un rango limitado de alimentos.
Hay variaciones de esta dieta alta en grasas y baja en carbohidratos que pueden ser útiles, pero menos eficaces. Estas incluyen las dietas de bajo índice glucémico y la dieta Atkins. Estas dietas modificadas aún se están investigando.
Cirugía
Si el tratamiento con al menos dos medicamentos anticonvulsivos no es eficaz, la cirugía puede ser una opción. El objetivo de la cirugía es evitar que se produzcan convulsiones. La cirugía funciona mejor en las personas con convulsiones que siempre comienzan en el mismo lugar del cerebro. Existen varios tipos de cirugía, incluidos los siguientes:
- Lobectomía. Los cirujanos ubican y extirpan el área del cerebro donde comienzan las convulsiones.
- Ablación térmica, también llamada terapia térmica intersticial con láser. Este procedimiento menos invasivo dirige energía altamente concentrada a un objetivo específico del cerebro, donde comienzan las convulsiones. Esto destruye las neuronas cerebrales que provocan las convulsiones.
- Transección subpial múltiple. Este tipo de cirugía consiste en realizar varios cortes en áreas del cerebro para evitar las convulsiones. Suele realizarse cuando el área del cerebro en la que comienzan las convulsiones no puede extraerse de forma segura.
- Callosotomía. En esta cirugía, se corta la red de conexiones entre las neuronas de la mitad izquierda y la mitad derecha del cerebro. Se utiliza para tratar las convulsiones que comienzan en una mitad del cerebro y se trasladan a la otra. Sin embargo, aún después de la cirugía, las convulsiones pueden seguir produciéndose en el lado del cerebro donde comenzaron.
- Hemisferectomía. Esta cirugía desconecta completamente un lado del cerebro del resto del cerebro y el cuerpo. Este tipo de cirugía solo se utiliza cuando los medicamentos no son eficaces para controlar las convulsiones y estas afectan solo a la mitad del cerebro. Después de esta cirugía, pueden perderse muchas capacidades funcionales de la vida diaria. Pero, generalmente, los niños pueden recuperar esas capacidades con rehabilitación.
Estimulación eléctrica
Si la zona del cerebro donde comienzan las convulsiones no se puede extirpar o desconectar, pueden ser útiles los dispositivos que brindan estimulación eléctrica. Estos pueden reducir las convulsiones junto con el uso continuo de medicamentos anticonvulsivos. Estos son algunos de los dispositivos de estimulación que pueden ofrecer alivio para las convulsiones:
- Estimulación del nervio vago. Un dispositivo que se implanta por debajo de la piel del pecho estimula el nervio vago en el cuello y envía señales al cerebro que inhiben las convulsiones.
- Neuroestimulación receptiva. Se implanta un dispositivo en la superficie del cerebro o dentro del tejido cerebral. El dispositivo puede detectar la actividad convulsiva y descargar una estimulación eléctrica para detener las convulsiones.
- Estimulación cerebral profunda. Los cirujanos implantan cables delgados llamados electrodos dentro de ciertas zonas del cerebro para producir impulsos eléctricos. Los impulsos regulan la actividad cerebral que causa las convulsiones. Los electrodos se unen a un dispositivo similar a un marcapasos que se coloca debajo de la piel del pecho. Esto controla la cantidad de estimulación producida.
Embarazo y convulsiones
En general, las mujeres que tuvieron convulsiones logran tener embarazos sanos. Sin embargo, a veces puede haber defectos de nacimiento asociados a determinados medicamentos.
Particularmente, el ácido valproico, que es un medicamento para las convulsiones generalizadas, se ha asociado a deficiencias cognitivas y defectos del tubo neural en los bebés, como espina bífida. La American Academy of Neurology (Academia Estadounidense de Neurología) recomienda evitar el uso del ácido valproico en mujeres embarazadas debido a que presenta riesgos para el bebé.
Analiza estos riesgos con el equipo para la atención de la salud. Crear un plan con el equipo para la atención de la salud antes de quedar embarazada es especialmente importante. Además del riesgo para defectos de nacimiento, el embarazo puede alterar los niveles de los medicamentos.
En algunos casos, podría ser conveniente modificar la dosis del medicamento anticonvulsivo antes o durante el embarazo. El objetivo es recibir la menor dosis del medicamento anticonvulsivo más seguro que sea capaz de controlarlas.
Tomar ácido fólico antes del embarazo puede ayudar a prevenir algunas complicaciones relacionadas con el uso de medicamentos anticonvulsivos durante el embarazo. El ácido fólico se encuentra en las vitaminas prenatales estándar. Se recomienda que todas las personas en edad fértil consuman ácido fólico mientras toman medicamentos anticonvulsivos.
Anticonceptivos y medicamentos anticonvulsivos
Algunos medicamentos anticonvulsivos pueden alterar la eficacia de los anticonceptivos. Pregunta a tu profesional de la salud si tu medicamento puede interactuar con tus anticonceptivos. Podría ser necesario que se consideren otros tipos de anticonceptivos.
Posibles tratamientos futuros
Los investigadores estudian otros posibles tratamientos para las convulsiones. Entre ellos, se encuentran tratamientos para estimular el nervio vago, otros nervios craneales o el cerebro, sin necesidad de cirugía.
Un área de investigación prometedora es la ecografía focalizada guiada por resonancia magnética. El tratamiento consiste en apuntar los haces utilizados en las ecografías, que son ondas sonoras, a una región del cerebro que causa las convulsiones. El haz crea energía acústica que destruye específicamente el tejido cerebral sin necesidad de cirugía. Este tipo de tratamiento puede alcanzar estructuras cerebrales más profundas. También puede dirigirse a un objetivo sin dañar el tejido cercano.
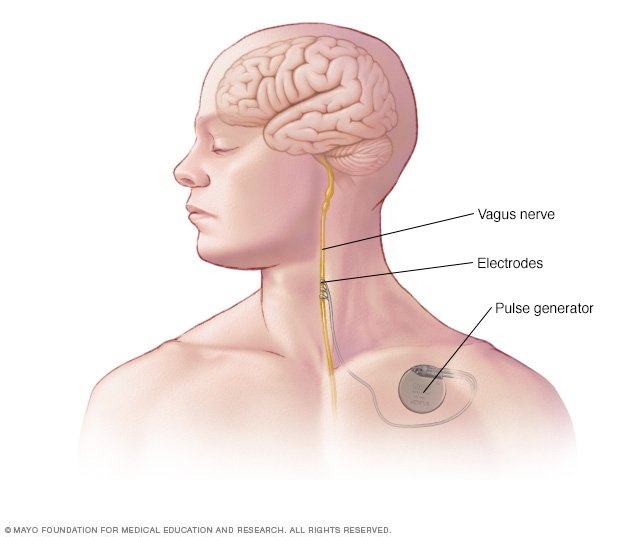
En la estimulación del nervio vago, un generador de pulsos implantado y un cable conductor estimulan el nervio vago, lo que lleva a la estabilización de la actividad eléctrica irregular en el cerebro.
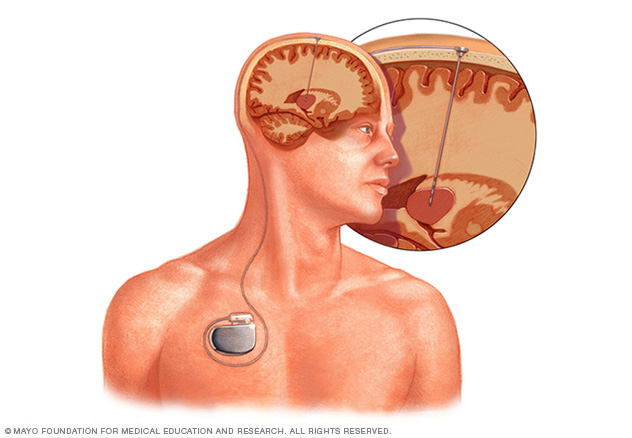
En la estimulación cerebral profunda, se implanta un electrodo dentro del cerebro. La magnitud de la estimulación generada por el electrodo se controla mediante un dispositivo similar a un marcapasos que se coloca bajo la piel del pecho. Un cable que va por debajo de la piel conecta el dispositivo con el electrodo.
Estilo de vida y remedios caseros
Estas son algunas medidas que puedes tomar para ayudar a controlar las convulsiones:
- Toma los medicamentos correctamente. No modifiques la dosis antes de hablar con el profesional de atención médica. Si sientes que es necesario cambiar los medicamentos, háblalo con el profesional de atención médica.
- Duerme lo suficiente. La falta de sueño puede desencadenar convulsiones. Asegúrate de descansar lo suficiente todas las noches.
- Lleva puesto un brazalete de alerta médica. Esto ayudará a que el personal de emergencias sepa cómo tratarte de la manera correcta si tienes otra convulsión.
- Haz actividad física. El ejercicio y la actividad física pueden ayudar a mantenerte saludable físicamente y a reducir la depresión. Asegúrate de beber suficiente agua y descansar si te cansas al hacer ejercicio.
- Elige un estilo de vida saludable. Controlar el estrés, limitar el consumo de alcohol y no fumar son factores que contribuyen a un estilo de vida saludable.
Tratamiento
Seguridad personal
Las convulsiones no suelen resultar en lesiones graves, pero si tienes convulsiones recurrentes, existe la posibilidad de que se produzcan. Estas medidas pueden ayudarte a prevenir lesiones durante una convulsión:
- Ten cuidado si estás cerca del agua. No nades solo ni pasees en un bote sin que haya alguien cerca.
- Usa casco para protegerte durante las actividades, como andar en bicicleta o practicar deportes.
- Dúchate en lugar de bañarte, salvo que alguien esté cerca de ti.
- Modifica tus muebles. Cubre las esquinas con punta con almohadillas, compra muebles con bordes redondeados y elige sillas con brazos que eviten que te caigas. Considera usar una alfombra con un relleno grueso para protegerte si te caes.
- Exhibe información de primeros auxilios para convulsiones en un lugar donde la gente pueda verla con facilidad. Incluye todos los números de teléfono importantes.
- Piensa en usar un dispositivo de detección de convulsiones. La Administración de Alimentos y Medicamentos ha autorizado un dispositivo con receta médica similar a un reloj que puede detectar convulsiones tónico-clónicas (Embrace2). El dispositivo alerta a los seres queridos o cuidadores para que puedan verificar que estés bien y garantizar tu seguridad. Habla con el profesional de atención médica para decidir si usar este tipo de dispositivo podría ser adecuado para ti.
Estilo de vida y remedios caseros
Primeros auxilios para las convulsiones
Saber qué hacer si ves a alguien teniendo una convulsión es útil. Si corres riesgo de tener convulsiones en el futuro, comparte esta información con tu familia, amigos y compañeros de trabajo para que ellos sepan qué hacer si tienes una convulsión.
Toma estas medidas para ayudar a una persona durante una convulsión:
- Gira suavemente a la persona hacia un lado.
- Coloca algo blando debajo de la cabeza de la persona.
- Afloja las prendas que ajusten el cuello.
- No introduzcas tus dedos u otros objetos en la boca de la persona.
- No intentes sujetar a una persona que tiene una convulsión.
- Si la persona se está moviendo, aleja los objetos peligrosos.
- Quédate con la persona hasta que llegue la ayuda médica.
- Observa a la persona detenidamente para que puedas brindar detalles sobre lo que ocurrió.
- Controla la duración de la convulsión.
- Mantén la calma.
Estrategias de afrontamiento, y apoyo
El estrés causado por vivir con un trastorno de convulsión puede afectar tu salud mental. Es importante hablar con el proveedor de atención médica acerca de tus sentimientos y buscar formas en que puedes recibir ayuda.
En casa
Tus familiares pueden brindarte el apoyo que tanto necesitas. Diles lo que sepas sobre tus convulsiones. Explícales que pueden hacer preguntas y mantén una postura abierta para conversar sobre sus preocupaciones. Ayúdalos a entender tu afección al compartir con ellos materiales educativos u otros recursos que te haya proporcionado el profesional de atención médica.
En el trabajo
Reúnete con tu supervisor para hablar sobre las convulsiones y cómo te afectan. Analiza lo que necesitarás de tu supervisor o tus compañeros si tienes una convulsión en el trabajo. Considera hablar con tus compañeros de trabajo sobre las convulsiones. Esto te ayudará a expandir el sistema de apoyo, además de brindar aceptación y comprensión.
No estás solo.
Recuerda, no tienes que afrontarlo solo. Busca el apoyo de tu familia y de tus amigos. Pregúntale al profesional del cuidado de la salud acerca de grupos de apoyo locales o únete a una comunidad de apoyo en línea. No tengas miedo de pedir ayuda. Contar con un sistema de apoyo fuerte es importante para convivir con cualquier enfermedad.
Preparación antes de la cita
A veces, si se producen convulsiones, se requiere atención médica inmediata y no siempre hay tiempo para programar una cita.
Otras veces, la primera cita para evaluar una crisis puede ser con tu profesional de la salud. O bien, pueden remitirte a un especialista. Podrías ver a un especialista capacitado en afecciones del cerebro y el sistema nervioso, llamado neurólogo. También podrían remitirte a un epileptólogo, que es un neurólogo especializado en epilepsia.
Antes de la cita, considera qué puedes hacer para prepararte. Comprende también qué puedes esperar.
Qué puedes hacer
- Registra la información sobre la convulsión. Indica la hora, el lugar, los síntomas que tuviste y cuánto duró, si sabes estos detalles. Busca la opinión de cualquier persona que pueda haber sido testigo de la convulsión, como un familiar, un amigo o un compañero de trabajo, ya que podría darte información que desconoces.
- Ten en cuenta las restricciones previas a la cita médica. Al momento de programar la cita médica, pregunta si hay algo que debas hacer antes para prepararte para cualquier prueba o examen médico.
- Anota la información personal importante, como episodios relevantes de estrés o cambios recientes en tu vida.
- Haz una lista de los medicamentos, las vitaminas o los suplementos que estés tomando, incluidas las dosis.
- Lleva a un familiar o a un amigo para que te ayude a recordar toda la información proporcionada durante la cita médica. Debido a que es posible que no sepas todo lo que sucede mientras tienes una convulsión, la persona que estuvo contigo en ese momento puede brindar información útil.
- Anota las preguntas que quieras hacer. Preparar una lista de preguntas te ayudará a sacar el mayor provecho durante el tiempo de tu consulta.
Algunas preguntas básicas para hacerle al profesional de atención médica sobre las convulsiones incluyen:
- ¿Qué cree que causó mi convulsión?
- ¿Necesito realizarme alguna prueba?
- ¿Qué enfoque de tratamiento me recomienda?
- ¿Cuáles son las alternativas al enfoque principal que sugiere?
- ¿Qué posibilidades existen de que tenga otra convulsión?
- ¿Cómo puedo asegurarme de no lastimarme si tengo otra convulsión?
- Tengo estas otras afecciones. ¿Cuál es la mejor forma de controlarlas de manera conjunta?
- ¿Debo respetar alguna restricción?
- ¿Debería consultar a un especialista? ¿Cuánto costará? ¿Lo cubrirá mi seguro?
- ¿Existe alguna alternativa genérica para el medicamento que me receta?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
Además de las preguntas que preparaste, no dudes en hacer otras preguntas que puedas tener durante la cita médica y en cualquier momento que no comprendas algo.
Qué esperar del médico
Es probable que el profesional de atención médica te haga una serie de preguntas:
- ¿Puedes describir el episodio de convulsión?
- ¿Dónde estabas y qué ocurrió justo antes de que comenzara?
- ¿Había alguien allí para presenciar lo que ocurrió?
- ¿Qué recuerdas haber sentido justo antes de la convulsión? ¿Qué ocurrió justo después de la convulsión?
- ¿Qué síntomas tuviste?
- ¿Cuánto duró la convulsión?
- ¿Has tenido alguna vez una convulsión u otro problema neurológico en el pasado?
- ¿Tienes algún familiar a quien se le haya diagnosticado un trastorno convulsivo o epilepsia?
- ¿Has viajado fuera del país recientemente?
Last Updated Sep 2, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use