Enfermedad de Raynaud
Perspectiva general
La enfermedad de Raynaud causa sensación de adormecimiento y frío en algunas zonas del cuerpo, como los dedos de las manos y de los pies, en respuesta a temperaturas frías o al estrés. En el caso de la enfermedad de Raynaud, las arterias pequeñas que irrigan sangre a la piel se estrechan. Esto limita el flujo de sangre a las zonas afectadas, lo que se conoce como vasoespasmo.
Otros nombres para esta afección son:
- Fenómeno de Raynaud.
- Síndrome de Raynaud.
Las mujeres son más propensas que los hombres a tener la enfermedad de Raynaud. Al parecer, es más frecuente en personas que viven en lugares con climas fríos.
El tratamiento de la enfermedad de Raynaud depende de su gravedad y de si tienes otras enfermedades. Para la mayoría de las personas, la enfermedad de Raynaud no es incapacitante, pero puede afectar la calidad de vida.
Síntomas
Los síntomas de la enfermedad de Raynaud incluyen los siguientes:
- Dedos de las manos y de los pies fríos.
- Zonas de la piel que se tornan blancas y luego, azules. Según tu color de piel, estos cambios de color pueden notarse más fácil o más difícilmente.
- Entumecimiento, sensación de hormigueo o dolor como aguijón ante el calor o al aliviar el estrés.
Durante un ataque de la enfermedad de Raynaud, la piel de las zonas afectadas por lo general primero se torna pálida. Luego suele cambiar de color y sentirse fría y entumecida. A medida que la piel se calienta y mejora la circulación, las áreas afectadas pueden volver a cambiar de color, palpitar, hormiguear o hincharse.
Con mayor frecuencia, la enfermedad de Raynaud afecta los dedos de las manos y los pies. Sin embargo, también puede afectar otras áreas del cuerpo, como la nariz, los labios, las orejas e incluso los pezones. Después de calentar la piel, flujo sanguíneo puede tardar 15 minutos en reaparecer.
Cuándo consultar al médico
Consulta inmediatamente al médico si tienes antecedentes de enfermedad de Raynaud grave y tienes una llaga o infección en uno de los dedos afectados de la mano o del pie.
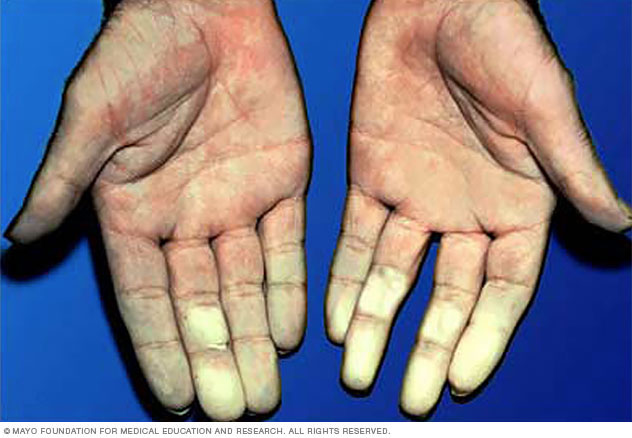
La enfermedad de Raynaud hace que las arterias más pequeñas que suministran flujo sanguíneo a la piel se estrechen como respuesta al frío o al estrés. Las partes del cuerpo afectadas, que suelen ser los dedos de las manos y de los pies, pueden volverse blancas y luego azules. Según tu color de piel, estos cambios de color pueden notarse más fácil o más difícilmente. Puedes sentir las áreas afectadas frías o entumecidas hasta que la circulación mejora, lo que generalmente sucede después de entrar en calor.
Causas
Los expertos no comprenden completamente la causa de las crisis de la enfermedad de Raynaud. Sin embargo, los vasos sanguíneos de las manos y de los pies parecen reaccionar en exceso a las temperaturas frías o al estrés.
Con la enfermedad de Raynaud, las arterias de los dedos de las manos y de los pies se estrechan cuando se exponen al frío o al estrés. Esto limita el flujo de sangre. Con el tiempo, estas pequeñas arterias pueden engrosarse ligeramente y reducir aún más el flujo de sangre.
La temperatura baja es la causa más probable de una crisis. Algunos ejemplos son poner las manos en agua fría, sacar algo del congelador o salir al aire frío. En algunas personas, el estrés emocional puede desencadenar una crisis.
Raynaud primario vs. secundario
Existen dos tipos principales de esta afección.
- Enfermedad primaria de Raynaud. También llamada enfermedad de Raynaud, esta forma más frecuente no es el resultado de otra enfermedad. Puede ser tan leve que muchas personas con la enfermedad primaria de Raynaud no buscan tratamiento, y puede desaparecer por sí solo.
-
Enfermedad secundaria de Raynaud. También llamado fenómeno de Raynaud, esta forma se desarrolla a causa de otra enfermedad. A pesar de que la enfermedad secundaria de Raynaud es menos frecuente que la forma primaria, tiende a ser más grave.
Los síntomas de la enfermedad secundaria de Raynaud suelen aparecer alrededor de los 40 años. Es decir, más tarde que los síntomas de la enfermedad primaria de Raynaud.
Las causas de la enfermedad secundaria de Raynaud incluyen:
- Enfermedades del tejido conectivo. La mayoría de las personas que tiene una enfermedad poco común que deriva en la formación de endurecimientos y cicatrices en la piel, conocida como esclerodermia, tiene la enfermedad de Raynaud. Otras enfermedades que aumentan el riesgo de tener la enfermedad de Raynaud son el lupus, la artritis reumatoide y el síndrome de Sjögren.
- Enfermedades de las arterias. Estas incluyen la acumulación de depósitos de grasa en los vasos sanguíneos que alimentan el corazón y un trastorno en el que se inflaman los vasos sanguíneos de las manos y los pies. Un tipo de presión arterial alta que afecta las arterias de los pulmones también puede causar la enfermedad de Raynaud secundaria.
- Síndrome del túnel carpiano. Esta afección implica la presión sobre un nervio principal de la mano. La presión causa entumecimiento y dolor en la zona, y puede hacer que la mano tenga más sensibilidad a las temperaturas frías.
- Acciones repetitivas o vibraciones. Escribir en un teclado, tocar el piano o hacer movimientos similares por largos períodos puede provocar lesiones por uso excesivo. También puede provocarlas el uso de herramientas que vibran, como los taladros.
- Fumar. Fumar estrecha los vasos sanguíneos.
- Lesiones en manos o pies. Los ejemplos incluyen fractura de muñeca, cirugía o congelación.
- Determinados medicamentos. Estos incluyen betabloqueadores para la presión arterial alta, algunos medicamentos para la migraña, medicamentos para el trastorno por déficit de atención con hiperactividad, determinados medicamentos para el cáncer y algunos medicamentos para el resfriado.
Factores de riesgo
Algunos de los factores de riesgo de la enfermedad primaria de Raynaud son los siguientes:
- Sexo. Esta afección afecta más a las mujeres que a los hombres.
- Edad. A pesar de que cualquiera puede desarrollar esta afección, la enfermedad primaria de Raynaud frecuentemente aparece entre los 15 y los 30 años de edad.
- Clima. La enfermedad también es más frecuente en personas que viven en climas fríos.
- Antecedentes familiares. Al parecer, tener un padre o una madre, hermanos o hijos con la enfermedad aumenta el riesgo de tener la enfermedad primaria de Raynaud.
Algunos de los factores de riesgo de la enfermedad primaria de Raynaud son los siguientes:
- Determinadas enfermedades. Estas comprenden afecciones como la esclerodermia y el lupus.
- Determinados trabajos. Estos incluyen trabajos que causan traumatismos reiterados, como el uso de herramientas que vibran.
- Determinadas sustancias. Estas incluyen fumar, tomar medicamentos que afectan los vasos sanguíneos y la exposición a ciertas sustancias químicas, como el cloruro de vinilo.
Complicaciones
Si la enfermedad secundaria de Raynaud es grave, el flujo sanguíneo reducido hacia los dedos de las manos o de los pies podría causar daños en los tejidos. Pero eso es poco frecuente.
Una arteria completamente obstruida puede derivar en llagas en la piel o tejido muerto. Esto puede ser difícil de tratar. En raras ocasiones, los casos muy graves que no reciben tratamiento pueden requerir la extirpación de la parte afectada del cuerpo.
Prevención
Para ayudar a prevenir los ataques de la enfermedad de Raynaud:
-
Abrígate cuando estés a la intemperie. Cuando haga frío, usa sombrero, bufanda, medias y botas, y dos pares de manoplas o guantes. La ropa interior térmica puede ser muy útil. Un abrigo con puños ceñidos por encima de los guantes o las manoplas ayuda a proteger las manos del aire frío.
Usa orejeras y una mascarilla si la punta de la nariz y los lóbulos auriculares se enfrían demasiado.
- Pon la calefacción en tu automóvil. Enciende la calefacción del automóvil durante unos minutos antes de conducir cuando hace frío.
-
Ten cuidado cuando estés en tu casa. Ponte calcetines. Para sacar alimentos del refrigerador o congelador, usa guantes o manoplas de horno. Algunas personas se ponen guantes y calcetines antes de irse a dormir durante el invierno.
Debido a que el aire acondicionado puede causar ataques, configúralo a mayor temperatura. Usa vasos que impidan sentir frío en las manos.
Diagnóstico
El proveedor de atención médica te pregunta sobre los síntomas y los antecedentes médicos y te hace un examen físico. Es probable que también te haga pruebas para descartar otros problemas médicos que podrían causar síntomas similares.
Pruebas
Una prueba llamada capilaroscopia periungueal puede distinguir un caso primario de uno secundario de la enfermedad de Raynaud. Durante la prueba, el proveedor de atención médica examina con un microscopio o una lupa la piel de la base de las uñas a fin de detectar anomalías, que pueden incluir hinchazón de los vasos sanguíneos.
Los análisis de sangre pueden ayudar a determinar si otra afección, como un trastorno autoinmunitario o una enfermedad del tejido conectivo, podría estar causando la enfermedad de Raynaud. Algunos de los análisis de sangre para detectar la enfermedad de Raynaud son los siguientes:
- Prueba de anticuerpos antinucleares. Un resultado positivo del análisis a menudo indica que tu sistema inmunitario está atacando por error tejidos del cuerpo. Esto se conoce como reacción autoinmunitaria. Dicha actividad del sistema inmunitario es frecuente en las personas que tienen enfermedades del tejido conectivo u otros trastornos autoinmunitarios.
- Tasa de sedimentación. Este análisis muestra la velocidad con la que los glóbulos rojos se depositan en el fondo de un tubo. Una velocidad mayor que la normal podría indicar una enfermedad autoinmunitaria o inflamatoria.
No se puede diagnosticar la enfermedad de Raynaud a través de un solo análisis de sangre. Otros análisis, como los que descartan enfermedades de las arterias, pueden ayudar a detectar una afección que podría asociarse con la enfermedad de Raynaud.
Tratamiento
Por lo general, vestirse en capas para el frío y usar guantes y medias gruesos puede aliviar los síntomas leves de la enfermedad de Raynaud. Los medicamentos pueden tratar los síntomas más graves. Los objetivos del tratamiento de la enfermedad de Raynaud son:
- Reducir la cantidad y la gravedad de los ataques
- Evitar daño a los tejidos
- Tratar la enfermedad o afección subyacente
Medicamentos
Según la causa de los síntomas, los medicamentos pueden ser de ayuda. Los medicamentos que se usan para tratar a las personas con la enfermedad de Raynaud pueden incluir los siguientes:
- Bloqueadores de los canales de calcio. Estos medicamentos relajan y dilatan los pequeños vasos sanguíneos en las manos y los pies. También pueden ayudar a curar llagas en los dedos de las manos o los pies. Algunos ejemplos incluyen: nifedipina (Procardia), amlodipina (Norvasc), felodipina e isradipina.
- Vasodilatadores. Estos medicamentos relajan los vasos sanguíneos. Incluyen losartán (Cozaar), un medicamento para la presión arterial alta; sildenafilo (Viagra, Revatio), un medicamento para la disfunción eréctil; fluoxetina (Prozac), un antidepresivo, y una clase de medicamentos llamados prostaglandinas.
Cirugías y procedimientos médicos
Para tratar un caso grave de enfermedad de Raynaud, es posible que necesites una cirugía o inyecciones.
-
Cirugía de los nervios. Los nervios de las manos y los pies controlan la dilatación y contracción de los vasos sanguíneos de la piel. Al cortar estos nervios, se detienen estas respuestas.
A través de pequeñas incisiones en las manos o los pies afectados, el proveedor de atención médica extrae pequeños nervios que rodean los vasos sanguíneos. Esta cirugía, si tiene éxito, podría reducir la cantidad y la duración de los ataques.
- Inyección de sustancias químicas. Las inyecciones de medicamentos anestésicos o de toxina botulínica A (Botox) bloquean los nervios afectados de las manos o de los pies. Algunas personas necesitan este procedimiento más de una vez si los síntomas permanecen o regresan.
Estilo de vida y remedios caseros
Es necesario que tomes medidas para disminuir las crisis de la enfermedad de Raynaud y sentirte mejor.
- Evita fumar. Fumar, vapear o inhalar el humo de otra persona estrecha los vasos sanguíneos y reduce la temperatura de la piel.
- Haz ejercicio. El ejercicio aumenta el flujo de sangre y ofrece muchos otros beneficios de salud. Si tienes enfermedad de Raynaud secundaria, habla con el proveedor de atención médica antes de hacer ejercicio al aire libre en el frío.
- Controla el estrés. El estrés puede desencadenar síntomas de la enfermedad de Raynaud. Busca maneras de reducir el estrés emocional. Hacer más ejercicio, practicar la atención plena y unirse a grupos de apoyo son algunas formas de reducir y controlar el estrés.
- Evita cambios bruscos de temperatura. Intenta no pasar abruptamente de un ambiente caluroso a uno con aire acondicionado.
Qué hacer durante un ataque
Calienta tus manos, pies u otras áreas afectadas. Haz lo siguiente para calentar ligeramente los dedos de las manos y de los pies:
- Ve adentro o a un lugar más cálido.
- Mueve los dedos de las manos y de los pies.
- Coloca las manos debajo de las axilas.
- Mueve los brazos en círculos amplios.
- Deja correr agua tibia (no caliente) sobre los dedos de las manos y de los pies.
- Masajea las manos y los pies.
Si el estrés desencadena un ataque, aléjate de la situación estresante y relájate. Practica una técnica para aliviar el estrés que sea adecuada para ti. Coloca las manos o los pies en agua tibia para ayudar a que pase el ataque.
Medicina alternativa
Determinadas prácticas y suplementos que ayudan a mejorar el flujo sanguíneo podrían servir para controlar la enfermedad de Raynaud. Sin embargo, es necesario estudiar más las prácticas de medicina alternativa para saber en qué medida pueden ayudar con esta afección. Si te interesa, habla con el proveedor de atención médica sobre lo siguiente:
- Aceite de pescado. Tomar suplementos de aceite de pescado podría aumentar el flujo sanguíneo.
- Ginkgo. Los suplementos de ginkgo podrían ayudar a disminuir la cantidad de ataques de la enfermedad de Raynaud.
- Acupuntura. Esta práctica parece mejorar el flujo sanguíneo, por lo que puede resultar útil para aliviar los ataques de la enfermedad de Raynaud.
- Biorretroalimentación. Usar la mente para controlar la temperatura corporal podría ayudar con la enfermedad de Raynaud. La biorretroalimentación comprende visualización dirigida para elevar la temperatura de las manos y de los pies, respiración profunda y otros ejercicios para relajarse. El proveedor de atención médica puede sugerirte un terapeuta para que te ayude a aprender las técnicas de biorretroalimentación. Hay libros y videos sobre el tema.
Habla con el proveedor de atención médica si estás pensando en probar tratamientos alternativos, para que te advierta sobre los posibles efectos secundarios.
Preparación antes de la cita
Es probable que el proveedor principal de atención médica pueda diagnosticarte la enfermedad de Raynaud según los síntomas que presentes. Puede que te remita a un proveedor de atención médica que se especializa en trastornos de las articulaciones, los huesos y los músculos. Este tipo de proveedor de atención médica se llama reumatólogo.
La siguiente información te ayudará a prepararte para la cita médica.
Prepara una lista de lo siguiente:
- Tus síntomas, cuándo comenzaron y qué parece desencadenarlos.
- Otras enfermedades que tú y tu familia tienen, en particular, trastornos del tejido conectivo o trastornos autoinmunitarios.
- Todos los medicamentos, vitaminas u otros suplementos que tomes, incluidas las dosis.
- Preguntas para hacerle al proveedor de atención médica.
Si es posible, pídele a un familiar o a un amigo que te acompañe para que te ayude a recordar la información que recibas.
Las preguntas para hacerle al proveedor de atención médica incluyen:
- ¿Cuál puede ser la causa de mis síntomas?
- Si tengo la enfermedad de Raynaud, ¿es primaria o secundaria?
- ¿Qué tratamiento recomiendan?
- ¿Cómo puedo reducir el riesgo de sufrir un ataque de la enfermedad de Raynaud?
- Tengo otras afecciones médicas. ¿Cómo puedo controlarlas de manera conjunta?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es probable que el proveedor de atención médica te haga preguntas, como las siguientes:
- Durante un ataque de la enfermedad de Raynaud, ¿los dedos de las manos o de los pies cambian de color, están entumecidos o te duelen?
- ¿Tienes algún familiar al que le hayan diagnosticado enfermedad de Raynaud?
- ¿Fumas?
- ¿Cuánta cafeína consumes diariamente?
- ¿A qué te dedicas y qué actividades recreativas haces?
Last Updated Feb 8, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use