Hipertensión pulmonar
Perspectiva general
La hipertensión pulmonar es un tipo de presión arterial alta que afecta las arterias de los pulmones y el lado derecho del corazón.
En una forma de hipertensión pulmonar, llamada hipertensión arterial pulmonar, los vasos sanguíneos de los pulmones se estrechan, bloquean o destruyen. El daño hace más lento el flujo sanguíneo a través de los pulmones. La presión en las arterias pulmonares aumenta. El corazón debe trabajar más para bombear sangre a través de los pulmones. Con el tiempo, el esfuerzo adicional hace que el músculo cardíaco se debilite y falle.
En algunas personas, la hipertensión pulmonar empeora lentamente y puede poner en riesgo la vida. No hay cura para la hipertensión pulmonar. Sin embargo, existen tratamientos que te ayudarán a sentirte mejor, vivir más y mejorar tu calidad de vida.
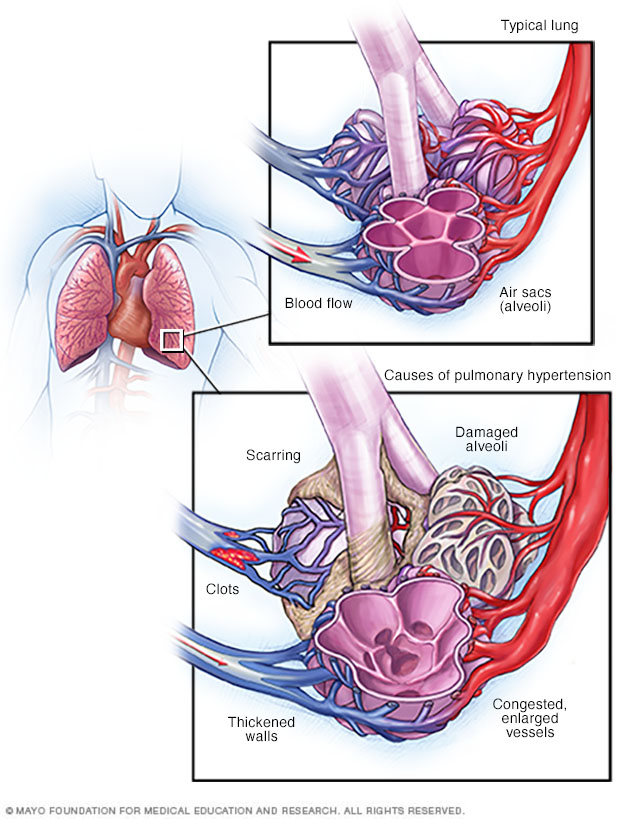
Cuando los vasos sanguíneos de los pulmones se engrosan, contraen, obstruyen o destruyen, resulta más difícil que la sangre fluya por los pulmones. En consecuencia, aumenta la presión arterial en los pulmones. Esta afección se conoce como hipertensión pulmonar.
Síntomas
Los síntomas de la hipertensión pulmonar se desarrollan lentamente. Es posible que no los notes durante meses o incluso años. Los síntomas empeoran a medida que la enfermedad progresa.
Entre los síntomas de la hipertensión pulmonar se encuentran los siguientes:
- Falta de aire, al principio mientras haces ejercicio y con el tiempo mientras estás en reposo.
- Piel de color azul o gris debido a bajos niveles de oxígeno. Según tu color de piel, estos cambios pueden ser más difíciles o fáciles de notar.
- Presión o dolor en el pecho.
- Mareos o desmayos.
- Pulso acelerado o latidos cardíacos fuertes.
- Fatiga.
- Hinchazón en los tobillos, las piernas y en el área del vientre.
La falta de aire es el síntoma más común de hipertensión pulmonar, aunque puede deberse a otras enfermedades, como el asma. Consulta a un profesional de la salud para obtener un diagnóstico preciso.
Causas
El corazón común tiene dos cavidades superiores y dos cavidades inferiores. Cada vez que la sangre pasa por el corazón, la cavidad inferior derecha bombea sangre a los pulmones. La sangre pasa a través de un vaso sanguíneo grande llamado arteria pulmonar.
Por lo general, la sangre fluye fácilmente a través de los vasos sanguíneos en los pulmones hacia la parte izquierda del corazón. Estos vasos sanguíneos son las arterias, capilares y venas pulmonares.
Pero los cambios en las células que recubren las arterias pulmonares pueden hacer que las paredes arteriales se vuelvan estrechas, rígidas, inflamadas y gruesas. Estos cambios pueden hacer más lento el flujo sanguíneo a través de los pulmones o detenerlo y provocar hipertensión pulmonar.
La hipertensión pulmonar se clasifica en cinco grupos, según la causa.
Grupo 1: Hipertensión arterial pulmonar (HAP)
Las causas incluyen las siguientes:
- Causa desconocida, llamada hipertensión arterial pulmonar idiopática.
- Cambios en un gen que se trasmite de padres y madres a hijos, llamado hipertensión arterial pulmonar hereditaria.
- El uso de algunos medicamentos o drogas ilícitas, como la metanfetamina.
- Problemas cardíacos presentes al nacer, conocidos como defecto cardíaco congénito.
- Otras afecciones médicas, como la esclerodermia, el lupus y la enfermedad hepática crónica, como la cirrosis.
Grupo 2: Hipertensión pulmonar causada por enfermedad cardíaca del lado izquierdo
Este es el tipo más común de hipertensión pulmonar. Entre las causas se incluyen las siguientes:
- Insuficiencia cardíaca izquierda.
- Enfermedad de la válvula cardíaca izquierda, como la enfermedad de la válvula mitral o aórtica.
Grupo 3: Hipertensión pulmonar causada por enfermedad pulmonar
Las causas incluyen las siguientes:
- Cicatrices en los pulmones, denominada fibrosis pulmonar.
- Enfermedad pulmonar obstructiva crónica.
- Apnea del sueño.
- Exposición a largo plazo a grandes altitudes en personas que pueden tener un riesgo mayor de hipertensión pulmonar.
Grupo 4: hipertensión pulmonar causada por coágulos sanguíneos crónicos u obstrucciones en la arteria pulmonar
Las causas incluyen las siguientes:
- Émbolos pulmonares, que son coágulos sanguíneos crónicos en los pulmones.
- Tumores que obstruyen la arteria pulmonar.
Grupo 5: Hipertensión pulmonar desencadenada por otras afecciones médicas
Las causas incluyen las siguientes:
- Trastornos de la sangre, como la policitemia vera y la trombocitemia esencial.
- Trastornos inflamatorios, como la sarcoidosis.
- Trastornos metabólicos, como la enfermedad de almacenamiento de glucógeno.
- Enfermedad renal.
Síndrome de Eisenmenger e hipertensión pulmonar
El síndrome de Eisenmenger es un tipo de enfermedad cardíaca congénita que causa hipertensión pulmonar. Ocurre cuando hay orificios no reparados entre las cavidades del corazón. Un ejemplo es un orificio grande entre las dos cavidades inferiores del corazón, llamado defecto septal ventricular.
El orificio hace que la sangre no fluya correctamente en el corazón. La sangre rica en oxígeno se mezcla con sangre mal oxigenada. Luego, la sangre regresa a los pulmones, en lugar de ir al resto del cuerpo. Esto aumenta el flujo sanguíneo y la presión en las arterias pulmonares, lo que causa hipertensión pulmonar.

Un corazón normal tiene dos cavidades superiores y dos cavidades inferiores. Las cavidades superiores, las aurículas derecha e izquierda, reciben la sangre entrante. Las cavidades inferiores, los ventrículos derecho e izquierdo que son más musculares, bombean la sangre desde el corazón hacia fuera. Las válvulas cardíacas son puertas en las aberturas de las cavidades. Mantienen el flujo sanguíneo en la dirección correcta.
Factores de riesgo
La hipertensión pulmonar se diagnostica generalmente en personas de entre 30 a 60 años. Envejecer puede aumentar el riesgo de desarrollar hipertensión pulmonar del grupo 1, llamada hipertensión arterial pulmonar. La hipertensión arterial pulmonar por causa desconocida es más común en adultos jóvenes.
Entre otros factores que pueden aumentar el riesgo de desarrollar hipertensión pulmonar se incluyen los siguientes:
- Antecedentes familiares de esta afección.
- Sobrepeso.
- Fumar.
- Trastornos de coagulación de la sangre o antecedentes familiares de coágulos sanguíneos en los pulmones.
- Exposición al asbesto.
- Algún problema cardíaco de nacimiento, llamado defecto cardíaco congénito.
- Vivir en una zona de gran altitud.
- Consumo de ciertos fármacos, como medicamentos para bajar de peso y drogas ilícitas, como cocaína o anfetaminas.
Complicaciones
Entre las posibles complicaciones de la hipertensión pulmonar se incluyen las siguientes:
-
Agrandamiento del lado derecho del corazón e insuficiencia cardíaca. Esta afección, también llamada cor pulmonale, hace que la cavidad cardíaca inferior derecha se agrande. La cavidad tiene que bombear más fuerte de lo habitual para transportar la sangre a través de arterias pulmonares estrechas o bloqueadas.
Como resultado, las paredes del corazón se vuelven gruesas. La cavidad cardíaca inferior derecha se estira para aumentar la cantidad de sangre que puede sostener. Estos cambios hacen que el corazón se esfuerce más y, con el tiempo, la cavidad cardíaca inferior derecha deja de funcionar.
- Coágulos sanguíneos. Tener hipertensión pulmonar aumenta el riesgo de coágulos sanguíneos en las arterias pequeñas de los pulmones.
- Latidos cardíacos irregulares. La hipertensión pulmonar puede provocar arritmias o cambios en los latidos cardíacos que pueden poner en riesgo la vida.
- Sangrado en los pulmones. La hipertensión pulmonar puede llevar a un sangrado mortal en los pulmones y a toser sangre.
- Complicaciones en el embarazo. La hipertensión pulmonar puede poner en riesgo la vida de la madre y del bebé en desarrollo.
Diagnóstico
Es difícil diagnosticar la hipertensión pulmonar de manera temprana debido a que no se suele detectar en un examen físico de rutina. Incluso cuando la hipertensión pulmonar está más avanzada, los síntomas son similares a los de otras afecciones cardíacas y pulmonares.
Para diagnosticar la hipertensión pulmonar, el profesional de la salud te examinará y te hará preguntas sobre tus síntomas. Es probable que te hagan preguntas acerca de tus antecedentes familiares y médicos.
Pruebas
Las pruebas realizadas para ayudar a diagnosticar la hipertensión pulmonar pueden incluir las siguientes:
- Análisis de sangre. Los análisis de sangre pueden ayudar a descubrir la causa de la hipertensión pulmonar o mostrar signos de complicaciones.
- Radiografía de tórax. Una radiografía de tórax genera imágenes del corazón, los pulmones y el tórax. Puede usarse para saber si hay otras afecciones pulmonares que puedan causar hipertensión pulmonar.
- Electrocardiograma. Esta prueba sencilla registra la actividad eléctrica del corazón. Puede mostrar cambios en los latidos cardíacos.
-
Ecocardiograma. Las ondas sonoras se utilizan para generar imágenes en movimiento del corazón latiendo. Un ecocardiograma permite observar el flujo de sangre por el corazón. Esta prueba puede hacerse para ayudar a diagnosticar hipertensión pulmonar o para determinar la eficacia de los tratamientos.
A veces, se realiza un ecocardiograma mientras se hace ejercicio en una bicicleta fija o en una cinta de correr para saber cómo la actividad afecta el corazón. Si te sometes a esta prueba, es posible que te pidan que lleves una mascarilla que comprueba si el corazón y los pulmones usan el oxígeno y el dióxido de carbono de manera correcta.
-
Cateterismo cardíaco derecho. Si un ecocardiograma muestra hipertensión pulmonar, es posible que se deba hacer esta prueba para confirmar el diagnóstico.
Durante este procedimiento, un cardiólogo coloca un catéter, o sonda fina y flexible, dentro de un vaso sanguíneo, generalmente en el cuello. El catéter se guía suavemente hacia la cavidad cardíaca inferior derecha y la arteria pulmonar. De esta manera, el médico puede medir la presión en las principales arterias pulmonares y en el ventrículo derecho.
Es posible que se realicen otras pruebas para verificar el estado de los pulmones y las arterias pulmonares. Las siguientes pruebas pueden dar más información sobre la causa de la hipertensión pulmonar:
- Pruebas de esfuerzo. Estas pruebas suelen consistir en caminar sobre una cinta de andar o pedalear en una bicicleta fija mientras se vigilan los latidos cardíacos. Pueden mostrar cómo reacciona el corazón al ejercicio.
-
Tomografía computarizada. Esta prueba utiliza rayos X para generar imágenes trasversales de partes específicas del cuerpo. Se puede administrar un tinte o sustancia de contraste en una vena para que los vasos sanguíneos se vean más claramente en las imágenes.
Una tomografía computarizada del corazón, conocida como tomografía computarizada cardíaca, permite observar el tamaño del corazón y cualquier obstrucción en las arterias pulmonares. Puede ayudar a diagnosticar enfermedades pulmonares que podrían provocar hipertensión pulmonar, como la EPOC o la fibrosis pulmonar.
- Resonancia magnética. En esta prueba, se usan campos magnéticos y ondas de radio para generar imágenes detalladas del corazón. Permite observar el flujo sanguíneo en las arterias pulmonares y determinar si la cavidad cardíaca inferior derecha funciona correctamente.
- Prueba de la función pulmonar. Para esta prueba, se sopla en un dispositivo especial. El dispositivo mide cuánto aire pueden retener los pulmones. Muestra cómo el aire entra y sale de los pulmones.
- Estudio del sueño. Un estudio del sueño mide la actividad cerebral, la frecuencia cardíaca, la presión arterial, los niveles de oxígeno y otros factores mientras duermes. La prueba puede ayudar a diagnosticar apnea del sueño, que puede causar hipertensión pulmonar.
- Exploración de ventilación y perfusión. En esta prueba, se administra un trazador radiactivo por vía intravenosa. El trazador radioactivo muestra el flujo sanguíneo. También puedes inhalar un trazador radioactivo que muestra el flujo de aire a los pulmones. Esta exploración de ventilación y perfusión puede usarse para mostrar si los coágulos sanguíneos causan los síntomas de la hipertensión pulmonar.
- Biopsia quirúrgica. En muy pocas ocasiones, puede tomarse una muestra de tejido del pulmón para buscar una posible causa de hipertensión pulmonar.
Pruebas genéticas
Se pueden recomendar exámenes para saber si hay cambios genéticos que causan la hipertensión pulmonar. Si tienes estos cambios, puede que tus familiares también deban hacerse estos exámenes de detección.
Clasificación funcional de la hipertensión pulmonar
Una vez que se confirma el diagnóstico de hipertensión pulmonar, la afección se clasifica según la manera en que los síntomas te afectan a ti y a tu capacidad de hacer las tareas cotidianas.
La hipertensión pulmonar se puede clasificar en uno de los siguientes grupos:
- Clase I. Se diagnostica hipertensión pulmonar, pero no hay síntomas en reposo ni durante el ejercicio.
- Clase II. No hay síntomas en reposo. Las tareas o actividades diarias, como ir a trabajar o a la tienda de comestibles, pueden provocar falta de aire o dolor de pecho leve. Hay poca limitación de la actividad física.
- Clase III. No se presentan molestias en reposo, pero hacer tareas sencillas, como bañarse, vestirse o preparar la comida, provoca fatiga, falta de aire y dolor de pecho. La capacidad de hacer actividad física se torna muy limitada.
- Clase IV. Los síntomas se presentan en reposo y durante la actividad física. Cualquier tipo de actividad causa cada vez más molestias.
El equipo para la atención de la salud puede usar una calculadora de riesgo que tiene en cuenta tus síntomas y los resultados de las pruebas para comprender qué tratamiento necesitas. Esto se llama estratificación del riesgo de la hipertensión pulmonar.
Tratamiento
No hay cura para la hipertensión pulmonar. Sin embargo, hay tratamientos disponibles para mejorar los síntomas, prolongar la vida e impedir que la enfermedad empeore. También puedes recibir tratamientos para cualquier problema de salud que podría causar hipertensión pulmonar.
A menudo, se requiere un poco de tiempo para encontrar el tratamiento más adecuado para la hipertensión pulmonar. Los tratamientos suelen ser complejos. Por lo general, necesitas muchos controles médicos.
Medicamentos
Si tienes hipertensión pulmonar, es posible que te den medicamentos para tratar tus síntomas y ayudarte a sentirte mejor. Los medicamentos también se pueden usar para tratar o prevenir complicaciones. Es posible que el tratamiento incluya lo siguiente:
-
Medicamentos para relajar los vasos sanguíneos. También denominados vasodilatadores, estos medicamentos ayudan a abrir los vasos sanguíneos estrechos y mejoran el flujo sanguíneo. El medicamento se comercializa en muchas formas. Pueden inhalarse, tomarse por vía oral o administrarse por vía intravenosa. Algunos tipos se administran de forma continua a través de una pequeña bomba conectada al cuerpo.
Algunos ejemplos de vasodilatadores para tratar la hipertensión pulmonar son epoprostenol (Flolan, Veletr), treprostinil (Remodulin, Tyvaso, otros), iloprost (Ventavis) y selexipag (Uptravi).
- Estimulador de la guanilato ciclasa soluble (sGC). Este tipo de medicamento relaja las arterias pulmonares y reduce la presión en los pulmones. Uno de ellos es el riociguat (Adempas). No tomes estos medicamentos si estás embarazada.
- Medicamentos para ensanchar los vasos sanguíneos. Los medicamentos conocidos como antagonistas de los receptores de endotelina revierten el efecto de una sustancia que se encuentra en las paredes de los vasos sanguíneos y que los hace estrecharse. Entre esos medicamentos están el bosentán (Tracleer), el macitentán (Opsumit) y el ambrisentán (Letairis). Estos medicamentos pueden mejorar tu nivel de energía y tus síntomas. No tomes estos medicamentos en caso de embarazo.
- Medicamentos para aumentar el flujo sanguíneo. Para aumentar el flujo sanguíneo a los pulmones, se pueden usar unos medicamentos denominados inhibidores de la fosfodiesterasa 5 (PDE5). Estos medicamentos también se usan para tratar la disfunción eréctil. Incluyen el sildenafilo (Revatio, Viagra) y el tadalafilo (Adcirca, Alyq, Cialis).
- Dosis alta de bloqueadores de los canales de calcio. Estos medicamentos ayudan a relajar los músculos en las paredes de los vasos sanguíneos. Algunos de estos son el amlodipino (Norvasc), el diltiazem (Cardizem, Tiazac y otros) y el nifedipino (Procardia). Si bien los bloqueadores de los canales de calcio pueden ser eficaces, solo una pequeña cantidad de personas con hipertensión pulmonar mejora al tomarlos.
- Anticoagulantes. Estos medicamentos ayudan a prevenir los coágulos sanguíneos. Un ejemplo es la warfarina (Jantoven). Los medicamentos anticoagulantes retardan el proceso de coagulación. Los medicamentos pueden aumentar el riesgo de sangrado. Esto es especialmente cierto si va a someterse a una intervención quirúrgica o a un procedimiento que penetra en el cuerpo o crea una abertura en la piel. Habla con tu equipo de atención médica sobre el riesgo.
- Digoxina (Lanoxin). Este medicamento puede ayudar a que el corazón lata más fuerte y bombee más sangre. Puede ayudar a controlar los latidos cardíacos irregulares.
- Diuréticos, también llamados pastillas de agua. Estos medicamentos ayudan a los riñones a eliminar el exceso de líquido del cuerpo. Esto reduce la cantidad de trabajo que tiene que hacer el corazón. También pueden utilizarse diuréticos para reducir la acumulación de líquido en los pulmones, las piernas y la zona abdominal.
- Oxigenoterapia. A veces, se recomienda respirar oxígeno puro como tratamiento para la hipertensión pulmonar. Este tratamiento puede recomendarse si vives a gran altitud o padeces apnea del sueño. Algunas personas con hipertensión pulmonar necesitan oxigenoterapia todo el tiempo.
Cirugía u otros procedimientos
Si los medicamentos no ayudan a controlar los síntomas de la hipertensión pulmonar, puede recomendarse la cirugía. Las cirugías y los procedimientos para tratar la hipertensión pulmonar pueden incluir los siguientes:
- Septostomía auricular. Se puede recomendar este tratamiento si los medicamentos no controlan los síntomas de la hipertensión pulmonar. En una septostomía auricular, el médico crea una abertura entre la cavidad cardíaca superior izquierda y la derecha. La abertura reduce la presión en el lado derecho del corazón. Las posibles complicaciones incluyen latidos cardíacos irregulares, llamados arritmias.
- Trasplante de pulmón o de corazón y pulmón. A veces, podría ser necesario un trasplante de pulmón o de corazón y pulmón, especialmente, en las personas más jóvenes que tienen hipertensión arterial pulmonar idiopática. Después de un trasplante, se deben tomar medicamentos de por vida para ayudar a reducir las posibilidades de rechazo.
Estilo de vida y remedios caseros
Los cambios en el estilo de vida pueden ayudar a aliviar los síntomas de la hipertensión pulmonar. Prueba estos consejos:
- Come de manera saludable. Sigue una dieta saludable rica en granos o cereales integrales, frutas y verduras, carnes magras y lácteos bajos en grasa. Intenta evitar las grasas saturadas, las grasas trans y el colesterol. Limita el consumo de sal.
- Haz toda la actividad física que puedas y controla tu peso. Incluso las formas leves de actividad podrían ser demasiado agotadoras para algunas personas que tienen hipertensión pulmonar. Para otras personas, el ejercicio moderado, como caminar, podría ser beneficioso, en especial, cuando se hace durante la oxigenoterapia. El equipo de atención médica puede ayudarte a planificar un programa de ejercicios adecuado para ti.
- No fumes. Si fumas, dejar de hacerlo es la medida más importante que puedes tomar para el corazón y los pulmones. Si necesitas ayuda para dejar, pídele al equipo de atención médica un tratamiento. También debes evitar el humo de segunda mano, si es posible.
- Descansa mucho. Descansar puede reducir el cansancio relacionado con la hipertensión pulmonar.
- Evita las alturas. La altitud puede empeorar la hipertensión pulmonar. Si vives a una altitud de 8000 pies (2438 metros) o más, puede que te recomienden que te mudes a un lugar con menor altitud.
- Evita las actividades que puedan disminuir la presión arterial de manera excesiva. Por ejemplo, sentarse en una bañera con agua caliente o en una sauna, o tomar duchas o baños calientes y de larga duración. Estas actividades reducen la presión arterial y pueden provocar desmayos o incluso la muerte. Asimismo, no hagas actividades que supongan mucho esfuerzo, como levantar pesas u objetos pesados.
- Entrégale al equipo de atención médica una lista de tus medicamentos. Algunos medicamentos pueden empeorar la hipertensión pulmonar o afectar el tratamiento.
- Acude a los controles médicos regulares. Notifícale al equipo de atención médica si tienes algún síntoma nuevo, si los síntomas empeoran o si los medicamentos producen efectos secundarios. Si la hipertensión pulmonar afecta tu calidad de vida, consulta las opciones que podrían ayudar.
- Recibe las vacunas recomendadas. Las infecciones respiratorias pueden provocar complicaciones graves de salud en las personas con hipertensión pulmonar. Consulta al equipo de atención médica sobre las vacunas recomendadas para prevenir las infecciones virales comunes.
- Consulta con un profesional de la salud antes de quedar embarazada. La hipertensión pulmonar puede causar graves complicaciones tanto a la madre como al bebé durante el embarazo. Las píldoras anticonceptivas pueden aumentar el riesgo de que se formen coágulos sanguíneos. Habla con el equipo de atención médica sobre otras opciones de métodos anticonceptivos.
Estrategias de afrontamiento, y apoyo
Ponerte en contacto con otras personas que atraviesan situaciones similares a la tuya puede ayudarte a aliviar y controlar el estrés. Pregunta al equipo para la atención médica si hay algún grupo de apoyo para la hipertensión pulmonar en tu zona.
Preparación antes de la cita
Si piensas que podrías tener o correr riesgo de tener hipertensión pulmonar, programa una cita para un examen médico.
Como suele haber mucho de qué hablar en la cita, es una buena idea estar preparado. A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
- Ten en cuenta las restricciones previas a la cita médica. Cuando programes la cita médica, pregunta si hay algo que debas hacer antes de asistir a ella. Por ejemplo, podrían pedirte que no comas ni bebas antes de que te hagan algunas pruebas.
- Anota cualquier síntoma que tengas, incluso los que parecen no estar relacionados con la hipertensión pulmonar. Intenta recordar cuándo comenzaron. Sé específico: menciona días, semanas y meses.
- Anota tu información personal más importante, como los antecedentes familiares de hipertensión pulmonar, enfermedades pulmonares, enfermedades cardíacas, accidentes cerebrovasculares, presión arterial alta o diabetes, así como cualquier situación de estrés importante o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, vitaminas, productos herbarios y suplementos que estés tomando.
- Si es posible, pide a un familiar o a un amigo que te acompañe. La persona que vaya contigo puede ayudarte a recordar la información que recibas.
- Prepárate para hablar sobre tus hábitos alimenticios y de actividad física. Si no sigues una dieta o no tienes una rutina de ejercicio, habla con el equipo para la atención de la salud sobre los problemas que podrías enfrentar para comenzar a hacerlo.
- Prepara una lista de preguntas para hacer al equipo para la atención de la salud. Organiza tus preguntas por orden de importancia por si se acaba el tiempo.
En el caso de la hipertensión pulmonar, estas son algunas preguntas básicas que puedes hacer al equipo para la atención de la salud:
- ¿Cuál es la posible causa de mis síntomas o mi afección?
- ¿Cuáles serían otras causas posibles de mis síntomas o mi enfermedad?
- ¿Qué tipo de pruebas necesito hacerme?
- ¿Cuál es la mejor opción de tratamiento?
- ¿Existe alguna alternativa genérica para el medicamento que me receta?
- ¿Cuáles son las opciones para el tratamiento primario que me sugiere?
- ¿Cuál es el nivel adecuado de actividad física?
- ¿Con qué frecuencia deberían controlarme para saber si hay cambios en mi afección?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlar mis afecciones de manera conjunta?
- ¿Debo respetar alguna restricción?
- ¿Debería consultar a un especialista?
- ¿Hay algún folleto u otro material impreso que pueda consultar? ¿Qué sitios web me sugiere?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es posible que el médico y otros miembros del equipo de atención médica te hagan muchas preguntas. Estar preparado para responderlas podría darte más tiempo para hablar sobre tus inquietudes. Es posible que se te pregunte lo siguiente:
- ¿Cuándo comenzaste a tener los síntomas?
- ¿Tienes síntomas de forma constante, o aparecen y desaparecen?
- ¿Cuál es la gravedad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
Qué puedes hacer mientras tanto
Nunca es demasiado tarde para hacer cambios saludables en el estilo de vida, como dejar de fumar, reducir el consumo de sal y llevar una alimentación saludable. Estos cambios pueden ayudar a evitar que la hipertensión pulmonar empeore.
Last Updated Nov 14, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use