Linfoma cutáneo de células T
Perspectiva general
El linfoma cutáneo de células T (CTCL) es un tipo de cáncer poco frecuente que comienza en los glóbulos blancos llamados células T (linfocitos T). Estas células normalmente ayudan al sistema inmunitario del cuerpo a luchar contra los gérmenes. En el linfoma cutáneo de células T, las células T desarrollan anomalías que las hacen atacar la piel.
El linfoma cutáneo de células T puede provocar enrojecimiento de la piel similar a una erupción, manchas redondas ligeramente elevadas o escamosas en la piel y, a veces, tumores de la piel.
Existen varios tipos de linfoma cutáneo de células T. El tipo más frecuente es la micosis fungoide. El síndrome de Sezary es un tipo menos frecuente que causa enrojecimiento de la piel en todo el cuerpo. Algunos tipos de linfoma cutáneo de células T, como la micosis fungoide, progresan lentamente y otros son más agresivos.
El tipo de linfoma cutáneo de células T que tengas ayuda a determinar qué opciones de tratamiento son las mejores para ti. Los tratamientos pueden incluir cremas para la piel, fototerapia, radioterapia y medicamentos sistémicos, como la quimioterapia.
El linfoma cutáneo de células T es uno de los tantos tipos de linfoma que se conocen en conjunto como linfomas no Hodgkin.
Síntomas
Los signos y los síntomas del linfoma cutáneo de células T incluyen:
- Manchas redondas de piel que pueden estar elevadas o ser escamosas y pruriginosas.
- Manchas en la piel más claras que la piel que la rodea.
- Protuberancias que se forman en la piel y se pueden abrir.
- Agrandamiento de los ganglios linfáticos
- Pérdida del cabello
- Engrosamiento de la piel de la palma de las manos y de la planta de los pies.
- Piel como erupcionada y enrojecida en todo el cuerpo que causa picazón intensa.
Causas
Se desconoce la causa precisa del linfoma cutáneo de células T.
En general, el cáncer comienza cuando las células desarrollan cambios (mutaciones) en su ADN. El ADN de una célula contiene instrucciones que le indican a la célula qué funciones debe realizar. Las mutaciones del ADN le indican a la célula que crezca y se multiplique rápidamente, creando así muchas células anormales.
En el linfoma cutáneo de células T, las mutaciones causan demasiadas células T anormales que atacan la piel. Las células T forman parte del sistema inmunitario y, normalmente, ayudan al cuerpo a combatir los gérmenes. Los médicos desconocen por qué las células atacan la piel.
Diagnóstico
Las pruebas y los procedimientos que se utilizan para diagnosticar el linfoma cutáneo de células T comprenden los siguientes:
- Exploración física. El médico te examinará la piel para detectar manchas, regiones escamosas o sólidas y crecimientos en relieve. También se te examinará en busca de signos que afecten a los ganglios linfáticos u otros órganos.
- Análisis de sangre. Los análisis de sangre, como el hemograma completo, se podrían usar para comprender mejor tu afección. Algunas veces, las células cancerosas se encuentran en la sangre, especialmente con el síndrome de Sezary.
-
Biopsias de piel. Para diagnosticar el linfoma cutáneo de células T, en general, se requiere un procedimiento para extirpar una pequeña muestra de piel (biopsia de piel). La piel se puede cortar con una herramienta circular (biopsia por punción). Para lesiones y tumores más grandes, la biopsia se puede realizar con un bisturí pequeño (biopsia por escisión).
Un médico especializado en el análisis de sangre y tejidos (patólogo) examina la muestra en un laboratorio para determinar si contiene células cancerosas. Algunas veces, las biopsias de piel múltiples son necesarias para confirmar tu diagnóstico. Las pruebas de laboratorio avanzadas para analizar el tejido podrían revelar pistas sobre el cáncer que ayudarán al médico a comprender tu pronóstico y determinar tus opciones de tratamiento.
- Pruebas de diagnóstico por imágenes. Si preocupa que las células cancerosas se hayan propagado a otras partes del cuerpo, el médico podría recomendar pruebas de diagnóstico por imágenes, como tomografía computarizada (TC) o tomografía por emisión de positrones (PET).
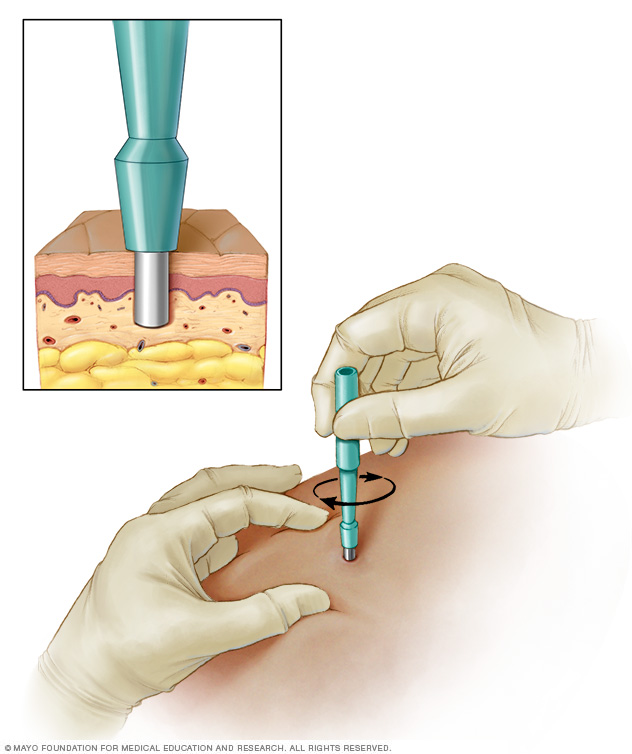
Durante una biopsia con sacabocados, se usa una cuchilla con punta redondeada para extirpar capas profundas de piel para analizar. Según el tamaño, es posible que se necesiten suturas para cerrar la herida.
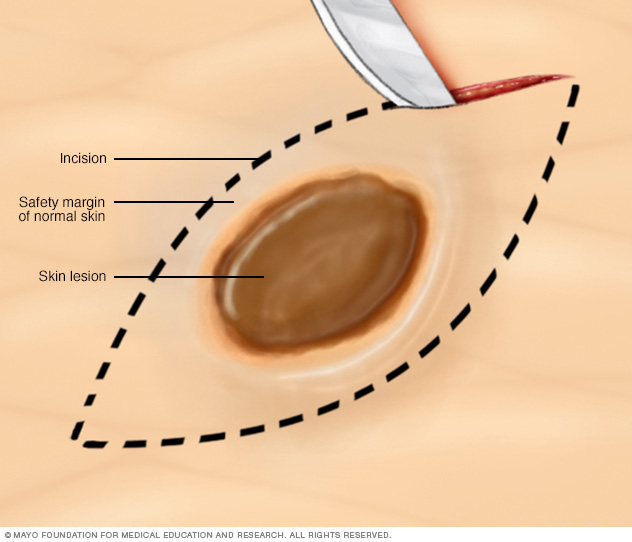
En una biopsia por escisión, se usa un bisturí para extraer un bulto o un área de piel irregular y un poco de la piel sana que los rodea. En general, es necesario hacer una sutura para cerrar la herida.
Tratamiento
Existen muchos tratamientos disponibles para las personas con linfoma cutáneo de células T. Los tratamientos que serán mejores para ti dependen de tu situación particular, incluida la extensión o etapa del linfoma. La mayoría de las personas reciben una combinación de tratamientos para el linfoma cutáneo de células T.
Entre las opciones de tratamiento se encuentran:
- Cremas y ungüentos para la piel. Los medicamentos se pueden aplicar en la piel en forma de cremas, geles y ungüentos. Los corticosteroides pueden ayudar a controlar el enrojecimiento de la piel y la picazón. La quimioterapia se puede aplicar en la piel para atacar las células cancerosas.
- Fototerapia. La fototerapia implica exponer la piel a longitudes de onda de luz, como ultravioleta B o A. En la fototerapia se usan diferentes máquinas, incluso cabinas que exponen la mayoría del cuerpo a la luz. Algunas veces, la fototerapia se realiza después de la aplicación de un medicamento que hace que las células de la piel sean más sensibles a la luz (terapia fotodinámica). Las células sanas se regeneran rápidamente, pero las células cancerosas no.
- Radioterapia. La radioterapia utiliza haces de energía para destruir las células cancerosas. Si tienes un área de linfoma cutáneo de células T, se podría recomendar radioterapia estándar con rayos X. Para las personas con más áreas de cáncer, la radioterapia se podría realizar con haces de electrones, que se dirigen a la piel y no afectan a los órganos internos. La radiación de haces de electrones generalmente se aplica a toda la piel.
- Medicamentos. Los medicamentos usados para tratar el linfoma cutáneo de células T incluyen tratamientos para controlar el sistema inmunitario, como medicamentos esteroides e interferón. Los medicamentos de quimioterapia atacan rápidamente las células que se reproducen rápidamente, incluidas las células cancerosas. Los medicamentos de terapia dirigida atacan las células cancerosas al atacar las vulnerabilidades específicas de las células.
- Exponer las células sanguíneas a la luz. Un procedimiento denominado fotoféresis extracorpórea implica tomar un medicamento que hace que las células sean más sensibles a la luz. Luego, la sangre se filtra por una máquina que la expone a luz ultravioleta antes de regresar la sangre al cuerpo.
- Trasplante de médula ósea. Un trasplante de médula ósea, también conocido como trasplante de células madre, es un procedimiento que reemplaza la médula ósea enferma por médula ósea sana de un donante compatible (alotrasplante de médula ósea). Durante un trasplante, recibirás medicamentos de quimioterapia para suprimir tu médula ósea enferma. Luego, se infunden las células sanas del donante en tu cuerpo, donde viajan hasta los huesos y comienzan a regenerar la médula ósea.
Estilo de vida y remedios caseros
Tomar medidas para cuidarte la piel puede ayudar a aliviar los síntomas, como la picazón, y reducir el riesgo de infecciones. El médico puede darte tratamientos específicos para controlar la picazón y el riesgo de infección.
También puede serte útil:
- Usar jabón suave y sin perfume. Usar un jabón suave que no cause más irritación puede ayudar a controlar la picazón.
- Mantener la piel humectada. Aplicarte loción en la piel después de ducharte o bañarte puede ayudar a controlar la picazón y crear una barrera protectora contra los gérmenes que pueden causar infecciones.
- Consultar sobre los baños de lejía. Consúltale al médico si podría resultarte útil tomar baños o inmersiones de lejía para reducir el riesgo de infecciones. Para un baño de lejía, agrega 1/2 taza (118 mililitros) de lejía de uso doméstico, lavandina no concentrada, en una bañera de 40 galones (151 litros) llena de agua tibia. Las medidas son para una bañera de tamaño estándar de EE. UU., llena hasta los orificios de drenaje de desbordamiento. Remójate durante 10 minutos dos o tres veces por semana. Después, enjuágate con agua limpia y aplícate crema humectante.
Estrategias de afrontamiento, y apoyo
Con el tiempo, encontrarás lo que te ayuda a enfrentar la incertidumbre y la angustia que trae el diagnóstico de cáncer. Hasta ese momento, los siguientes consejos quizás puedan ayudarte:
- Obtén información suficiente sobre el linfoma para tomar decisiones sobre tu atención. Pregúntale al médico acerca de tu cáncer, incluso sobre los resultados de tus exámenes, las opciones de tratamiento y, si así lo deseas, tu pronóstico. A medida que sepas más sobre el cáncer, más confianza tendrás para tomar decisiones acerca del tratamiento.
- Mantén la compañía de tus familiares y amigos. Mantenerte cerca de las personas con las que tienes una relación estrecha te ayudará a lidiar con el cáncer. Los familiares y amigos pueden brindar el apoyo práctico que necesitas, como ayudarte a cuidar tu hogar. Pueden ser un apoyo emocional cuando te sientas abrumado por el cáncer.
-
Busca a alguien con quien hablar. Busca a una persona que sepa escuchar y que esté dispuesta a escucharte hablar sobre tus esperanzas y temores. Puede ser un familiar o un amigo. También podrían resultar útiles el interés y comprensión de un terapeuta, asistente social médico, miembro de la iglesia o grupo de apoyo para personas con cáncer.
Pídele al médico que te brinde información acerca de los grupos de apoyo de tu zona. Otras fuentes de información son el National Cancer Institute (Instituto Nacional del Cáncer) y la Leukemia and Lymphoma Society (Sociedad de Leucemia y Linfoma).
Preparación antes de la cita
Comienza programando una consulta con tu médico de atención primaria si tienes algún signo o síntoma que te preocupe.
A continuación, se presenta información que te ayudará a prepararte para tu consulta.
Qué puedes hacer
Cuando programes la consulta, pregunta si hay algo que debas hacer con anticipación, como no comer antes de una prueba determinada. Prepara una lista de lo siguiente:
- Tus síntomas, incluso los que parezcan no estar relacionados con el motivo de la consulta
- Información personal más importante, como los factores de estrés principales, los cambios recientes en tu vida y los antecedentes médicos familiares
- Todos los medicamentos, vitaminas u otros suplementos que tomas, y también las dosis
- Las preguntas para hacerle al médico
Trae a un familiar o amigo contigo, de ser posible, para ayudarte a recordar la información que recibas.
Para el linfoma cutáneo de células T, estas son algunas preguntas básicas que puedes hacerle al médico:
- ¿Qué puede estar provocando mis síntomas?
- Además de la causa más probable, ¿cuáles serían otras causas posibles de mis síntomas?
- ¿Qué pruebas necesito hacerme?
- ¿Cuál es el mejor plan de acción?
- ¿Cuáles son las alternativas al enfoque primario que me indica?
- Tengo otros problemas de salud. ¿Cómo puedo controlarlos de la mejor manera?
- ¿Hay alguna restricción que deba seguir?
- ¿Debería consultar con un especialista?
- ¿Hay folletos u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar de tu médico
Es probable que el médico te haga varias preguntas, como las siguientes:
- ¿Cuándo comenzaron los síntomas?
- ¿Los síntomas han sido continuos u ocasionales?
- ¿Cuán intensos son los síntomas?
- ¿Existe algo que, al parecer, mejore los síntomas?
- ¿Existe algo que, al parecer, empeore los síntomas?
Last Updated Feb 9, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use