Sangrado menstrual abundante
Perspectiva general
Algunas mujeres tienen sangrados menstruales abundantes o que duran más de unos días. Esta afección solía denominarse menorragia. El sangrado menstrual abundante es una preocupación común. Pero la mayoría de las mujeres no pierden tanta sangre como para que se denomine sangrado menstrual abundante.
Algunas mujeres tienen sangrados menstruales entre periodos, o antes o después de lo esperado en sus ciclos. Este tipo de sangrado se conoce como sangrado uterino anormal o sangrado menstrual irregular.
Con un sangrado menstrual abundante, el flujo de sangre y los calambres dificultan hacer las actividades habituales. Si temes tener la regla porque tienes un sangrado menstrual abundante, habla con tu médico. Existen muchos tratamientos que pueden ayudarte.
Síntomas
Los síntomas del sangrado menstrual abundante pueden incluir:
- Empapar una o varias compresas o tampones cada hora durante varias horas seguidas.
- Necesitar doble protección sanitaria para controlar el flujo menstrual.
- Levantarse por la noche para cambiarse las compresas o los tampones.
- Tener sangrado durante más de una semana.
- Expulsar coágulos sanguíneos que superar el tamaño de una moneda de 25 centavos.
- Limitar las actividades diarias debido al flujo menstrual abundante.
- Tener sensación de cansancio, fatiga o falta de aliento como consecuencia de la pérdida de sangre.
Cuándo consultar al médico
Busca ayuda médica antes de tu próximo examen programado si tienes:
- Sangrado vaginal tan abundante que empapa al menos una compresa o un tampón por hora durante más de dos horas seguidas.
- Sangrado entre periodos o sangrado vaginal inusual.
- Sangrado vaginal después de la menopausia.
Causas
En algunos casos, se desconoce el motivo de los sangrados menstruales abundantes. Pero hay una serie de afecciones que pueden ocasionar sangrados menstruales abundantes. Entre ellas, se incluyen las siguientes:
-
Hormonas desequilibradas. En un ciclo menstrual típico, existe un equilibrio entre las hormonas estrógeno y progesterona. Esto controla la acumulación del revestimiento del útero. El revestimiento del útero también se conoce como endometrio. Este revestimiento se desprende durante el periodo menstrual. Cuando las hormonas están desequilibradas, el revestimiento se vuelve demasiado grueso y se desprende en forma de sangrados menstruales abundantes o sangrados inesperados entre periodos.
Diversas afecciones pueden causar desequilibrios hormonales. Entre ellas se encuentran la obesidad, la resistencia a la insulina, los problemas de tiroides y el síndrome de ovario poliquístico.
- Problemas con los ovarios. A veces los ovarios no liberan un óvulo durante el ciclo menstrual. Esto también se conoce como anovulación. Cuando esto ocurre, el cuerpo no produce la hormona progesterona de la forma en que suele hacerlo durante un ciclo menstrual. Esto deriva en un desequilibrio hormonal y puede ocasionar sangrados menstruales abundantes o sangrados inesperados entre periodos.
- Fibromas uterinos. Estos tumores se desarrollan durante la edad reproductiva. Son benignos, lo que significa que no son cancerosos. Los fibromas uterinos pueden causar sangrados menstruales más abundantes de lo normal o sangrados que se prolongan durante mucho tiempo.
- Pólipos. Estos pequeños tumores en el revestimiento del útero pueden ocasionar sangrados menstruales abundantes o de larga duración. Pueden ocasionar sangrados entre periodos. Los pólipos también pueden causar manchas o sangrados después de la menopausia. Los tumores no son cancerosos.
- Adenomiosis. En esta afección, las glándulas del revestimiento del útero crecen en la pared del propio útero. Esto puede ocasionar sangrados abundantes y menstruaciones dolorosas.
- Dispositivo intrauterino, también llamado DIU. Los sangrados menstruales abundantes son un efecto secundario bien conocido del uso de un DIU sin hormonas para el control de la natalidad. Habla con tu médico sobre otras opciones anticonceptivas. Los DIU con progestina pueden aliviar el sangrado menstrual abundante.
- Complicaciones en el embarazo. Una menstruación única, abundante y tardía puede deberse a un aborto espontáneo. Otra causa de los sangrados abundantes durante el embarazo es la ubicación inusual de la placenta, que proporciona nutrientes al bebé y elimina los desechos. La placenta puede estar demasiado baja o cubrir la abertura del útero, que se conoce como cuello del útero. Esta afección también se conoce como placenta previa.
- Cáncer. El cáncer de útero o de cuello del útero puede causar sangrados uterinos anormales, sangrados menstruales inesperados o abundantes. Estos tipos de cáncer pueden aparecer antes o después de la menopausia. Las mujeres que han tenido un examen de Papanicolaou anormal en el pasado tienen un mayor riesgo para cáncer del cuello del útero.
- Trastornos de sangrado genéticos. Algunos trastornos de sangrado hereditarios ocasionan sangrados menstruales abundantes. Entre ellos se encuentra la enfermedad de von Willebrand, un trastorno en el que la sangre no coagula correctamente.
- Medicamentos. Algunos medicamentos pueden causar sangrados menstruales abundantes o prolongados. Entre ellos se encuentran los medicamentos hormonales, como las píldoras anticonceptivas que contienen estrógenos y progestina. Estos medicamentos suelen ayudar a disminuir el sangrado menstrual, pero a veces ocasionan sangrados inesperados entre periodos. Los medicamentos que previenen la formación de coágulos también pueden ocasionar sangrados menstruales abundantes. Entre ellos se encuentran la warfarina (Jantoven), la enoxaparina (Lovenox), el apixabán (Eliquis) y el rivaroxabán (Xarelto).
- Otras enfermedades. Hay otras enfermedades que pueden ocasionar sangrados menstruales abundantes. Entre ellas se encuentran las enfermedades hepáticas, renales y tiroideas.
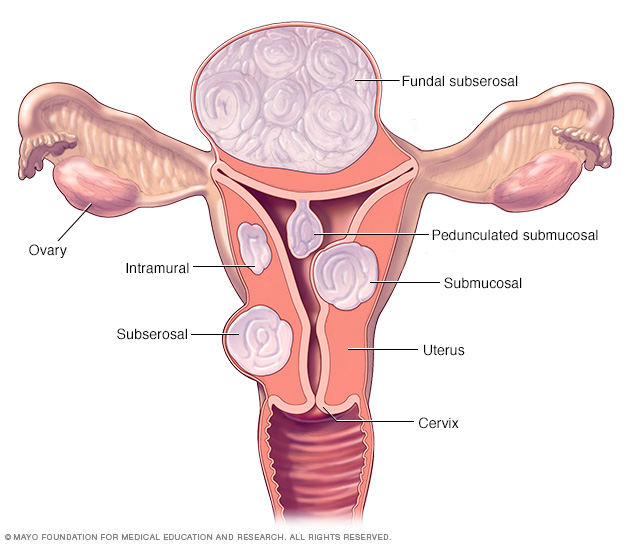
Existen tres tipos principales de fibromas uterinos. Los fibromas intramurales crecen dentro de la pared muscular uterina. Los fibromas submucosos sobresalen dentro de la cavidad uterina. Los fibromas subserosos se proyectan por fuera del útero. Algunos fibromas submucosos o subserosos pueden ser pediculados. Esto significa que cuelgan de un tallo dentro o fuera del útero.
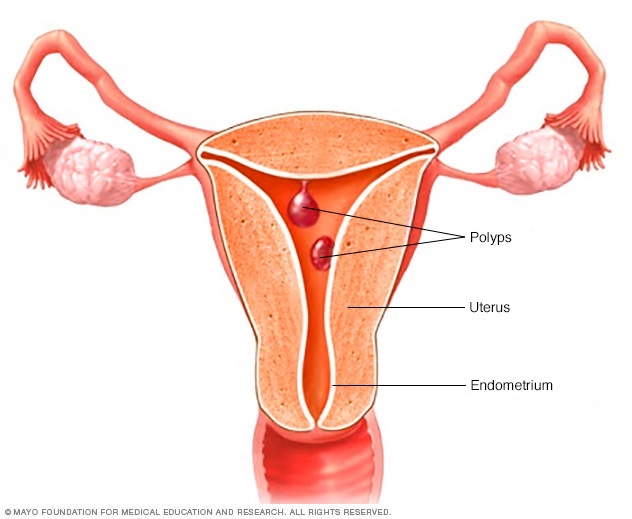
Uterine polyps attach to the uterus by a large base or a thin stalk. They can grow to be several centimeters in size. Uterine polyps can cause irregular menstrual bleeding, bleeding after menopause, very heavy menstrual flow or bleeding between periods.
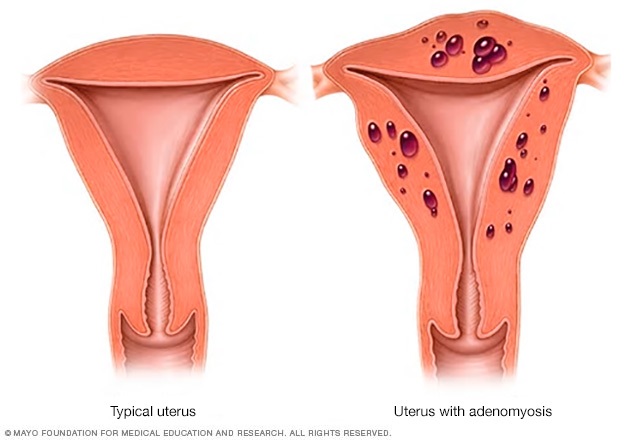
En la adenomiosis, el mismo tipo de tejido que recubre el útero está presente en los músculos que forman las paredes del útero. También puede crecer desde la superficie del útero hacia las paredes del mismo. Este tejido también se conoce como tejido endometrial.
Factores de riesgo
Los factores de riesgo varían en función de la edad y de las enfermedades que se padezcan. Normalmente, la liberación de un óvulo por los ovarios indica al organismo que debe producir progesterona. La progesterona es la hormona que más contribuye a la regularidad de la menstruación. Si no se libera ningún óvulo, el cuerpo no produce suficiente progesterona. Esto puede ocasionar sangrados menstruales abundantes o sangrados inesperados entre periodos.
En las adolescentes, una menstruación irregular o un sangrado menstrual abundante suele producirse cuando no se libera un óvulo durante el ciclo mensual. Las adolescentes tienen más probabilidades de tener ciclos sin liberación de óvulos durante el primer año después de tener el primer ciclo menstrual.
En las mujeres mayores en edad reproductiva, los sangrados menstruales abundantes suelen deberse a problemas uterinos. Entre ellos se incluyen los fibromas, los pólipos y la adenomiosis. Pero también hay otros problemas que pueden causar sangrados menstruales abundantes. Algunos ejemplos son el cáncer de útero, los trastornos de sangrado, los efectos secundarios de los medicamentos y las enfermedades hepáticas o renales.
Complicaciones
Los sangrados menstruales demasiado abundantes o prolongados pueden derivar en otras enfermedades. Estos son algunos:
-
Anemia. Los sangrados menstruales abundantes pueden causar anemia relacionada con la pérdida de sangre. La anemia es una afección en la que el organismo carece de suficientes glóbulos rojos para transportar oxígeno a los tejidos. El número de glóbulos rojos se mide por la hemoglobina. La hemoglobina es una proteína de los glóbulos rojos que transporta oxígeno a los tejidos de todo el cuerpo.
La anemia por deficiencia de hierro se produce cuando el organismo intenta compensar la pérdida de glóbulos rojos. El organismo utiliza las reservas de hierro para fabricar más hemoglobina y transportar así suficiente oxígeno a los tejidos. Un sangrado menstrual abundante puede hacer que los niveles de hierro sean demasiado bajos. Esto puede causar anemia por deficiencia de hierro.
Los síntomas pueden incluir dolores de cabeza y cansancio. Si bien la alimentación desempeña un papel en la anemia por deficiencia de hierro, el problema empeora con los periodos menstruales abundantes.
- Dolor intenso. Con el sangrado menstrual abundante, es posible que tengas dolorosos calambres menstruales. Esto también se conoce como dismenorrea. Habla con tu médico si los calambres te dificultan realizar tus actividades cotidianas.
Diagnóstico
Es probable que un miembro del equipo de atención médica te pregunte por tus antecedentes médicos y tus ciclos menstruales. Es posible que te pidan que lleves un diario para registrar los días con y sin sangrado. Registra información como la intensidad de tu flujo y cuántas compresas o tampones has necesitado para controlarlo.
Después de realizar un examen físico, tu médico u otro miembro de tu equipo de atención médica puede recomendarte determinadas pruebas o procedimientos. Estas pueden incluir:
- Análisis de sangre. Es posible que se analice una muestra de sangre para detectar la anemia por deficiencia de hierro. La muestra también puede analizarse para detectar otras afecciones, como trastornos tiroideos o problemas de coagulación sanguínea.
- Examen de Papanicolaou. En esta prueba se recogen células del cuello del útero. Se analizan para detectar inflamaciones o cambios que puedan ser precancerosos, lo que significa que podrían derivar en cáncer. También se analizan las células para detectar el virus del papiloma humano en mujeres de 25 a 30 años o más.
- Biopsia endometrial. El médico puede tomar una muestra de tejido del interior del útero. Un patólogo buscará signos de cáncer o precáncer de útero.
- Ecografía. Este método de diagnóstico por imágenes utiliza ondas sonoras para crear imágenes del útero, los ovarios y la pelvis.
Los resultados de estas pruebas iniciales pueden derivar en más pruebas, entre ellas:
- Sonohisterografía. Durante esta prueba, se inyecta un líquido en el útero mediante un catéter que pasa por la vagina y el cuello del útero. Luego, el médico utiliza la ecografía para detectar problemas en el revestimiento del útero.
- Histeroscopia. Se introduce un instrumento delgado e iluminado a través de la vagina y el cuello del útero hasta llegar al útero. Esto permite a tu médico ver el interior del útero.
Tu médico puede diagnosticarte un sangrado menstrual abundante o un sangrado uterino anormal solo cuando sepa que la causa de tu enfermedad no es otra. Estas causas pueden incluir trastornos menstruales, enfermedades o medicamentos.
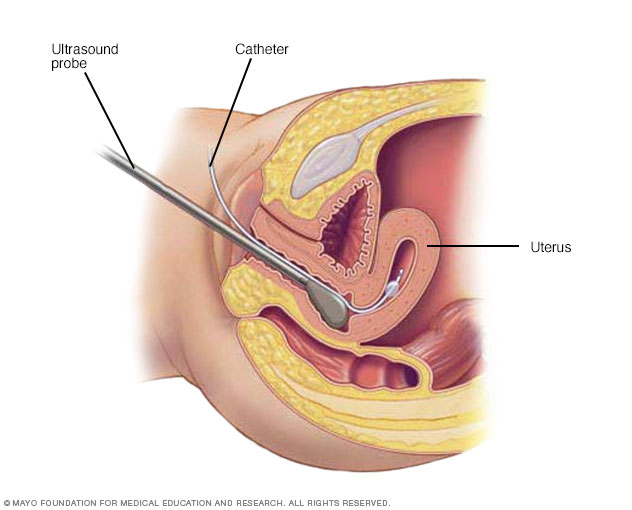
Durante la histerosonografía, se coloca un tubo delgado y flexible llamado catéter en el útero. Se inyecta agua salada, también llamada solución salina, a través de un tubo flexible en la parte hueca del útero. Una sonda ecográfica transmite imágenes del interior del útero a un monitor cercano.
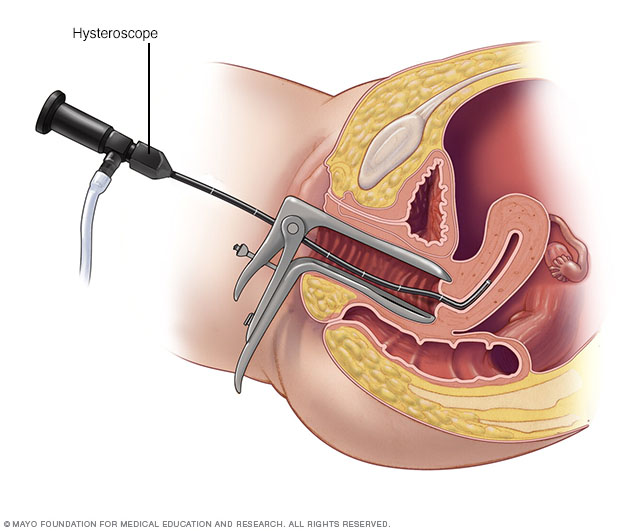
Durante la histeroscopia, un instrumento delgado e iluminado proporciona una vista del interior del útero. Este instrumento también se llama histeroscopio.
Tratamiento
El tratamiento del sangrado menstrual abundante se basa en una serie de factores. Estos son algunos:
- Tu estado general de salud y tus antecedentes médicos.
- La causa de la afección y su gravedad.
- Cómo toleras determinados medicamentos o procedimientos.
- La posibilidad de que tus periodos pronto sean menos abundantes.
- Tus planes de tener hijos.
- El impacto de esta afección en tu estilo de vida.
- Tu opinión o tus elecciones personales.
Medicamentos
Los medicamentos para el sangrado menstrual abundante pueden incluir:
- Antiinflamatorios no esteroides, también llamados AINE. Los AINE, como el ibuprofeno (Advil, Motrin IB, otros) o el naproxeno sódico (Aleve), ayudan a reducir la pérdida de sangre menstrual. Los AINE también puede hacer que los dolores menstruales sean menos dolorosos.
- Ácido tranexámico. El ácido tranexámico (Lysteda) ayuda a reducir la pérdida de sangre menstrual. Este medicamento solo debe tomarse en el momento de la hemorragia.
- Anticonceptivos orales. Aparte de los anticonceptivos, los anticonceptivos orales pueden ayudar a regular los ciclos menstruales y aliviar el sangrado menstrual abundante o de larga duración.
- Progesterona oral. La hormona natural progesterona puede ayudar a corregir el desequilibrio hormonal y reducir el sangrado menstrual abundante. La forma sintética de la progesterona se conoce como progestina.
- DIU hormonal (Mirena, Liletta, otros). Este dispositivo intrauterino libera un tipo de progestina llamada levonorgestrel. Adelgaza el revestimiento uterino y reduce el flujo sanguíneo menstrual y los calambres.
- Otros medicamentos. Los agonistas y antagonistas de la hormona liberadora de gonadotropina también se denominan medicamentos GnRH. Ayudan a controlar las hemorragias uterinas abundantes. Relugolix combinado con un estrógeno y una progestina (Myfembree) puede ayudar a controlar los sangrados causados por los fibromas. Elagolix con un estrógeno y una progestina (Oriahnn) se utiliza para tratar los sangrados relacionados con los fibromas. Elagolix solo (Orilissa) puede ayudar a controlar los sangrados causados por la endometriosis.
Si tienes sangrados menstruales abundantes por tomar medicamentos hormonales, es posible que debas interrumpir o cambiar de medicamento.
Si tienes anemia debido a un sangrado menstrual abundante, es posible que debas tomar suplementos de hierro. Si tus niveles de hierro son bajos pero aún no padeces anemia, puedes empezar a tomar suplementos de hierro en lugar de esperar a padecer anemia.
Procedimientos
En caso de sangrado menstrual abundante, es posible que debas someterte a una intervención quirúrgica si los medicamentos no ayudan. Las opciones de tratamiento incluyen:
- La dilatación y curetaje, también conocida como D y C. En este procedimiento, el médico abre el cuello del útero. Esto también se conoce como dilatación del cuello del útero. Luego, el médico raspa o succiona tejido del revestimiento del útero. Esto también se conoce como curetaje. Es posible que te realicen una D y C para encontrar el origen de un sangrado uterino anormal. Las causas de los sangrados pueden ser pólipos, fibromas o cáncer de útero. Si has tenido un aborto espontáneo, es posible que necesites una D y C para vaciar completamente el útero. La histeroscopia se utiliza a menudo con una D y C para ayudar a los médicos a encontrar el origen del sangrado en el útero.
- Embolización de la arteria uterina. El objetivo de este procedimiento es bloquear el flujo sanguíneo a los fibromas uterinos. El bloqueo del flujo sanguíneo a los fibromas ayuda a reducirlos. Durante la intervención, el cirujano pasa un catéter a través de la arteria grande del muslo. También se conoce como arteria femoral. El cirujano guía el catéter hasta los vasos sanguíneos del útero e inyecta pequeñas perlas o esponjas para reducir el flujo sanguíneo al fibroma.
- Ecografía focalizada. Este procedimiento reduce el tamaño de los fibromas mediante ondas ultrasónicas y energía de radiofrecuencia. No es necesario realizar incisiones.
- Miomectomía. Es la extirpación quirúrgica de los fibromas uterinos. Dependiendo del tamaño, el número y la localización de los fibromas, el cirujano puede realizar la miomectomía a través de varias incisiones pequeñas en el abdomen. También se conoce como abordaje laparoscópico. O bien, el cirujano puede introducir una sonda fina y flexible en la vagina y el cuello del útero para ver y extirpar fibromas o pólipos en el interior del útero. También se conoce como abordaje histeroscópico.
-
Ablación endometrial. Este procedimiento consiste en destruir el revestimiento del útero. El proceso de destrucción del tejido también se conoce como ablación. El cirujano utiliza un láser, ondas de radio o calor aplicados al revestimiento del útero para destruir el tejido.
Después de la ablación endometrial, es posible que tengas menstruaciones mucho más ligeras. El embarazo después de una ablación endometrial no es probable, pero es posible y podría ser peligroso. Se recomienda utilizar métodos anticonceptivos fiables o permanentes hasta la menopausia.
- Resección endometrial. El cirujano utiliza un asa de alambre electroquirúrgica para quitar el revestimiento del útero. No se recomienda el embarazo después de este procedimiento.
- Histerectomía. En esta intervención se extirpan el útero y el cuello del útero. Acaba con los periodos menstruales y la capacidad de embarazarte. La histerectomía se realiza bajo anestesia y puede requerir una breve hospitalización. Puede producirse una menopausia precoz si se extirpan los ovarios. El procedimiento para extirpar ambos ovarios se conoce como ooforectomía bilateral.
Muchas de estas intervenciones quirúrgicas se realizan de manera ambulatoria. Es posible que necesites anestesia general, pero es probable que puedas irte a casa el mismo día. Con una miomectomía abdominal o una histerectomía, es posible que necesites una breve hospitalización.
A veces, el sangrado menstrual abundante es un signo de otra afección, como una enfermedad tiroidea. En esos casos, el tratamiento de la afección suele dar lugar a menstruaciones más ligeras.
Preparación antes de la cita
Puedes empezar acudiendo a tu médico de cabecera o a otro profesional de atención médica. O puede que te remitan inmediatamente a un especialista llamado ginecólogo/obstetra.
A continuación, encontrarás información que te ayude a preparar para la cita.
Qué puedes hacer
Cuando programes la cita, pregunta si hay algo que debas hacer para prepararte, como ayunar antes de una prueba determinada. Prepara una lista de lo siguiente:
- Los síntomas, incluso aquellos que no parezcan relacionados con el motivo de la cita.
- Información personal clave, lo que incluye las situaciones de estrés importantes, los cambios recientes en tu vida y los antecedentes médicos familiares.
- Todos los medicamentos, las vitaminas o los suplementos que tomas, incluidas las dosis.
- Preguntas para hacer al médico.
Si es posible, pídele a un familiar o a un amigo que te acompañe para que te ayude a recordar la información que recibas.
En el caso de los sangrados menstruales abundantes, algunas preguntas básicas que debes hacer a tu equipo de atención médica son:
- ¿Cuál puede ser la causa de mis síntomas?
- Además de la causa más probable, ¿cuáles son otras causas posibles de mis síntomas?
- ¿Qué pruebas necesito?
- ¿Es probable que mi afección sea temporal o será continua?
- ¿Cuáles son mis opciones de tratamiento?
- Tengo estas otras enfermedades. ¿Cómo puedo controlarlas de manera conjunta?
- ¿Debería consultar a un especialista?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas a medida que te surjan durante la cita.
Qué esperar del médico
Durante la cita, es posible que te hagan algunas preguntas, como por ejemplo:
- ¿Cuándo comenzaron los síntomas?
- ¿Los síntomas han sido continuos u ocasionales?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
Qué puedes hacer mientras tanto
Evita todo lo que parezca empeorar los síntomas.
Last Updated Dec 28, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use