Mielofibrosis
Perspectiva general
La mielofibrosis es un tipo poco común de cáncer de médula ósea que altera la producción normal de células sanguíneas del cuerpo.
La mielofibrosis causa una amplia cicatrización de la médula ósea, que produce anemia grave capaz de provocar debilidad y cansancio. Las cicatrices en la médula ósea también pueden hacer que tengas un número bajo de células de coagulación sanguínea llamadas plaquetas, que aumenta el riesgo de sangrado. La mielofibrosis a menudo causa un agrandamiento del bazo.
La mielofibrosis se considera una leucemia crónica, un cáncer que afecta los tejidos productores de la sangre del cuerpo. La mielofibrosis pertenece a un grupo de enfermedades llamadas trastornos mieloproliferativos.
La mielofibrosis puede ocurrir por sí sola (mielofibrosis primaria) o se puede desarrollar a partir de otro trastorno de la médula ósea (mielofibrosis secundaria).
Algunas personas con mielofibrosis no tienen síntomas y podrían no necesitar tratamiento inmediato. Otros con formas más graves de la enfermedad podrían necesitar tratamientos agresivos inmediatos. El tratamiento de la mielofibrosis, que se centra en aliviar los síntomas, puede incluir diferentes opciones.
Síntomas
Por lo general, la mielofibrosis se manifiesta lentamente. En los estadios muy tempranos, muchas personas no presentan signos ni síntomas.
A medida que aumenta la alteración de la producción normal de células sanguíneas, los signos y síntomas pueden incluir los siguientes:
- Sensación de cansancio, debilidad o dificultad para respirar, generalmente por anemia
- Dolor o pesadez debajo de las costillas del lado izquierdo, debido a un agrandamiento del bazo
- Hematomas que se producen con facilidad
- Tendencia al sangrado
- Sudoración excesiva durante el sueño (transpiración nocturna)
- Fiebre
- Dolor de huesos
Cuándo debes consultar con un médico
Pide una consulta con el médico si tienes signos y síntomas persistentes que te preocupen.
Causas
La mielofibrosis ocurre cuando las células madre de la médula ósea presentan cambios (mutaciones) en su ADN. Las células madre tienen la capacidad de replicarse y dividirse en las múltiples células especializadas que componen la sangre: glóbulos rojos, glóbulos blancos y plaquetas.
No está claro qué causa las mutaciones genéticas en las células madre de la médula ósea.
A medida que las células madre mutadas de la sangre se replican y se dividen, pasan la mutación a las células nuevas. Cuando se generan cada vez más de estas células mutadas, comienzan a aparecer graves efectos en la producción de sangre.
El resultado final suele ser la falta de glóbulos rojos, que causa la anemia característica de la mielofibrosis, y una sobreabundancia de glóbulos blancos con niveles variables de plaquetas. En las personas que tienen mielofibrosis, la médula ósea normalmente esponjosa empieza a formar cicatrices.
Se han identificado varias mutaciones genéticas específicas en personas con mielofibrosis. La más común es la mutación del gen cinasa Janus 2 (JAK2). Otras mutaciones menos comunes son CALR y MPL. Algunas personas con mielofibrosis no tienen ninguna mutación genética identificable. Saber si estas mutaciones de genes están asociados con tu mielofibrosis ayuda a determinar tu pronóstico y tu tratamiento.
Factores de riesgo
Si bien casi siempre se desconoce la causa de la mielofibrosis, se sabe que ciertos factores aumentan el riesgo:
- La edad. La mielofibrosis puede afectar a cualquier persona, pero se diagnostica con mayor frecuencia en mayores de 50 años.
- Otro trastorno de las células sanguíneas. Una pequeña parte de las personas que tienen mielofibrosis padecen la afección como una complicación de la trombocitemia esencial o de la policitemia vera.
- Exposición a ciertas sustancias químicas. La mielofibrosis se vinculó con la exposición a las sustancias químicas industriales, como el tolueno y el benceno.
- Exposición a la radiación. Las personas expuestas a niveles muy altos de radiación tienen un mayor riesgo de padecer mielofibrosis.
Complicaciones
Las complicaciones que pueden resultar de la mielofibrosis son:
- Aumento de la presión de la sangre que fluye al hígado. Normalmente, el flujo sanguíneo del bazo entra al hígado a través de un vaso sanguíneo grande denominado "vena porta". El aumento del flujo sanguíneo por un agrandamiento del bazo puede aumentar la presión en la vena porta (hipertensión portal). Esto a su vez puede forzar el exceso de sangre en venas más pequeñas del estómago y el esófago y, potencialmente, provocar que estas venas se rompan y sangren.
- Dolor. Un bazo gravemente agrandado puede causar dolor abdominal y dolor de espalda.
- Crecimientos en otras zonas del cuerpo. La formación de células sanguíneas fuera de la médula ósea (hematopoyesis extramedular) puede crear aglomeraciones (tumores) de células sanguíneas en desarrollo en otras zonas del cuerpo. Estos tumores pueden causar problemas, como sangrado en el aparato digestivo, toser o escupir con sangre, compresión de la médula espinal o convulsiones.
- Complicaciones de sangrado. A medida que la enfermedad avanza, el recuento de plaquetas tiende a caer por debajo de lo normal (trombocitopenia) y la función plaquetaria se ve afectada. Un número insuficiente de plaquetas puede hacer que presentes sangrado con facilidad, un problema que tú y tu médico deberán tener en cuenta si estás contemplando algún tipo de procedimiento quirúrgico.
- Leucemia aguda. Algunas personas con mielofibrosis con el tiempo padecen leucemia mielógena aguda, un tipo de cáncer de sangre y médula ósea que avanza rápidamente.
Diagnóstico
Algunos de los procedimientos y las pruebas que se utilizan para diagnosticar mielofibrosis son:
- Exploración física. Tu médico realizará una exploración física. Esta exploración consta de un chequeo de las constantes vitales, como el pulso y la presión arterial, así como también la revisión de tus ganglios linfáticos, el bazo y el abdomen.
- Análisis de sangre. Un hemograma completo suele mostrar niveles anormalmente bajos de glóbulos rojos, un signo de anemia frecuente en las personas con mielofibrosis. Los recuentos de glóbulos blancos y plaquetas también suelen ser anormales. A menudo, los niveles de glóbulos blancos son más elevados que lo normal, aunque en algunas personas pueden ser normales o incluso más bajos que lo normal. Los recuentos de plaquetas pueden ser más altos o bajos que lo normal.
- Pruebas por imágenes. Las pruebas por imágenes, como las radiografías y las resonancias magnéticas, se pueden utilizar para obtener más información acerca de la mielofibrosis.
-
Examen de la médula ósea. La aspiración y la biopsia de médula ósea pueden confirmar un diagnóstico de mielofibrosis.
En las biopsias de médula ósea, se utiliza una aguja para extraer una muestra de tejido óseo y la médula dentro del hueso de la cadera. Durante el mismo procedimiento, se puede utilizar otro tipo de aguja para extraer una muestra de la parte líquida de la médula ósea. Estas muestras se estudian en un laboratorio para determinar la cantidad y los tipos de células encontradas.
- Análisis de las células cancerosas en busca de mutaciones genéticas. En el laboratorio, los médicos analizarán las células sanguíneas o de la médula ósea en busca de mutaciones genéticas, tales como JAK2, CALR y MPL. El médico utiliza la información de estas pruebas para determinar el pronóstico y las opciones de tratamiento.
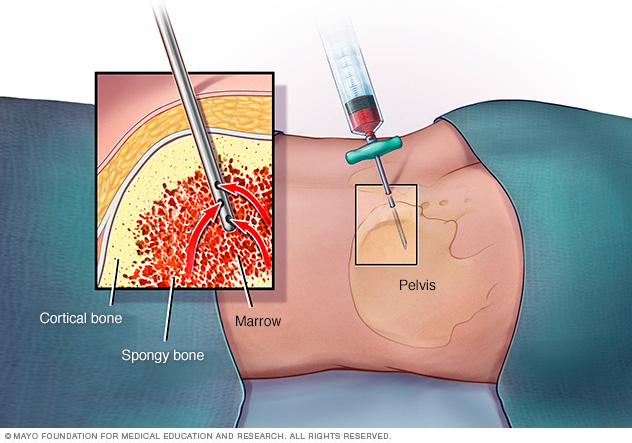
Para la aspiración de la médula ósea, el proveedor de atención médica utiliza una aguja delgada para extraer una pequeña cantidad de médula ósea líquida, por lo general del hueso de la cadera (pelvis). A menudo se hace una biopsia de médula ósea al mismo tiempo. En este segundo procedimiento, se extrae una pequeña muestra de tejido óseo y de la médula extraída.
Tratamiento
El objetivo del tratamiento para la mayoría de las personas con mielofibrosis es aliviar los signos y síntomas de la enfermedad. Para algunos, un trasplante de médula ósea puede proporcionar una oportunidad de curación, pero este tratamiento es muy duro para el cuerpo y podría no ser una opción para muchas personas.
Para determinar qué tratamientos para la mielofibrosis tienen más probabilidades de beneficiarte, el médico puede usar una o más fórmulas para evaluar tu afección. Estas fórmulas toman en cuenta muchos aspectos del cáncer y la salud en general para asignar una categoría de riesgo que indica la agresividad de la enfermedad.
Una mielofibrosis de bajo riesgo puede no requerir tratamiento inmediato, mientras que las personas con mielofibrosis de alto riesgo pueden considerar un tratamiento agresivo, como el trasplante de médula ósea. En el caso de la mielofibrosis de riesgo intermedio, el tratamiento suele estar dirigido a controlar los síntomas.
Es posible que el tratamiento inmediato no sea necesario
Es posible que no sea necesario someterte a un tratamiento para mielofibrosis si no tienes síntomas. Es posible que no necesites tratamiento de inmediato si no tienes el bazo agrandado y no tienes anemia o si la anemia es muy leve. En lugar de tratamiento, es probable que el médico vigile tu salud atentamente mediante controles y exámenes periódicos, en busca de signos de avance de la enfermedad. Algunas personas no presentan síntomas durante años.
Tratamientos para la anemia
Si la mielofibrosis causa anemia grave, puedes tener en cuenta tratamientos como:
- Transfusiones de sangre. Si tienes anemia grave, las transfusiones de sangre periódicas pueden aumentar el recuento de glóbulos rojos y aliviar los síntomas de la anemia, como la fatiga y la debilidad. En ocasiones, los medicamentos pueden ayudar a aliviar la anemia.
- Terapia con andrógenos. Tomar una versión sintética del andrógeno, una hormona masculina, puede estimular la producción de glóbulos rojos y aliviar la anemia grave en algunas personas. La terapia con andrógenos tiene riesgos, entre ellos, daño renal y efectos masculinizantes en las mujeres.
- Talidomida y medicamentos relacionados. La talidomida (Thalomid) y los medicamentos relacionados, como lenalidomida (Revlimid) y pomalidomida (Pomalyst), pueden ayudar a aumentar los recuentos de células sanguíneas y, a su vez, corregir un agrandamiento del bazo. Estos medicamentos pueden combinarse con esteroides. La talidomida y los medicamentos relacionados implican un riesgo de defectos congénitos graves y requieren precauciones especiales.
Tratamientos para el agrandamiento del bazo
Si un agrandamiento del bazo está causando complicaciones, el médico podría recomendarte un tratamiento. Las opciones pueden comprender:
- Terapia dirigida con medicamentos. Los tratamientos dirigidos con medicamentos se enfocan en anomalías específicas presentes dentro de las células cancerosas. Los tratamientos dirigidos para mielofibrosis se enfocan en la mutación del gen JAK2. Estos tratamientos se pueden utilizar para reducir los síntomas de un agrandamiento de bazo.
- Quimioterapia. En la quimioterapia, se utilizan medicamentos fuertes para destruir las células cancerosas. Los medicamentos de quimioterapia pueden reducir el tamaño de un agrandamiento del bazo y aliviar los síntomas relacionados, como el dolor.
-
Extracción quirúrgica del bazo (esplenectomía). Si el bazo se agranda tanto que causa dolor y comienza a producir complicaciones perjudiciales, y si no respondes a otras formas de tratamiento, es posible que te resulte beneficiosa la extracción quirúrgica de este órgano.
Los riesgos comprenden infección, sangrado excesivo y formación de coágulos sanguíneos que pueden producir accidentes cerebrovasculares o embolias pulmonares. Después del procedimiento, algunas personas sufren un agrandamiento del hígado y un aumento anormal en el recuento de plaquetas.
- Radioterapia. La radioterapia utiliza haces de alta potencia, como rayos X y protones, para destruir las células cancerosas. Cuando no sea posible realizar una extracción quirúrgica, la radioterapia puede ayudar a reducir al tamaño del bazo.
Trasplante de médula ósea
Un trasplante de médula ósea, también llamado trasplante de células madre, es un procedimiento para reemplazar la médula ósea enferma con células madre sanguíneas sanas. Para la mielofibrosis, se utilizan células madre de un donante (trasplante alogénico de células madre) en el procedimiento.
Este tratamiento puede curar la mielofibrosis, pero también conlleva un alto riesgo de efectos secundarios potencialmente mortales, incluido el riesgo de que las nuevas células madre reaccionen contra los tejidos sanos del cuerpo (enfermedad del injerto contra el huésped).
Muchas personas con mielofibrosis, por motivos de edad, estabilidad de la enfermedad u otros problemas de salud, no reúnen las condiciones para recibir este tratamiento.
Antes de un trasplante de médula ósea, recibirás quimioterapia o radioterapia para destruir la médula ósea enferma. A continuación, recibirás infusiones de células madre de un donante compatible.
Atención de apoyo (cuidados paliativos)
Los cuidados paliativos consisten en atención médica especializada que se centra en proporcionar alivio del dolor y otros síntomas de una enfermedad grave. Los especialistas en cuidados paliativos trabajan contigo, tu familia y otros médicos para proporcionar un nivel de apoyo adicional que complemente tu atención continua. Se pueden usar los cuidados paliativos mientras te sometes a otros tratamientos agresivos, como cirugía, quimioterapia o radioterapia.
Cuando los cuidados paliativos se usan junto con todos los otros tratamientos que correspondan, las personas que tienen cáncer pueden sentirse mejor y vivir más tiempo.
Los cuidados paliativos los brinda un equipo de médicos, personal de enfermería y otros profesionales especialmente capacitados. Los equipos de cuidados paliativos buscan mejorar la calidad de vida de las personas con cáncer y la de sus familias. Esta forma de atención se ofrece junto con los tratamientos curativos o de otro tipo que puedas estar recibiendo.
Estrategias de afrontamiento, y apoyo
Vivir con mielofibrosis puede implicar afrontar el dolor, las molestias, la incertidumbre y los efectos secundarios de los tratamientos a largo plazo. Las siguientes medidas pueden ayudar a aliviar el desafío, y a hacerte sentir más cómodo y a cargo de tu salud:
- Obtén suficiente información acerca de tu afección para sentirte cómodo a la hora de tomar decisiones. La mielofibrosis es relativamente poco frecuente. Para ayudarte a encontrar información precisa y confiable, pídele a tu médico que te indique fuentes adecuadas. En función de esas fuentes, obtén toda la información que puedas sobre la mielofibrosis.
-
Busca apoyo. Aprovecha esta oportunidad para apoyarte en tus familiares y en tus amigos. Puede ser difícil hablar acerca de tu diagnóstico, y es posible que recibas reacciones muy variadas al comunicar la noticia. Sin embargo, hablar sobre el diagnóstico y transmitir información acerca de tu afección te puede ayudar a crear una red de apoyo. También lo pueden ser las ofertas de ayuda que a menudo se producen.
Además, es posible que te resulte beneficioso unirte a un grupo de apoyo, ya sea en tu comunidad o por Internet. Un grupo de apoyo conformado por personas con el mismo diagnóstico o similar, como un trastorno mieloproliferativo u otra enfermedad poco frecuente, puede ser una fuente de información útil, de consejos prácticos y de aliento.
-
Investiga maneras de enfrentar la enfermedad. Si tienes mielofibrosis, es posible que debas hacerte análisis de sangre y estudios de médula ósea, así como asistir a consultas médicas con frecuencia. Algunos días, te puedes sentir mal aunque no lo aparentes. Y otros días, puedes estar harto de sentirte mal.
Trata de encontrar actividades que ayuden, ya sea yoga, hacer ejercicio, salidas sociales o adoptar un horario de trabajo más flexible. Habla con un consejero, terapeuta o trabajador social de oncología si necesitas ayuda para enfrentar los desafíos emocionales de esta enfermedad.
Preparación antes de la cita
Si tu médico de cabecera sospecha que tienes mielofibrosis (por lo general, sobre la base del agrandamiento del bazo y de análisis de sangre anormales), es posible que te remita a un especialista en trastornos de la sangre (hematólogo).
Debido a que las citas pueden ser breves y a que generalmente hay mucha información de la que hablar, es una buena idea estar preparado. La siguiente información te ayudará a prepararte y a saber qué esperar del médico.
Qué puedes hacer
- Ten en cuenta cualquier restricción previa a la cita. Cuando programes la cita, asegúrate de preguntar si hay algo que debas hacer con anticipación, como restringir tu dieta.
- Anota los síntomas que tengas, incluidos aquellos que quizás no parezcan relacionados con el motivo de la cita.
- Anota información personal clave, como episodios de estrés importantes o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que tomes.
- Pídele a un familiar o a un amigo que te acompañe. En ocasiones, puede ser difícil recordar toda la información que se proporciona durante una consulta. La persona que te acompañe puede recordar algún detalle que hayas pasado por alto u olvidado.
- Escribe preguntas para hacerle al médico.
Tu tiempo con el médico es limitado; por eso, preparar una lista de preguntas te ayudará a aprovechar ese tiempo al máximo. Organiza tus preguntas de la más a la menos importante en caso de que se acabe el tiempo. Algunas preguntas básicas para hacerle a tu médico acerca de la mielofibrosis son las siguientes:
- ¿Qué podría estar provocando mis síntomas o mi enfermedad?
- ¿Cuáles serían otras causas posibles de mis síntomas o mi enfermedad?
- ¿Qué tipo de pruebas necesito hacerme?
- ¿Es probable que mi trastorno sea temporal o crónico?
- ¿Cuáles serían las mejores medidas para tomar?
- ¿Cuáles son las alternativas al enfoque principal que me indica?
- Tengo otras afecciones médicas. ¿Cómo puedo controlarlas de la mejor manera?
- ¿Debo respetar alguna restricción?
- ¿Debería consultar con un especialista? ¿Cuánto costará? ¿Lo cubrirá mi seguro?
- ¿Existe alguna alternativa genérica al medicamento que me receta?
- ¿Tiene folletos u otros materiales impresos que pueda llevarme? ¿Qué sitios web me recomienda?
- ¿Qué determinará si debo programar una visita de seguimiento?
Además de las preguntas que hayas preparado para hacerle a tu médico, no dudes en hacerle otras durante la cita médica.
Qué esperar del médico
Es probable que el médico te haga una serie de preguntas. Estar listo para responderlas puede aumentar el tiempo disponible para repasar otros puntos que quieres tratar. El médico podría hacerte estas preguntas:
- ¿Cuándo comenzaste a experimentar los síntomas?
- ¿Los síntomas han sido continuos u ocasionales?
- ¿Qué tan graves son los síntomas?
- ¿Existe algo que, al parecer, esté mejorando los síntomas?
- ¿Existe algo que, al parecer, esté empeorando los síntomas?
Last Updated Dec 28, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use