Prolapso vaginal posterior (rectocele)
Perspectiva general
Un prolapso vaginal posterior es una protuberancia de tejido en la vagina. Se produce cuando el tejido que se encuentra entre el recto y la vagina se debilita o se desgarra. Esto hace que el recto empuje la pared vaginal. El prolapso vaginal posterior también se conoce como rectocele.
Los desgarros relacionados con el trabajo de parto, el esfuerzo crónico para evacuar las heces (estreñimiento) y otras actividades que ejercen presión sobre los tejidos pélvicos pueden provocar un prolapso vaginal posterior. Es posible que un prolapso pequeño no cause síntomas.
Sin embargo, en el caso de un prolapso grande, puede que notes una protuberancia de tejido que sobresale de la abertura de la vagina. Para evacuar las heces, es posible que tengas que sostener la pared vaginal con los dedos. Esto se denomina rigidez muscular antiálgica. Si bien el bulto puede ser incómodo, es raro que sea doloroso.
Si es necesario, hay medidas de cuidado personal y otras opciones no quirúrgicas que suelen ser eficaces. En el caso de un prolapso vaginal posterior grave, es posible que necesites una cirugía para solucionarlo.
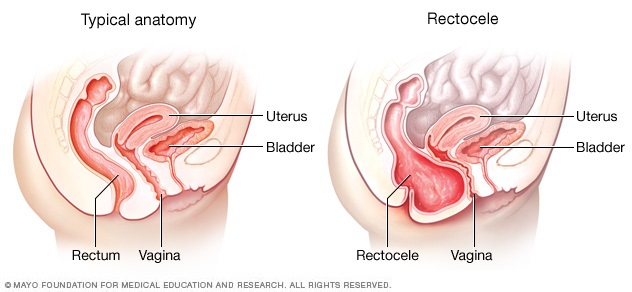
El prolapso vaginal posterior, también conocido como rectocele, ocurre cuando se debilita o desgarra la pared de tejido que separa el recto de la vagina. Cuando esto ocurre, los tejidos o las estructuras justo detrás de la pared vaginal (en este caso, el recto) pueden introducirse en la vagina.
Síntomas
Un prolapso vaginal posterior (rectocele) leve puede no causar síntomas.
De lo contrario, es posible que notes lo siguiente:
- Una protuberancia de tejido blando en la vagina que podría sobresalir de la abertura vaginal
- Problemas para defecar
- Sensación de presión u ocupación en el recto
- Sensación de que el recto no se vació por completo después de defecar
- Preocupaciones sexuales, como sentir vergüenza o una sensación de aflojamiento del tono del tejido vaginal
Muchas mujeres con prolapso vaginal posterior también presentan prolapso de otros órganos pélvicos, como la vejiga o el útero. Un cirujano puede evaluar el prolapso y hablar de las opciones de cirugía para solucionarlo.
Cuándo debes consultar a un médico
En ocasiones, el prolapso vaginal posterior no causa problemas. Sin embargo, los casos moderados o graves de prolapso vaginal posterior pueden generar molestias. Consulta con un proveedor de atención médica si los síntomas afectan tu vida cotidiana.
Causas
El prolapso vaginal posterior se produce por la presión en el suelo pélvico o por un traumatismo. Entre las causas del aumento de presión en el suelo pélvico se incluyen las siguientes:
- Desgarros relacionados con el parto
- Partos vaginales con fórceps o quirúrgicos
- Estreñimiento persistente o dificultad para defecar
- Tos o bronquitis persistentes
- Levantar objetos pesados en repetidas ocasiones
- Sobrepeso
Embarazo y parto
Los músculos, los ligamentos y el tejido conectivo que sostienen la vagina se estiran durante el embarazo, el trabajo de parto y el parto. Esto puede debilitar los tejidos y hacer que tengan menos capacidad de sostén. Cuantos más embarazos tengas, mayor será la probabilidad de desarrollar prolapso vaginal posterior.
Si solo has tenido partos por cesárea, eres menos propensa a desarrollar prolapso vaginal posterior, pero de todas maneras podrías tenerlo.
Factores de riesgo
Cualquier persona con vagina puede sufrir un prolapso vaginal posterior, aunque los siguientes factores podrían aumentar el riesgo de sufrir uno:
- Genética. Algunas personas nacen con tejido conectivo más débil en la zona pélvica, por lo que tienen más probabilidades de sufrir un prolapso vaginal posterior.
- Trabajo de parto. Dar a luz a más de un niño por parto vaginal aumenta el riesgo de sufrir un prolapso vaginal posterior. Los desgarros en el tejido que se encuentra entre la abertura vaginal y el ano (desgarros perineales) o las incisiones para agrandar la abertura de la vagina (episiotomías) durante el trabajo de parto también aumentan este riesgo. Los partos vaginales quirúrgicos o con fórceps, en especial, aumentan el riesgo de padecer esta afección.
- Envejecimiento. Al envejecer se pierde masa muscular, elasticidad y funcionalidad de los nervios, lo que causa que los músculos se estiren o debiliten.
- Obesidad. El exceso de peso corporal aplica tensión a los tejidos del suelo pélvico.
Prevención
Para ayudar a impedir que el prolapso vaginal posterior empeore, podrías probar lo siguiente:
- Hacer ejercicios de Kegel con regularidad. Estos ejercicios pueden fortalecer los músculos del suelo pélvico. Esto tiene especial importancia después de tener un bebé.
- Tratar y prevenir el estreñimiento. Bebe mucho líquido y come alimentos con un alto contenido de fibra, como frutas, verduras, frijoles y cereales integrales.
- Evitar levantar objetos pesados y levantar objetos de la manera correcta. Al levantar objetos, usa las piernas en lugar de la cintura o la espalda.
- Controlar la tos. Busca tratamiento para la tos crónica o la bronquitis, y no fumes.
- Evitar el aumento de peso. Pídele ayuda al proveedor de atención médica para que te ayude a determinar el mejor peso para ti. Si es necesario, pide consejos para perder peso.
Diagnóstico
Por lo general, el diagnóstico del prolapso vaginal posterior se hace durante un examen pélvico de la vagina y el recto.
El examen pélvico puede implicar lo siguiente:
- Hacer esfuerzo, como si fueras a defecar. Hacer esfuerzo podría provocar que se abultara el prolapso, lo que facilitaría su identificación y la determinación de su tamaño.
- Contraer los músculos pélvicos, como si detuvieras un chorro de orina. Con este examen se comprueba la resistencia de los músculos pélvicos.
Es posible que tengas que rellenar un cuestionario para evaluar la afección. Tus respuestas ayudarán al médico a evaluar cuánto se extiende el tejido que sobresale en la vagina y cuánto afecta esto tu calidad de vida. Esta información ayuda a guiar las decisiones del tratamiento.
En muy pocas ocasiones deberás someterte a una prueba por imágenes:
- Las resonancias magnéticas o las radiografías permiten determinar el tamaño del tejido que sobresale.
- La defecografía es una prueba que permite verificar si el recto se vacía correctamente. Este procedimiento combina el uso de un agente de contraste con un estudio de imágenes, como radiografías o resonancias magnéticas.
Tratamiento
El tratamiento depende de la gravedad del prolapso y podría implicar lo siguiente:
- Observación. Si el prolapso vaginal posterior causa pocos síntomas o ninguno, puedes obtener alivio al implementar medidas de cuidado personal simples, como hacer ejercicios de Kegel para fortalecer los músculos pélvicos.
- Pesario. El pesario vaginal es un dispositivo de silicona que se introduce en la vagina y ayuda a sostener los tejidos abultados. El pesario debe extraerse regularmente para limpiarlo.
Cirugía
Podría ser necesario realizar una cirugía para resolver el prolapso en los siguientes casos:
- Los ejercicios de fortalecimiento del suelo pélvico o el uso de un pesario no controlan lo suficientemente bien los síntomas del prolapso.
- Otros órganos pélvicos han sufrido un prolapso junto con el recto y los síntomas son realmente molestos. Las cirugías para solucionar cada órgano con prolapso pueden realizarse en el mismo momento.
Con frecuencia, la cirugía implica la extracción del tejido estirado adicional que forma la protuberancia vaginal. Luego, se sutura para sostener las estructuras pélvicas. Cuando el útero también ha sufrido un prolapso, podría ser necesario extirparlo (histerectomía). En la misma cirugía, puede repararse más de un tipo de prolapso.
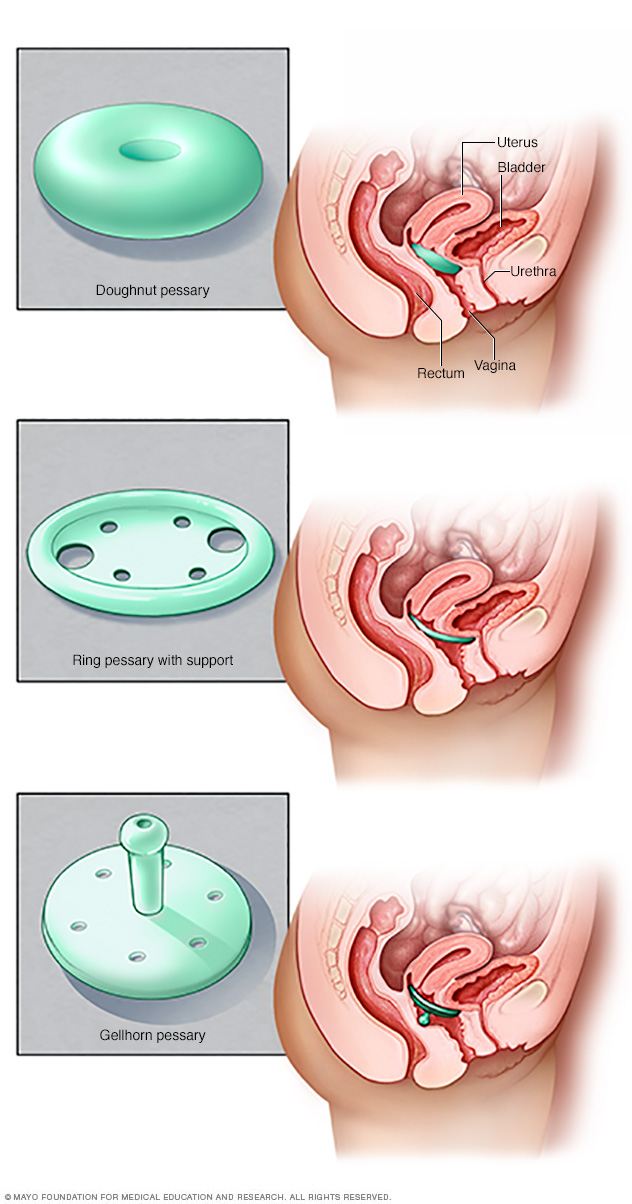
Los pesarios vienen en muchos tamaños y formas. El dispositivo se coloca en la vagina y funciona como soporte para los tejidos vaginales que se desplazan por el prolapso de los órganos pélvicos. El proveedor de atención médica puede colocar un pesario y dar información sobre el tipo más eficaz.
Estilo de vida y remedios caseros
A veces, las medidas de cuidado personal alivian los síntomas del prolapso. Podrías intentar lo siguiente:
- Realiza ejercicios de Kegel para fortalecer los músculos pélvicos.
- Evita el estreñimiento; para ello, consume alimentos con alto contenido de fibra, bebe mucho líquido y, si fuera necesario, toma un suplemento de fibra.
- Evita hacer fuerza durante las deposiciones.
- Evita levantar objetos pesados.
- Controla la tos.
- Alcanza y mantén un peso saludable.
Ejercicios de Kegel
Los ejercicios de Kegel fortalecen los músculos del suelo pélvico. Un suelo pélvico fuerte proporciona un mejor apoyo a los órganos pélvicos. También podría aliviar los síntomas de abultamiento que puede causar el prolapso vaginal posterior.
Para realizar los ejercicios de Kegel:
- Encuentra los músculos correctos. Para encontrar los músculos del suelo pélvico, prueba deteniendo la orina en la mitad de su curso cuando vayas al baño. Una vez que sepas dónde están estos músculos, podrás practicar estos ejercicios. Puedes hacer los ejercicios en cualquier posición, aunque al principio te resultará más fácil hacerlos acostado.
- Perfecciona tu técnica. Para hacer los ejercicios de Kegel, imagina que estás sentado sobre una canica y contrae los músculos pélvicos como si estuvieras levantando la canica. Trata de hacer esto durante tres segundos seguidos; luego descansa a la cuenta de tres.
- Mantén la concentración. Para obtener los mejores resultados, concéntrate en tensar solo los músculos del suelo pélvico. Presta atención de no flexionar los músculos del abdomen, los muslos o los glúteos. Evita contener la respiración. Respira de manera normal durante los ejercicios.
- Repítelos 3 veces al día. Trata de hacer por lo menos tres series de 10 a 15 repeticiones al día.
Los ejercicios de Kegel pueden dar mejores resultados si te los enseña un fisioterapeuta o un enfermero especializado y cuando se refuerzan con biorretroalimentación. La biorretroalimentación utiliza dispositivos de control para que sepas que contraes el conjunto correcto de músculos de la manera correcta.
Preparación antes de la cita
Si tienes un prolapso vaginal posterior, posiblemente debas ver a un especialista en afecciones del suelo pélvico femenino. A este tipo de médico se lo conoce como uroginecólogo.
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
Prepara una lista de lo siguiente:
- Tus síntomas y cuándo comenzaron.
- Todos los medicamentos, vitaminas y suplementos que tomes, incluidas las dosis.
- Información personal y médica esencial que incluya otras afecciones, cambios de vida recientes y factores de estrés.
- Preguntas para hacerle al proveedor de atención médica.
En el caso del prolapso vaginal posterior, algunas preguntas básicas para hacerle al proveedor de atención médica incluyen las siguientes:
- ¿Qué puedo hacer en casa para aliviar los síntomas?
- ¿Debería restringir alguna actividad?
- ¿Cuáles son las probabilidades de que el bulto aumente de tamaño si no hago nada?
- ¿Cuál cree que sea el mejor tratamiento para mí?
- ¿Cuáles son las probabilidades de que mi afección aparezca nuevamente después de la cirugía?
- ¿Cuáles son los riesgos de la cirugía?
Asegúrate de hacer cualquier otra pregunta que te surja durante la cita médica.
Qué esperar del profesional de salud
Es probable que el proveedor de atención médica te haga varias preguntas, entre las que se incluyan las siguientes:
- ¿Tienes dolor pélvico?
- ¿Tienes pérdidas de orina?
- ¿Has tenido mucha tos o tos crónica?
- ¿Levantas objetos pesados en tu trabajo o tus actividades diarias?
- ¿Haces fuerza al defecar?
- ¿Alguien de tu familia ha tenido prolapso de los órganos pélvicos u otros problemas pélvicos alguna vez?
- ¿Cuántos hijos has dado a luz? ¿Tus partos fueron vaginales?
- ¿Piensas tener hijos en el futuro?
Last Updated Oct 25, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use




