Retinopatía diabética
Descripción general
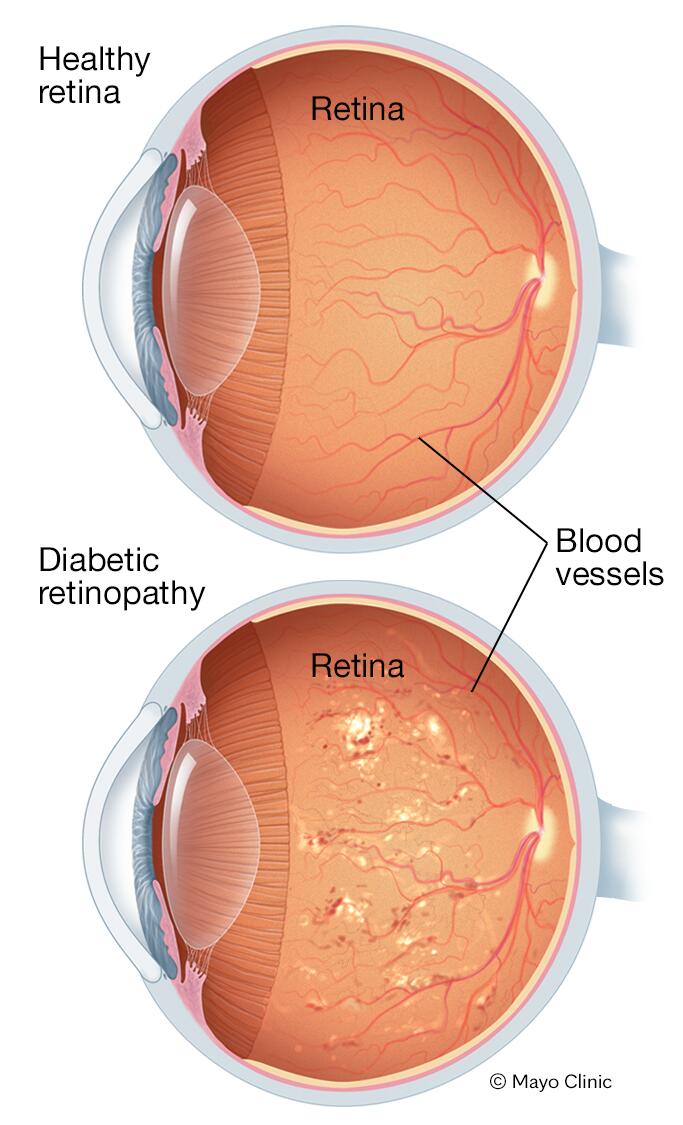
La retinopatía diabética es una complicación de la diabetes que afecta los ojos. Es causada por el daño a los vasos sanguíneos del tejido sensible a la luz que se encuentran en el fondo del ojo (retina).
Al principio, la retinopatía diabética puede no tener síntomas o solo problemas leves de visión. Pero puede provocar ceguera.
Cualquier persona con diabetes tipo 1 o tipo 2 puede desarrollar este trastorno. Cuanto más tiempo hayas tenido diabetes y menos te hayas controlado la glucosa en la sangre, mayor la probabilidad de desarrollar esta complicación en los ojos.
Síntomas
Posiblemente, no tengas síntomas en los primeros estadios de la retinopatía diabética. A medida que la afección avanza, algunos de los síntomas adicionales pueden ser los siguientes:
- Manchas o hebras oscuras que flotan en la vista (cuerpos flotantes)
- Visión borrosa
- Visión variable
- Zonas de la visión oscuras o vacías
- Pérdida de la visión
Cuándo visitar a un oftalmólogo
La manera óptima de prevenir la pérdida de la visión es llevar un control cuidadoso de la diabetes. Si tienes diabetes, pide una consulta con el oftalmólogo para hacerte un examen ocular con dilatación cada año (incluso si tu visión parece buena).
Desarrollar diabetes durante el embarazo (diabetes gestacional) o tener diabetes antes de quedarse embarazada puede aumentar el riesgo de retinopatía diabética. Si estás embarazada, es probable que el oftalmólogo te recomiende otros exámenes oculares durante el embarazo.
Comunícate inmediatamente con el oftalmólogo si experimentas cambios súbitos en la visión o si esta se vuelve borrosa, irregular o difusa.
Causas
Con el paso del tiempo, demasiada azúcar en la sangre puede dar lugar a la obstrucción de los pequeños vasos sanguíneos que alimentan la retina, lo que corta la irrigación sanguínea. Como resultado, el ojo intenta desarrollar nuevos vasos sanguíneos. Pero estos nuevos vasos sanguíneos no se forman adecuadamente y pueden sangrar fácilmente.
Existen dos tipos de retinopatía diabética:
-
Retinopatía diabética en etapa inicial. En esta forma más común, denominada retinopatía diabética no proliferativa, los vasos sanguíneos nuevos no crecen (no proliferan).
Cuando tienes retinopatía diabética no proliferativa, las paredes de los vasos sanguíneos de la retina se debilitan. Bultos pequeños sobresalen de las paredes de los vasos más pequeños y en ocasiones derraman líquido y sangre en la retina. Los vasos más grandes de la retina también pueden comenzar a dilatarse y a presentar un diámetro más irregular. La Retinopatía diabética no proliferativa puede avanzar de leve a grave a medida que más vasos sanguíneos quedan obstruidos.
En ocasiones, el daño en los vasos sanguíneos de la retina lleva a la acumulación de líquido (edema) en la parte central (mácula) de la retina. Si el edema macular reduce la visión, se necesita tratamiento para evitar la pérdida de visión permanente.
-
Retinopatía diabética avanzada. La retinopatía diabética puede avanzar a este tipo más grave, conocido como retinopatía diabética proliferativa. En este tipo de retinopatía, los vasos sanguíneos dañados se cierran, lo que causa el crecimiento de nuevos vasos sanguíneos anormales en la retina. Estos vasos sanguíneos nuevos son frágiles y pueden perder sangre en la sustancia gelatinosa trasparente que ocupa el centro del ojo (vítreo).
Finalmente, las cicatrices del crecimiento de los nuevos vasos sanguíneos pueden causar que la retina se desprenda de la parte posterior del ojo. Si los nuevos vasos sanguíneos interfieren en el flujo normal de líquido hacia afuera del ojo, puede producirse una acumulación de presión en el globo ocular. Esta acumulación puede dañar el nervio que lleva imágenes desde el ojo hasta el cerebro (nervio óptico) y producir glaucoma.
Factores de riesgo
Cualquier persona que tenga diabetes puede manifestar retinopatía diabética. El riesgo de manifestar la afección ocular puede aumentar como consecuencia de lo siguiente:
- Tener diabetes mucho tiempo
- Control deficiente del nivel de glucosa en la sangre
- Presión arterial alta
- Colesterol alto
- Embarazo
- Consumo de tabaco
- Ser afroamericano, hispanoamericano o indígena estadounidense
Complicaciones
La retinopatía diabética implica el crecimiento anormal de los vasos sanguíneos de la retina. Las complicaciones pueden provocar problemas de visión graves:
-
Hemorragia vítrea. Los vasos sanguíneos nuevos pueden perder sangre en la sustancia gelatinosa trasparente que ocupa el centro del ojo. Si la cantidad de sangrado es pequeña, podrías solo ver unas pequeñas manchas oscuras (cuerpos flotantes). En casos más graves, la sangre puede llenar la cavidad vítrea y bloquear por completo la visión.
La hemorragia vítrea por sí misma, generalmente, no provoca la pérdida de visión permanente. A menudo, la sangre desaparece del ojo en pocas semanas o en unos meses. A menos que la retina esté dañada, tu visión puede volver a su claridad anterior.
- Desprendimiento de retina. Los vasos sanguíneos anormales que se relacionan con la retinopatía diabética estimulan el crecimiento de tejido cicatricial, que puede desprender la retina de la parte posterior del ojo. Esto puede provocar manchas que flotan en tu visión, destellos de luz o pérdida grave de la visión.
- Glaucoma. Pueden crecer nuevos vasos sanguíneos en la parte delantera del ojo (iris) que afectan el flujo normal de líquido hacia afuera, lo que provoca una rápida acumulación de presión en el ojo. Esta presión puede dañar el nervio que lleva imágenes desde el ojo al cerebro (nervio óptico).
- Ceguera. La retinopatía diabética, el edema macular, el glaucoma o una combinación de estas afecciones pueden provocar la pérdida total de la visión, sobre todo si las afecciones no se tratan de la manera adecuada.
Prevención
La retinopatía diabética no siempre puede prevenirse. Sin embargo, los exámenes regulares de la vista, el buen control del nivel de glucosa en la sangre y de la presión arterial, así como la intervención temprana para los problemas de visión pueden ayudar a prevenir la pérdida grave de la visión.
Si tienes diabetes, haz lo siguiente para reducir el riesgo de padecer retinopatía diabética:
- Controla la diabetes. Haz de la alimentación saludable y la actividad física parte de tu rutina diaria. Trata de hacer semanalmente al menos 150 minutos de actividad aeróbica moderada, como caminar. Toma los medicamentos orales para la diabetes o la insulina según las indicaciones.
- Controla los niveles de glucosa sanguínea. Es posible que debas controlar y registrar el nivel de glucosa sanguínea varias veces al día o con más frecuencia si estás enfermo o estresado. Pregúntale al médico con qué frecuencia debes medir la glucosa en la sangre.
- Pregúntale al médico acerca de una prueba de hemoglobina glicosilada. La prueba de hemoglobina glicosilada, o prueba de hemoglobina A1C, refleja el nivel promedio de glucosa en la sangre durante un período de dos a tres meses antes de la prueba. Para la mayoría de las personas con diabetes, la meta de HbA1c es estar por debajo del 7 %.
- Controla la presión arterial y colesterol. Puede ser de ayuda comer alimentos saludables, hacer ejercicio regularmente y perder los kilos de más. A veces también se necesitan medicamentos.
- Si fumas o usas otros tipos de tabaco, consulta con el médico para que te ayude a dejar de hacerlo. Fumar incrementa el riesgo de diversas complicaciones de la diabetes, como la retinopatía diabética.
- Préstale atención a los cambios en la visión. Comunícate inmediatamente con el oftalmólogo si experimentas cambios súbitos en la visión o si esta se vuelve borrosa, nublada o si ves manchas o puntos.
Recuerda que la diabetes no necesariamente causa pérdida de la visión. Si intervienes activamente en el control de la diabetes, es posible lograr un gran efecto en la prevención de complicaciones.
Diagnóstico
La retinopatía diabética se diagnostica mejor mediante un examen ocular con la pupila dilatada. Para este examen, las gotas que se colocan en los ojos dilatan (abren más) las pupilas para permitirle al médico ver mejor dentro de los ojos. Las gotas pueden hacer que la visión cercana se torne borrosa hasta que su efecto desaparezca, varias horas después.
Durante el examen, tu oftalmólogo buscará anomalías en las partes internas y externas de tus ojos.
Angiografía con fluoresceína
Una vez dilatados los ojos, se inyecta un tinte en una vena del brazo. Luego, se toman imágenes mientras el tinte circula por los vasos sanguíneos de los ojos. Las imágenes pueden localizar los vasos sanguíneos cerrados, rotos o con fugas.
Tomografía de coherencia óptica
Con esta prueba, las fotografías proporcionan imágenes trasversales de la retina que muestran su grosor. Esto ayudará a determinar cuánto líquido, si es que hay alguno, se ha filtrado en el tejido de la retina. Más adelante, la tomografía de coherencia óptica se puede utilizar para controlar el avance del tratamiento.
Tratamiento
El tratamiento, que depende en gran medida del tipo de retinopatía diabética que tengas y de su gravedad, está orientado a disminuir o detener el avance.
Retinopatía diabética en etapa inicial
Si tienes retinopatía diabética no proliferativa de leve a moderada, es posible que no necesites tratamiento de inmediato. Sin embargo, el oftalmólogo te controlará detenidamente los ojos para determinar cuándo podrías necesitar tratamiento.
Trabaja con tu médico especializado en diabetes (endocrinólogo) para determinar si existen maneras de mejorar el control de tu diabetes. Cuando la retinopatía diabética es leve o moderada, un buen control de la glucosa en la sangre generalmente puede disminuir su avance.
Retinopatía diabética avanzada
Si tienes retinopatía diabética proliferativa o edema macular, necesitarás tratamiento inmediato. Según los problemas específicos de la retina, las opciones pueden incluir las siguientes:
-
Inyección de medicamento en el ojo. Estos medicamentos, llamados inhibidores del factor de crecimiento endotelial vascular, se inyectan en el vítreo del ojo. Ayudan a detener el crecimiento de nuevos vasos sanguíneos y disminuir la acumulación de líquido.
La Administración de Alimentos y Medicamentos de EE. UU. (FDA) aprobó dos medicamentos para el tratamiento del edema macular diabético: ranibizumab (Lucentis) y aflibercept (Eylea). Un tercer fármaco, bevacizumab (Avastin), puede utilizarse de forma no autorizada para el tratamiento del edema macular diabético.
Estos medicamentos se inyectan con el uso de anestesia tópica. Las inyecciones pueden causar ligeras molestias, como ardor, lagrimeo o dolor, durante las 24 horas siguientes a su aplicación. Los posibles efectos secundarios son la acumulación de presión en el ojo y la infección.
Es necesario repetir las inyecciones. En algunos casos, el medicamento se utiliza con la fotocoagulación.
-
Fotocoagulación. Este tratamiento con láser, también conocido como tratamiento focal con láser, puede detener o disminuir la filtración de sangre y el líquido en el ojo. Durante el procedimiento, las filtraciones de los vasos sanguíneos anormales se tratan con quemaduras de láser.
El tratamiento focal con láser generalmente se hace en el consultorio del médico o en la clínica oftalmológica en una sola sesión. Si tuviste visión borrosa debido al edema macular antes de la cirugía, es posible que el tratamiento no te permita recuperar la visión normal, pero probablemente reducirá la probabilidad de que el edema macular empeore.
-
Fotocoagulación panretiniana. Este tratamiento con láser, también conocido como tratamiento disperso con láser, puede reducir el tamaño de los vasos sanguíneos anormales. Durante dicho procedimiento, las áreas de la retina alejadas de la mácula se tratan con quemaduras de láser dispersas. Las quemaduras hacen que los nuevos vasos sanguíneos anormales disminuyan de tamaño y cicatricen.
Generalmente, se realiza en el consultorio del médico o en la clínica oftalmológica en dos o más sesiones. Tendrás la visión borrosa durante aproximadamente un día después del procedimiento. Es posible que experimentes una pérdida parcial de la visión periférica o la visión nocturna después del procedimiento.
- Vitrectomía. En este procedimiento se hace una pequeña incisión en el ojo para extraer la sangre del centro del ojo (vítreo), así como el tejido cicatrizal que tira de la retina. Se realiza en un centro de cirugía o en el hospital, y se utiliza anestesia local o general.
Aunque el tratamiento puede demorar o detener el avance de la retinopatía diabética, no es una cura. Debido a que la diabetes es una afección de por vida, el daño en la retina y la pérdida de la visión siguen siendo posibles en el futuro.
Incluso después del tratamiento de la retinopatía diabética, necesitarás exámenes oculares periódicos. Según las circunstancias, podrías necesitar tratamiento adicional.
Medicina alternativa
Varias terapias alternativas sugieren algunos beneficios para las personas con retinopatía diabética, pero se necesita más investigación para comprender si estos tratamientos son eficaces y seguros.
Dile a tu médico si tomas plantas medicinales o suplementos. Estos pueden interactuar con otros medicamentos o provocar complicaciones en la cirugía, tales como sangrado excesivo.
Es fundamental no retrasar los tratamientos estándar para intentar terapias que no están comprobadas. El tratamiento temprano es la mejor manera de prevenir la pérdida de la visión.
Estrategias de afrontamiento y apoyo
La idea de que podrías perder la vista puede ser atemorizante, y podrías beneficiarte al hablar con un terapeuta o buscar un grupo de apoyo. Pídele derivaciones a tu médico.
Si ya has perdido visión, pregúntale al médico sobre productos para la visión reducida, tales como lupas, y servicios que pueden facilitar la vida diaria.
Preparación para la consulta
La Asociación Americana de la Diabetes (ADA, por sus siglas en inglés) recomienda que todas las personas que tengan diabetes tipo 1 se hagan un examen ocular dentro de los cinco años del diagnóstico. Si tienes diabetes tipo 2, esta institución aconseja que te hagas el primer examen ocular inmediatamente después del diagnóstico.
Si no hay evidencia de una retinopatía en el examen inicial, la Asociación Americana de la Diabetes recomienda que las personas con diabetes se hagan exámenes oculares completos con la pupila dilatada al menos cada dos años. Si tienes cualquier nivel de retinopatía, deberás hacerte exámenes oculares todos los años. Pregúntale al oculista qué te recomienda.
La Asociación Americana de la Diabetes recomienda que las mujeres con diabetes se hagan un examen ocular antes de quedar embarazadas o durante el primer trimestre de embarazo y sean controladas exhaustivamente durante toda la gestación y hasta un año después de dar a luz. El embarazo, a veces, puede causar retinopatía diabética o empeorarla.
A continuación, se presenta información que te ayudará a prepararte para tu cita con el oculista.
Qué puedes hacer
- Escribe un breve resumen de tus antecedentes de diabetes, que incluya cuándo te la diagnosticaron, los medicamentos que tomas ahora y en el pasado, los niveles promedio de glucosa en la sangre recientes y los últimos resultados de HbA1c si los conoces.
- Enumera todos los medicamentos, vitaminas y otros suplementos que tomes, incluida la dosis.
- Anota tus síntomas, en el caso de que los tuvieras. No te olvides de los que parecen no estar relacionados con los ojos.
- Si es posible, pídele a un familiar o a un amigo que te acompañen. La persona que te acompañe puede ayudarte a recordar la información que recibas. Además, debido a que las pupilas estarán dilatadas, la persona que te acompañe puede conducir de regreso a casa.
- Prepara una lista de preguntas para hacerle al médico.
Para la retinopatía diabética, algunas preguntas que puedes hacerle a tu médico son:
- ¿De qué forma la diabetes afecta la vista?
- ¿Tengo que hacerme otras pruebas?
- ¿Esta afección es temporal o duradera?
- ¿Cuáles son los tratamientos disponibles y cuál me recomiendas?
- ¿Qué efectos secundarios puedo esperar luego del tratamiento?
- Tengo otras enfermedades. ¿Cómo puedo controlarlas de la mejor manera?
- Si controlo mis niveles de glucosa en la sangre, ¿mejorarán los síntomas oculares?
- ¿Qué niveles de glucosa en la sangre tengo que mantener como objetivo para protegerme los ojos?
- ¿Puedes recomendarme algún servicio para personas con discapacidad visual?
No dudes en hacer otras preguntas que tengas.
Qué esperar del médico
Es probable que el médico te haga preguntas como las siguientes:
- ¿Tienes síntomas oculares, como visión borrosa o cuerpos flotantes?
- ¿Por cuánto tiempo has tenido síntomas?
- En general, ¿con qué grado de eficacia estás controlando la diabetes?
- ¿Cuál fue el resultado de tu último análisis de HbA1c?
- ¿Tienes otras enfermedades, como presión arterial alta o colesterol alto?
- ¿Te sometiste a una cirugía ocular?
Last Updated Feb 21, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use