Síndrome de Sjögren
Perspectiva general
El síndrome de Sjögren es un trastorno del sistema inmunitario que se identifica por sus dos síntomas más frecuentes: ojos y boca secos.
Esta afección suele acompañar otros trastornos del sistema inmunitario, como la artritis reumatoide y el lupus. Por lo general, el síndrome de Sjögren afecta primero las membranas mucosas y las glándulas que producen humedad en los ojos y la boca, lo que da como resultado menos lágrimas y saliva.
Aunque se puede padecer el síndrome de Sjögren a cualquier edad, en el momento del diagnóstico la mayoría de las personas son mayores de 40. El trastorno es mucho más frecuente en las mujeres. El tratamiento se centra en aliviar los síntomas.
Síntomas
Los dos síntomas principales del síndrome de Sjögren son:
- Ojos secos. Es posible que los ojos te ardan, te piquen o sientas como si tuvieras arena adentro.
- Sequedad de boca. Es posible que sientas que tienes la boca llena de algodón, lo que dificulta tragar o hablar.
Algunas personas con síndrome de Sjögren presentan uno o más de lo siguiente:
- Dolor articular, hinchazón y rigidez
- Inflamación de las glándulas salivales, sobre todo, las que se ubican debajo de la mandíbula y delante de las orejas
- Erupciones cutáneas o piel reseca
- Sequedad vaginal
- Tos seca persistente
- Fatiga prolongada
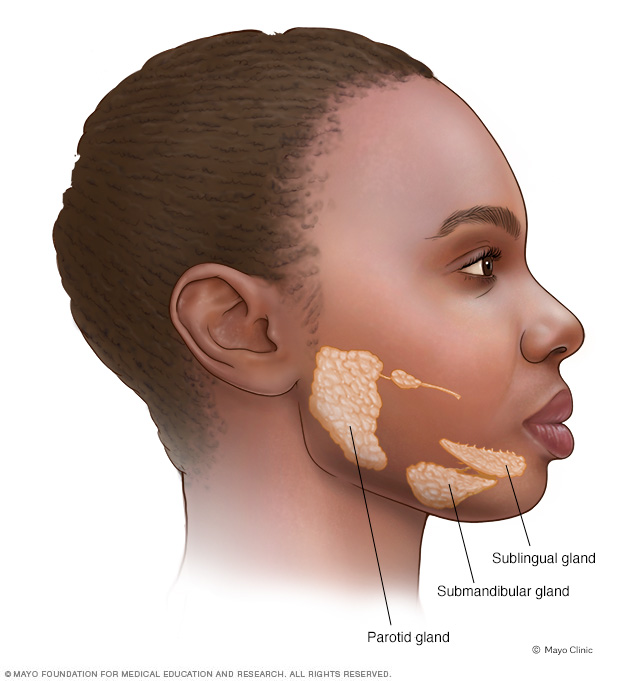
Hay tres pares de glándulas salivales principales: parótidas, sublinguales y submaxilares. Cada glándula tiene su propio tubo (conducto) que va de la glándula a la boca.
Causas
El síndrome de Sjögren es un trastorno autoinmunitario. El sistema inmunitario ataca tus propias células y tejidos corporales por error.
Los científicos no están seguros de la razón por la cual algunas personas padecen el síndrome de Sjögren. Hay mayor riesgo de padecer el trastorno a causa de determinados genes, pero al parecer también se necesita un mecanismo detonante, como una infección por un virus determinado o una cepa bacteriana.
En el síndrome de Sjögren, el sistema inmunitario primero ataca las glándulas que producen lágrimas y saliva. Sin embargo, también puede dañar otras partes del cuerpo, como las siguientes:
- Articulaciones
- Tiroides
- Riñones
- Hígado
- Pulmones
- Piel
- Nervios
Factores de riesgo
Por lo general, el síndrome de Sjögren afecta a las personas que tienen uno o más factores de riesgo conocidos, entre ellos:
- Edad. El síndrome de Sjögren se diagnostica generalmente en personas mayores de 40 años.
- Sexo. Las mujeres son más propensas a padecer el síndrome de Sjögren.
- Enfermedad reumática. Es frecuente que las personas que padecen el síndrome de Sjögren también tengan una enfermedad reumática, como artritis reumatoide o lupus.
Complicaciones
Las complicaciones más frecuentes del síndrome de Sjögren tienen que ver con los ojos y la boca.
- Caries. Dado que la saliva ayuda a proteger los dientes de las bacterias que causan caries, estás más propenso a contraer caries en caso de que tengas la boca seca.
- Candidosis. Las personas con síndrome de Sjögren tienen mucha mayor probabilidad de padecer candidosis oral, que es una infección por hongos en la boca.
- Problemas de visión. La sequedad en los ojos puede provocar sensibilidad a la luz, visión borrosa y daño en la córnea.
Algunas complicaciones menos frecuentes pueden afectar:
- Pulmones, riñones o hígado. La inflamación puede causar neumonía, bronquitis u otros problemas en los pulmones, además de provocar problemas en la función renal y causar hepatitis o cirrosis en el hígado.
- Ganglios linfáticos. Un pequeño porcentaje de gente con síndrome de Sjögren contrae cáncer de los ganglios linfáticos (linfoma).
- Nervios. Es posible que manifiestes entumecimiento, hormigueo y ardor tanto en las manos como en los pies (neuropatía periférica).
Diagnóstico
El síndrome de Sjögren puede ser difícil de diagnosticar porque sus signos y síntomas varían de persona a persona y pueden ser similares a los causados por otras enfermedades. Los efectos secundarios de varios medicamentos también son similares a algunos signos y síntomas del síndrome de Sjögren.
Las pruebas pueden ayudar a descartar otras enfermedades y a determinar con exactitud un diagnóstico de síndrome de Sjögren.
Análisis de sangre
Es posible que el médico te solicite análisis de sangre para determinar:
- Los niveles de distintos tipos de células sanguíneas
- La presencia de anticuerpos frecuentes en el síndrome de Sjögren
- Evidencia de trastornos inflamatorios
- Indicios de problemas hepáticos y renales
Exámenes oculares
El médico puede evaluarte la sequedad de los ojos con una prueba llamada «prueba de Schirmer». Se coloca una pequeña tira de papel de filtro debajo del párpado inferior para medir la producción de lágrimas.
Es posible que un médico especializado en el tratamiento de los trastornos de los ojos (oftalmólogo) también te examine la superficie de los ojos con un microscopio especial llamado «lámpara de hendidura». El oftalmólogo puede colocarte gotas en el ojo para que sea más fácil ver cualquier posible daño de la córnea.
Diagnóstico por imágenes
Algunas pruebas de diagnóstico por imágenes pueden verificar la función de las glándulas salivales.
- Sialograma. Con esta radiografía especial, se puede detectar el tinte que se inyecta en las glándulas salivales ubicadas delante de las orejas. Este procedimiento muestra cuánta saliva fluye a la boca.
- Centellografía de las glándulas salivales. Esta prueba de medicina nuclear consiste en la inyección de un radionúclido en una vena, cuya trayectoria se sigue durante una hora para ver cuánto tarda en llegar a todas las glándulas salivales.
Biopsia
Es posible que el médico también te realice una biopsia del labio para detectar la presencia de grupos de células inflamatorias, lo que puede indicar síndrome de Sjögren. Para esta prueba, se extrae un pequeño trozo de tejido de las glándulas salivales del labio y se lo examina con un microscopio.
Tratamiento
El tratamiento del síndrome de Sjögren depende de las partes del cuerpo que estén afectadas. Muchas personas controlan la sequedad de ojos y de boca que provoca el síndrome de Sjögren usando gotas para los ojos de venta libre y tomando agua con mayor frecuencia. Sin embargo, algunas personas necesitan medicamentos de venta con receta o incluso procedimientos quirúrgicos.
Medicamentos
En función de tus síntomas, el médico te podría sugerir medicamentos que:
- Disminuyan la inflamación ocular. El médico puede recomendarte gotas para los ojos recetadas, como ciclosporina (Restasis) o lifitegrast (Xiidra), si sufres de ojos secos de manera moderada a grave.
- Incrementen la producción de saliva. Los medicamentos como pilocarpina (Salagen) y cevimelina (Evoxac) pueden incrementar la producción de saliva y, a veces, de lágrimas. Los efectos secundarios pueden comprender sudoración, dolor abdominal, enrojecimiento y mayor micción.
- Aborden complicaciones específicas. Si manifiestas síntomas de artritis, podrías tomar medicamentos antiinflamatorios no esteroides (AINE) u otros medicamentos para la artritis. La candidosis oral se debe tratar con medicamentos antifúngicos.
- Traten los síntomas de manera integral. Por lo general, la hidroxicloroquina (Plaquenil), un medicamento para tratar la malaria, también ayuda a tratar el síndrome de Sjögren. Asimismo, es posible que te receten medicamentos que inhiben el sistema inmunitario, como el metotrexato (Trexall).
Cirugía
Un procedimiento sencillo para sellar los conductos lagrimales que drenan las lágrimas de los ojos (tapones lagrimales) podría ayudar a aliviar los ojos secos. Se insertan tapones de colágeno o silicona en los conductos para ayudar a preservar las lágrimas.
Estilo de vida y remedios caseros
Muchos síntomas del síndrome de Sjögren responden bien a medidas de cuidado personal.
Para aliviar ojos secos:
-
Usa lágrimas artificiales, un lubricante para ojos o ambos. Las lágrimas artificiales (en gotas) y los lubricantes oculares (en gotas, gel o ungüento) ayudan a aliviar la incomodidad de los ojos secos. No tienes que aplicar lubricante ocular tan seguido como las lágrimas artificiales. Debido a que los lubricantes oculares son más espesos, pueden distorsionar la visión y acumularse en las pestañas, por lo cual es posible que prefieras usarlos solo por la noche.
El médico puede recomendarte lágrimas artificiales sin conservantes porque estos pueden ser irritantes para las personas con síndrome del ojo seco.
- Incrementa la humedad. Aumentar la humedad en interiores y reducir tu exposición al viento puede ayudar a que los ojos y la boca no se sequen tanto y te provoquen incomodidad. Por ejemplo, evita sentarte enfrente del ventilador o del aire acondicionado, y usa gafas u otra protección para los ojos cuando salgas.
Para ayudar con la sequedad de la boca:
- No fumes. Fumar puede irritar y secar la boca.
- Incrementa la ingesta de líquidos. Toma sorbos de líquidos, sobre todo agua, durante todo el día. Evita el consumo de café o bebidas alcohólicas porque pueden agravar los síntomas de boca seca. También evita las bebidas ácidas, como los refrescos o algunas bebidas deportivas, porque el ácido que contienen puede dañar el esmalte de los dientes.
- Estimula la salivación. Puedes fomentar la salivación con chicles sin azúcar o caramelos duros con sabores cítricos. Debido a que el síndrome de Sjögren incrementa el riesgo de caries, limita el consumo de dulces, sobre todo entre comidas.
- Prueba la saliva artificial. Los sustitutos de saliva pueden funcionar mejor que el agua sola porque contienen lubricantes que ayudan a mantener la humedad bucal por más tiempo. Estos productos pueden venir como atomizador o pastillas.
- Usa los atomizadores nasales con solución salina. Los atomizadores nasales con solución salina pueden ayudar a humectar y despejar las fosas nasales, de modo que puedas respirar por la nariz sin problemas. Si tienes la nariz congestionada y reseca, vas a respirar más por la boca.
Salud bucal
La sequedad de boca incrementa el riesgo de caries y pérdida de dientes. Para prevenir este tipo de problemas, te recomendamos lo siguiente:
- Lávate los dientes con cepillo y usa hilo dental después de cada comida.
- Visita al dentista al menos cada seis meses.
- Usa tratamientos tópicos de fluoruro y enjuague bucal antimicrobiano diariamente.
Otras áreas de sequedad
Si tienes la piel seca, evita el agua caliente cuando te bañes en una tina o te duches. Sécate la piel dando golpecitos (no te frotes) con la toalla y aplícate humectante cuando todavía tengas la piel húmeda. Usa guantes de goma cuando laves los platos o limpies la casa. Los humectantes y lubricantes vaginales ayudan a las mujeres que tienen sequedad vaginal.
Preparación antes de la cita
Según los síntomas que presentes, podrías comenzar consultando a tu médico de cabecera, dentista u oculista. No obstante, con el tiempo, podrían derivarte a un médico que se especialice en el tratamiento de la artritis y otras enfermedades inflamatorias (reumatólogo).
Qué puedes hacer
Prepara una lista que comprenda lo siguiente:
- Descripciones detalladas de tus síntomas y cuándo comenzaron
- Información sobre los problemas de salud que tengas o hayas tenido
- Información sobre la historia clínica de tus padres o tus hermanos
- Todos los medicamentos y suplementos dietéticos que tomes, incluso las dosis
- Preguntas que desees hacerle al médico
Para el síndrome de Sjögren, las preguntas básicas comprenden:
- ¿Qué puede estar provocando estos síntomas?
- ¿Existen otras causas posibles?
- ¿Qué pruebas necesito hacerme?
- ¿Qué enfoque de tratamiento me recomiendas?
- ¿Cuándo puedo esperar para que mis síntomas mejoren con el tratamiento?
- ¿Hay riesgos de que esta enfermedad tenga complicaciones a largo plazo?
- Tengo otros problemas de salud. ¿Cuál es la mejor manera de controlarlos de manera conjunta?
- ¿Tienes folletos u otros materiales impresos que me pueda llevar? ¿Qué sitios web me recomiendas?
Qué esperar del médico
Es probable que el médico te haga varias preguntas, que incluyen las siguientes:
- ¿Tus síntomas siguen un patrón, como empeorar a medida que transcurre el día o cuando sales al aire libre?
- ¿Tienes afecciones crónicas, como presión arterial alta o artritis?
- ¿Has empezado a tomar algún medicamento últimamente?
- ¿Tienes familiares cercanos con artritis reumatoide, lupus o una enfermedad similar?
Last Updated Aug 2, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use