Sangrado gastrointestinal
Síntomas
Los síntomas del sangrado gastrointestinal pueden ser fáciles de ver o manifiestos, o no tan obvios, u ocultos. Los síntomas dependen de la velocidad del sangrado y del lugar donde ocurre, que puede ser en cualquier parte del tracto gastrointestinal, desde su comienzo en la boca hasta su fin en el ano.
El sangrado manifiesto puede aparecer como:
- Vómitos de sangre, que pueden ser de color rojo o marrón oscuro, y parecerse al sedimento del café
- Heces negras y pegajosas
- Sangrado rectal, generalmente en o con las heces.
Si el sangrado es oculto, es posible que tengas lo siguiente:
- Aturdimiento.
- Dificultad para respirar.
- Desmayos.
- Dolor en el pecho.
- Dolor abdominal.
Síntomas de choque
Si el sangrado comienza de manera abrupta y empeora rápidamente, podrías entrar en un estado de choque. Los síntomas del estado de choque son los siguientes:
- Debilidad o fatiga
- Mareos o desmayos
- Piel fría, húmeda y pálida
- Náuseas o vómitos
- No orinar u orinar poco cada vez
- Color azulado o grisáceo en los labios o las uñas de los dedos de las manos
- Cambios en el estado mental o en el comportamiento, como ansiedad o agitación
- Pérdida del conocimiento
- Pulso acelerado
- Respiración rápida
- Descensos de la presión arterial
- Pupilas dilatadas
Cuándo debes consultar con un médico
Si tienes síntomas de choque, tú o alguna otra persona deben llamar al 911 o al número local de emergencias médicas. Si tienes vómitos con sangre, ves sangre en las heces u observas que tus heces son oscuras y alquitranadas, busca atención médica de inmediato. Pide una consulta con tu médico si observas algún síntoma de sangrado gastrointestinal.
Causas
El sangrado gastrointestinal puede ocurrir en la parte superior o inferior del tracto gastrointestinal.
Sangrado del tracto gastrointestinal superior
Entre las causas del sangrado gastrointestinal superior, se incluyen las siguientes:
- Úlcera péptica. Esta es la causa más frecuente de sangrado del tracto gastrointestinal superior. Las úlceras pépticas son llagas abiertas que aparecen en el revestimiento interno del estómago y la parte superior del intestino delgado. El ácido estomacal, ya sea por una bacteria o por el consumo de medicamentos antiinflamatorios como el ibuprofeno o la aspirina, provoca daños en el recubrimiento, lo que deriva en la formación de llagas.
- Desgarros en el recubrimiento del tubo que conecta la garganta con el estómago (esófago). Estos desgarros, conocidos como desgarros de Mallory-Weiss, pueden sangrar mucho. Es común encontrarlos en personas que consumen bebidas alcohólicas en exceso, lo que genera arcadas y vómitos.
- Venas dilatadas en el esófago, llamadas várices esofágicas. Esta es una afección que repercute principalmente en las personas con una enfermedad hepática grave, la mayoría de las veces debido al consumo excesivo de alcohol.
- Gastropatía hipertensiva portal. Esta es una afección que repercute principalmente en las personas con una enfermedad hepática grave, la mayoría de las veces debido al consumo excesivo de alcohol.
- Esofagitis. La causa más frecuente de esta inflamación del esófago es la enfermedad por reflujo gastroesofágico.
- Vasos sanguíneos anormales. En ocasiones, los vasos sanguíneos anormales, las venas y las arterias pequeñas pueden producir un sangrado.
- Hernia de hiato. Las hernias de hiato de gran tamaño pueden estar vinculadas a erosiones en el estómago, lo que deriva en un sangrado.
- Tumores. Si bien esto no ocurre con frecuencia, el sangrado gastrointestinal puede ser producto de tumores cancerosos o no cancerosos ubicados en la parte superior del tracto digestivo.
Hemorragia digestiva baja.
Entre las causas, se incluyen las siguientes:
- Enfermedad diverticular. Esta afección produce el desarrollo de pequeñas bolsas abultadas en el tracto digestivo, lo que se conoce como diverticulosis. Cuando una o más de las bolsas se inflama o se infecta, el trastorno se llama diverticulitis.
- Enfermedad inflamatoria intestinal. Incluye la colitis ulcerativa, que causa que el tejido del colon y el recto se inflamen y llaguen. Existe otro tipo de enfermedad inflamatoria intestinal, la enfermedad de Crohn, en la que se inflaman e irritan tejidos que recubren el tracto digestivo.
- Proctitis. Inflamación del revestimiento del recto que puede causar sangrado rectal.
- Tumores. Los tumores no cancerosos o cancerosos del esófago, el estómago, el colon o el recto pueden debilitar el revestimiento del tracto digestivo y causar sangrado.
- Pólipos en el colon. Pequeñas acumulaciones de células que se forman en el revestimiento del colon y pueden causar sangrado. La mayoría de los pólipos son inofensivos, pero algunos podrían ser cancerosos o volverse cancerosos si no se los extirpa.
- Hemorroides. Son venas inflamadas del ano o de la parte inferior del recto, como las várices.
- Fisuras anales. Una fisura anal es un pequeño desgarro en el tejido delgado y húmedo que recubre el ano.
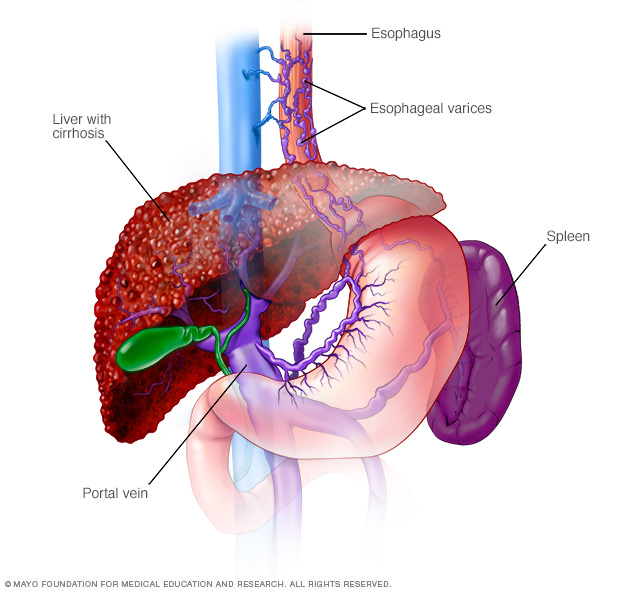
Las várices esofágicas son venas dilatadas en el esófago. A menudo, se deben a la obstrucción de la circulación sanguínea a través de la vena porta, que transporta la sangre desde el intestino, el páncreas y el bazo hasta el hígado.
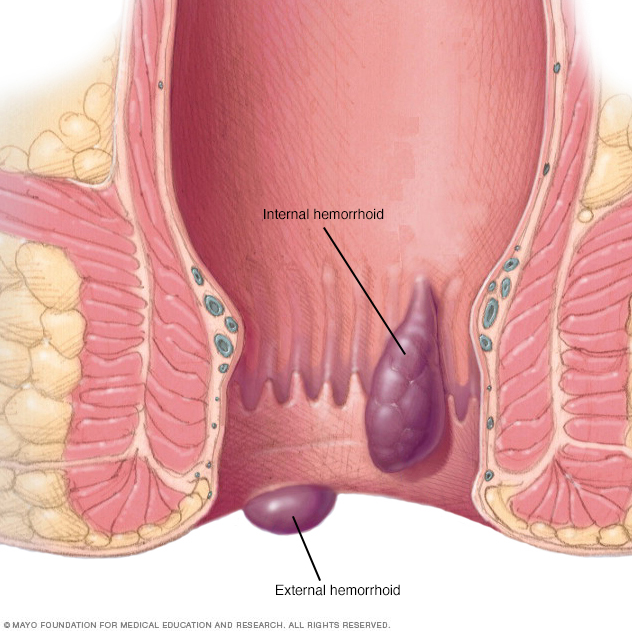
Las hemorroides son venas hinchadas en la parte inferior del recto. Las hemorroides que se encuentran dentro del recto suelen ser indoloras, pero tienden a sangrar. Las hemorroides que se encuentran fuera del recto pueden causar dolor.
Complicaciones
Un sangrado gastrointestinal puede causar lo siguiente:
- Anemia.
- Choque.
- Muerte.
Prevención
Para ayudar a prevenir una hemorragia gastrointestinal, haz lo siguiente:
- Limita el uso de medicamentos antiinflamatorios no esteroides.
- Limita tu consumo de alcohol.
- Si fumas, deja de hacerlo.
- Si tienes una enfermedad por reflujo gastroesofágico, sigue las instrucciones de tu equipo de atención médica para tratarla.
Diagnóstico
Para encontrar la causa del sangrado gastrointestinal, un profesional de la salud primero revisará tus antecedentes médicos, incluidos los antecedentes de hemorragias anteriores, y te realizará un examen físico. También se pueden indicar las siguientes pruebas:
- Análisis de sangre. Es posible que necesites un hemograma completo, una prueba para ver a qué velocidad se coagula la sangre, un recuento de plaquetas y pruebas de función hepática.
- Análisis de heces. Analizar las heces puede ayudar a determinar la causa del sangrado oculto.
- Lavado nasogástrico Se pasa una sonda a través de la nariz hasta el estómago para extraer el contenido del estómago. Esto podría ayudar a encontrar el origen del sangrado.
- Endoscopia superior. Una endoscopia superior es un procedimiento en el que se utiliza una cámara para visualizar el sistema digestivo superior. Esta cámara está unida a una sonda larga y delgada (endoscopio) y pasa por la garganta para examinar la parte superior del tracto gastrointestinal.
- Colonoscopia. Durante una colonoscopia, se introduce una sonda larga y flexible en el recto. Una pequeña cámara de video colocada en la punta de la sonda le permite al médico observar el interior de todo el intestino grueso y el recto.
- Cápsula endoscópica. Para este procedimiento, ingieres una cápsula del tamaño de una vitamina con una pequeña cámara en su interior. La cápsula viaja a través del tracto digestivo tomando miles de imágenes que se envían a una grabadora que usas en un cinturón alrededor de la cintura.
- Sigmoidoscopia flexible. Se coloca en el recto una sonda con luz y cámara para observarlo junto con la última parte del intestino grueso, llamada colon sigmoides.
- Enteroscopia asistida por globo. Con un endoscopio especializado, se inspeccionan las partes del intestino delgado que no se pueden alcanzar con otras pruebas que utilizan un endoscopio. A veces, es posible controlar o tratar el origen de un sangrado durante esta prueba.
- Angiografía. Se inyecta un tinte de contraste en una arteria y se toma una serie de radiografías para buscar y tratar los vasos sanguíneos que sangran u otros problemas.
- Estudios por imágenes. Además, para encontrar el origen de un sangrado, se pueden realizar otros estudios por imágenes, como una tomografía computarizada de abdomen.
Si tu sangrado gastrointestinal es grave y no se puede encontrar el origen mediante pruebas no invasivas, es posible que necesites una cirugía para que los médicos puedan examinar todo el intestino delgado. Por suerte, es poco frecuente que esto ocurra.

Una endoscopia superior consiste en pasar una sonda larga y flexible, denominada endoscopio, a través de la garganta hasta el esófago. Una cámara pequeña en el extremo del endoscopio le permite a un especialista médico examinar el esófago, el estómago y el comienzo del intestino delgado, llamado duodeno.
Tratamiento
El sangrado gastrointestinal muchas veces se detiene solo. Si eso no sucede, el tratamiento depende del lugar de donde provenga la hemorragia. En muchos casos, el sangrado se puede tratar con medicamentos o con un procedimiento durante una prueba. Por ejemplo, a veces se puede tratar una úlcera péptica hemorrágica durante una endoscopia superior o extirpar pólipos durante una colonoscopia.
Si tienes un sangrado gastrointestinal superior, te administrarán un medicamento por vía intravenosa (conocido como inhibidor de la bomba de protones) para suprimir la producción de ácido estomacal. Una vez que se identifica el origen del sangrado, el médico determinará si debes seguir tomando un inhibidor de la bomba de protones.
Según la cantidad de sangre perdida y si continúas sangrando, es posible que necesites líquidos a través de una aguja (por vía intravenosa) y, posiblemente, transfusiones de sangre. Si tomas medicamentos anticoagulantes, como aspirina o medicamentos antiinflamatorios no esteroides, es posible que debas detener su administración.
Preparación antes de la cita
Si el sangrado no es grave, puedes comenzar haciendo una consulta con tu médico o un profesional de la salud general. Ellos podrían remitirte de inmediato a un especialista en trastornos gastrointestinales, llamado gastroenterólogo.
A continuación, encontrarás información que te ayudará a prepararte para la cita.
Lo que puedes hacer
En el momento de programar la cita médica, consulta si debes hacer algo con anticipación; por ejemplo, hacer ayuno antes de una prueba en particular. Prepara una lista de lo siguiente:
- Tus síntomas, incluidos los que no parecen estar relacionados con el motivo de tu cita, y la fecha aproximada en que comenzaron.
- Todos los medicamentos, las vitaminas u otros suplementos que tomes, incluidas las dosis.
- Los antecedentes de la enfermedad digestiva que te diagnosticaron, por ejemplo, enfermedad por reflujo gastroesofágico, úlceras pépticas o enfermedad intestinal inflamatoria.
- Preguntas para hacer durante la cita médica.
Si es posible, pídele a un familiar o a un amigo que te acompañe para que te ayude a recordar la información que recibas.
Estas son algunas de las preguntas básicas que puedes hacer sobre el sangrado gastrointestinal:
- No veo sangre. ¿Por qué sospecha que tengo sangrado gastrointestinal?
- ¿Cuál puede ser la causa de mis síntomas?
- Además de la causa más probable, ¿cuáles son otras causas posibles de mis síntomas?
- ¿Qué pruebas debo hacerme?
- ¿Esta afección suele ser temporal o crónica?
- ¿Cuál es el mejor plan de acción?
- ¿Cuáles son las alternativas al enfoque principal que sugiere?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlarlas mientras se trata el sangrado?
- ¿Debo respetar alguna restricción específica?
- ¿Debería consultar con un especialista?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar de tu médico
Posiblemente, te harán algunas preguntas, por ejemplo:
- ¿Han sido constantes los síntomas? O bien, ¿aparecen y desaparecen?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
- ¿Tomas medicamentos antiinflamatorios sin esteroides, ya sea de venta libre o con receta médica, o tomas aspirina?
- ¿Bebes alcohol?
Last Updated Oct 13, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use