Tromboflebitis
Descripción general
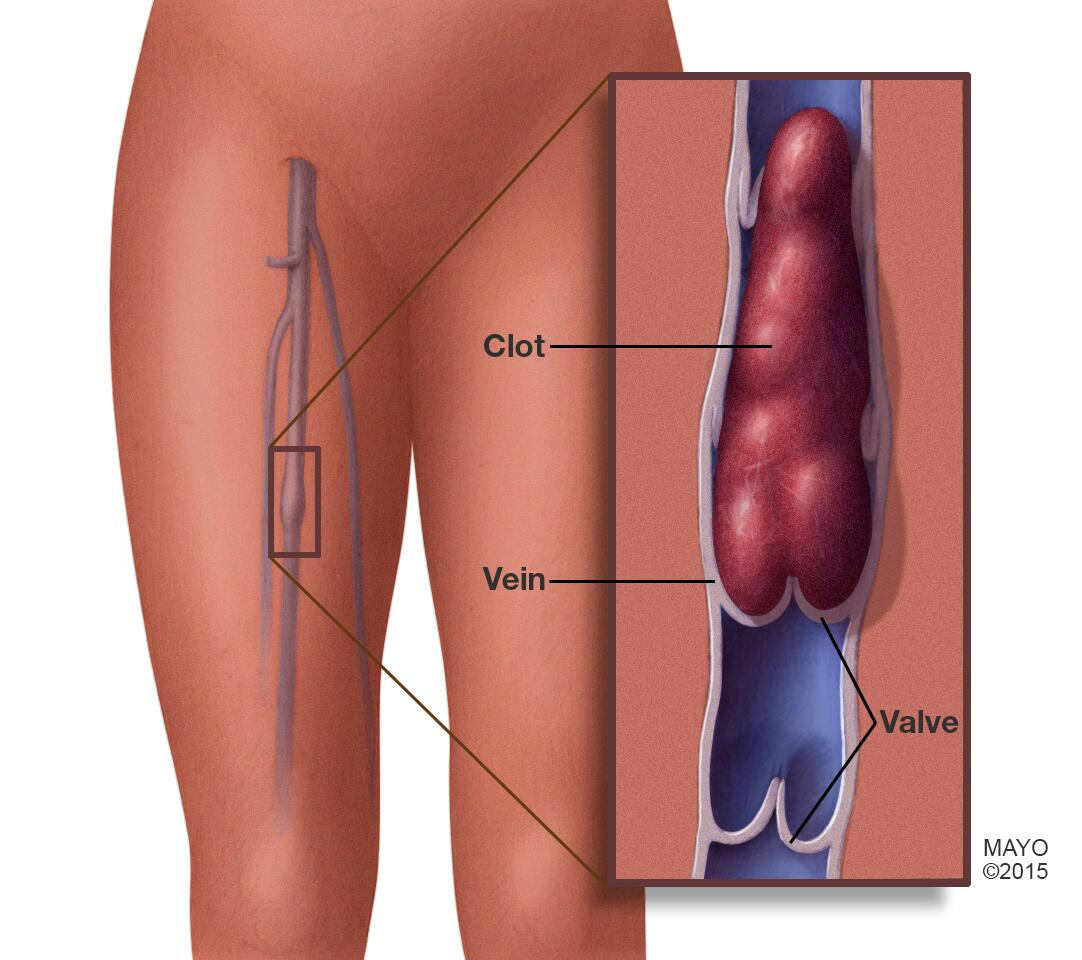
La tromboflebitis es un proceso inflamatorio que hace que se forme un coágulo de sangre que bloquea una o más venas, por lo general en las piernas. La vena afectada puede estar cerca de la superficie de la piel (tromboflebitis superficial) o muy adentro de un músculo (trombosis venosa profunda).
Entre las causas de la tromboflebitis se incluyen un traumatismo, una cirugía o la inactividad prolongada.
La trombosis venosa profunda aumenta el riesgo de tener problemas de salud graves. Por lo general, se trata con medicamentos anticoagulantes. En ocasiones, la tromboflebitis superficial también se trata con medicamentos anticoagulantes.
Síntomas
Entre los signos y síntomas de la tromboflebitis superficial, se incluyen los siguientes:
- Calor, sensibilidad y dolor en la zona afectada
- Enrojecimiento e hinchazón
Entre los signos y síntomas de la trombosis venosa profunda, se incluyen los siguientes:
- Dolor
- Hinchazón
Cuando se afecta una vena cercana a la superficie de la piel, se puede observar un cordón rojo y duro que es sensible al tacto y se encuentra justo debajo de la superficie de la piel. Cuando se afecta una vena profunda en la pierna, es posible que la pierna se hinche y se vuelva sensible y dolorosa.
Cuándo consultar al médico
Consulta con tu médico de inmediato si detectas una vena roja, hinchada o adolorida, en especial, si tienes uno o más factores de riesgo de tromboflebitis.
Llama al 911 o al número local de emergencias en los siguientes casos:
- La hinchazón y el dolor de la vena son severos
- También tienes falta de aire o dolor en el pecho, estás tosiendo sangre o tiene otros síntomas que pueden indicar un coágulo de sangre que viaja a los pulmones (embolia pulmonar)
Pídele a alguien que te lleve al médico o a la sala de emergencias, si es posible. Puede que tengas dificultad para conducir, y resulta útil tener a alguien contigo para que te ayude a recordar la información que recibas.
Causas
La causa de la tromboflebitis es un coágulo sanguíneo, que puede formarse en la sangre como resultado de:
- Una lesión en una vena
- Un trastorno de coagulación heredado
- Permanecer inmóvil durante mucho tiempo, como durante una lesión o una hospitalización
Factores de riesgo
El riesgo de padecer tromboflebitis podría aumentar si se da lo siguiente:
- Estás inactivo por un período prolongado, ya sea porque estás encamado o porque viajas en auto o avión por un largo período
- Tienes várices, una causa frecuente de la tromboflebitis superficial
- Tienes un marcapasos o un tubo delgado flexible (catéter) en una vena central para el tratamiento de una enfermedad, lo que podría irritar la pared del vaso sanguíneo y disminuir el flujo sanguíneo
- Estás embarazada o acabas de parir
- Tomas píldoras anticonceptivas o recibes terapia de reemplazo hormonal, por lo que es más probable que se formen coágulos en la sangre
- Tienes antecedentes familiares de algún trastorno de coagulación o una tendencia a que se formen coágulos más fácilmente
- Tuviste episodios previos de tromboflebitis
- Tuviste un accidente cerebrovascular
- Tienes más de 60 años
- Tienes sobrepeso u obesidad
- Tienes cáncer
- Tienes el hábito de fumar
Si tienes uno o más factores de riesgo, habla con tu médico sobre las estrategias de prevención antes de tomar vuelos o realizar viajes en la carretera que sean de larga duración, o bien, si planeas realizarte una cirugía electiva cuya recuperación requiera que no te muevas demasiado.
Complicaciones
Las complicaciones de la tromboflebitis superficial son poco frecuentes. Sin embargo, si desarrollas una trombosis venosa profunda, el riesgo de sufrir complicaciones graves aumenta. Las complicaciones podrían incluir lo siguiente:
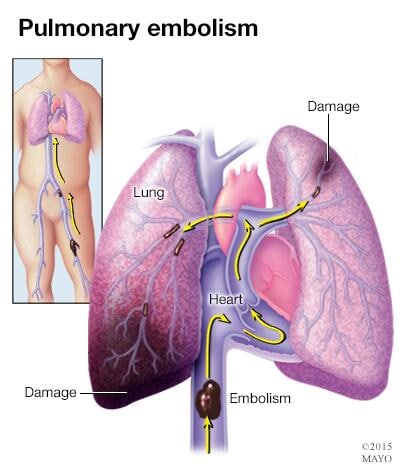
- Coágulos en los pulmones (embolia pulmonar). Si parte de un coágulo de una vena profunda se desaloja, puede dirigirse a los pulmones, bloquear una arteria (embolia) y puede poner en riesgo la vida.
- Dolor e hinchazón duraderos en las piernas (síndrome posflebítico). Esta afección, a la que también se la conoce como síndrome postrombótico, puede manifestarse meses e incluso años después de sufrir una trombosis venosa profunda. El dolor puede ser incapacitante.
Prevención
Estar sentado durante un viaje largo en avión o automóvil puede hacer que se hinchen los tobillos y las pantorrillas, lo que aumenta el riesgo de tromboflebitis. Para ayudar a prevenir los coágulos:
- Sal a caminar. Si estás viajando en avión, tren o autobús, camina por el pasillo aproximadamente una vez cada hora. Si viajas en automóvil, haz paradas aproximadamente cada hora para que puedas moverte.
- Mueve las piernas con regularidad. Flexiona los tobillos o presiona cuidadosamente los pies contra el piso o el reposapiés frente a ti, al menos 10 veces por hora.
- Bebe abundante agua u otros líquidos sin alcohol para evitar la deshidratación.
Diagnóstico
Para diagnosticar la tromboflebitis, el médico te preguntará dónde sientes molestias y buscará las venas afectadas cerca de la superficie de la piel. Para determinar si tienes tromboflebitis superficial o trombosis venosa profunda, el médico podría elegir una de estas pruebas:
-
Ecografía. Un dispositivo en forma de varita (transductor) que se mueve sobre el área afectada de la pierna envía ondas sonoras a la pierna. A medida que las ondas sonoras atraviesan el tejido de la pierna y rebotan, una computadora transforma las ondas en una imagen móvil en una pantalla de video.
Esta prueba puede confirmar el diagnóstico y distinguir entre la trombosis venosa profunda y la superficial.
-
Análisis de sangre. Casi todas las personas con un coágulo sanguíneo tienen un nivel elevado en sangre de una sustancia que disuelve los coágulos y que se produce naturalmente llamada dímero D. Pero los niveles de dímeros D pueden ser elevados con otras afecciones. Así que una análisis de dímero D no es concluyente, pero puede indicar la necesidad de más pruebas.
También es útil para descartar la trombosis venosa profunda e identificar quién tiene riesgo de presentar tromboflebitis recurrente.
Tratamiento
Para la tromboflebitis superficial, tu médico podría recomendarte aplicar calor a la zona dolorosa, elevar la pierna comprometida, usar un antiinflamatorio no esteroide de venta libre y posiblemente el uso de medias de compresión. La afección suele mejorar por sí sola.
Tu médico también podría recomendar estos tratamientos para ambos tipos de tromboflebitis:
- Medicamentos anticoagulantes. Si tienes trombosis venosa profunda, una inyección de un medicamento anticoagulante, como heparina de bajo peso molecular, fondaparinux (Arixtra) o apixaban (Eliquis), puede ayudar a evitar que los coágulos se agranden. Después del primer tratamiento, es probable que se te indique que tomes warfarina (Jantoven) o rivaroxaban (Xarelto) durante varios meses para seguir impidiendo el crecimiento del coágulo. Los anticoagulantes pueden causar sangrado excesivo. Sigue siempre atentamente las instrucciones de tu médico.
- Medicamentos anticoagulantes. El tratamiento con un fármaco que disuelve el coágulo se denomina trombólisis. El medicamento alteplasa (Activase) se usa para disolver los coágulos sanguíneos en personas con una trombosis venosa profunda extensa, incluso aquellas que tienen un coágulo sanguíneo en los pulmones (embolia pulmonar).
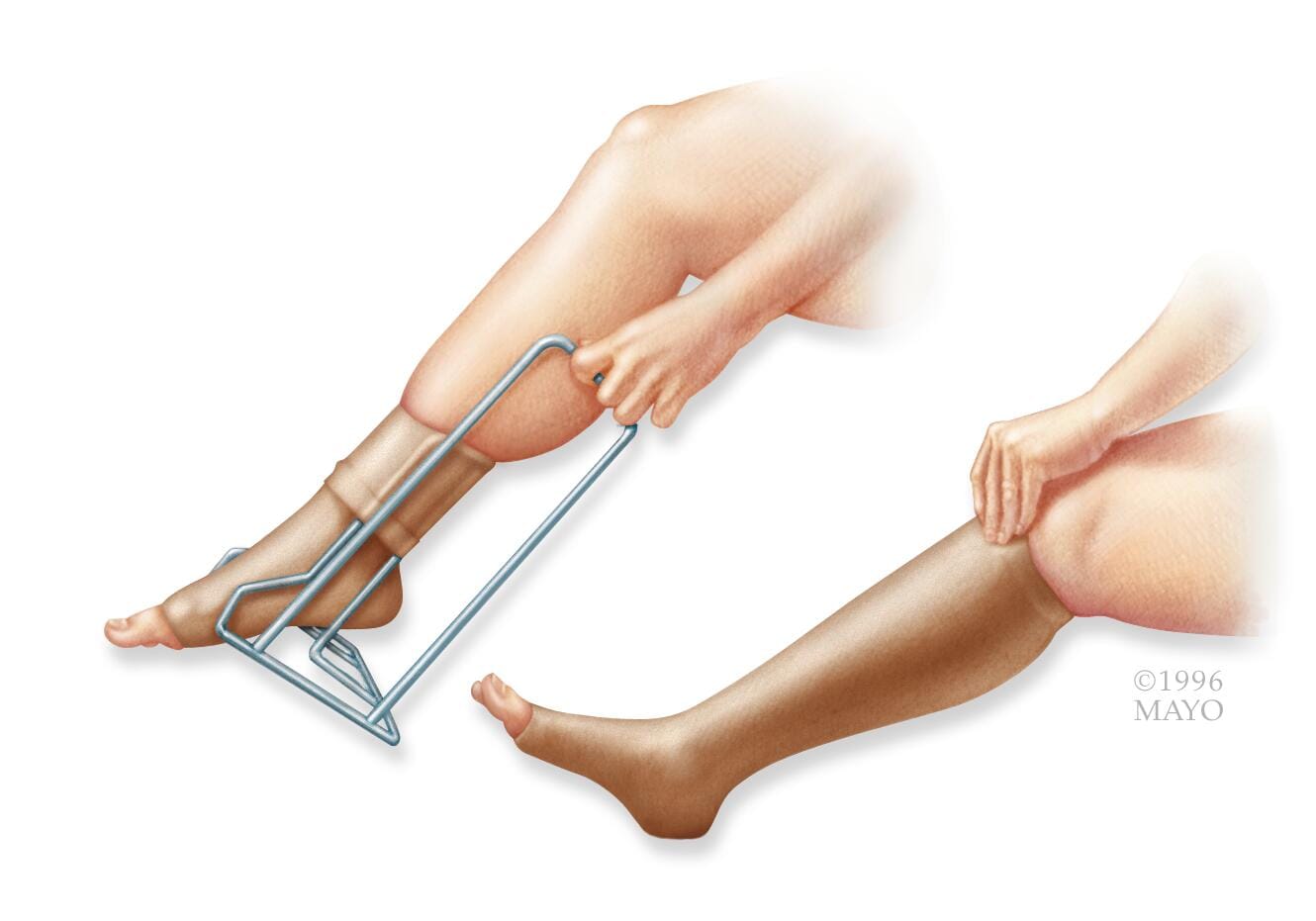
- Medias de compresión. Las medias de compresión cuyo nivel de presión se asemeja al de las de venta con receta médica ayudan a prevenir la hinchazón y a reducir las probabilidades de complicaciones por la trombosis venosa profunda.
- Filtro de vena cava. Si no puedes tomar anticoagulantes, pueden insertarte un filtro en la vena principal del abdomen (vena cava) para evitar que los coágulos que se rompan en las venas de las piernas se alojen en los pulmones. Generalmente, el filtro se retira cuando ya no es necesario.
- Extirpación de várices. Un cirujano puede eliminar las várices que causan dolor o tromboflebitis recurrente. El procedimiento implica extirpar una vena larga a través de pequeñas incisiones. La extirpación de la vena no afecta el flujo de sangre, ya que las venas más profundas de las piernas se encargan del aumento en el volumen de sangre.
Autocuidados
Además del tratamiento médico, las medidas de cuidado personal pueden ayudar a mejorar la tromboflebitis.
Si tienes tromboflebitis superficial:
- Usa un paño tibio para aplicar calor en la zona en cuestión varias veces al día
- Mantén la pierna elevada al sentarte o acostarte
- Usa un medicamento antiinflamatorio no esteroide, como ibuprofeno (Advil, Motrin IB u otros) o naproxeno sódico (Aleve u otros), si te lo recomienda el médico
Informa al médico si estás tomando otro anticoagulante, como la aspirina.
Si tienes trombosis venosa profunda:
- Toma medicamentos anticoagulantes recetados según las indicaciones para prevenir complicaciones
- Mantén la pierna elevada al sentarte o acostarte si está hinchada
- Usa medias de compresión cuyo nivel de presión se asemeja al de las de venta con receta médica según las indicaciones
Preparación para la consulta
Si tienes tiempo antes de tu cita, la información que incluimos a continuación te ayudará a prepararte.
Qué puedes hacer
Prepara una lista de lo siguiente:
- Tus síntomas, incluso aquellos que parezcan no estar relacionados con el motivo de la cita
- Información personal importante, como los antecedentes familiares de trastornos de la coagulación de la sangre o si pasaste mucho tiempo inactivo recientemente, por ejemplo, si viajaste en coche o en avión
- Todos los medicamentos, vitaminas u otros suplementos que tomes
- Preguntas para hacerle al médico
Algunas de las preguntas básicas que puedes hacerle al médico sobre la tromboflebitis son las siguientes:
- ¿Qué puede estar causando esta afección?
- ¿Cuáles son otras causas posibles?
- ¿Qué pruebas necesito hacerme?
- ¿Cuáles son los tratamientos que están disponibles y cuál me recomienda?
- Tengo otras afecciones médicas. ¿Cómo puedo controlarlas de manera conjunta?
- ¿Debo seguir restricciones relacionadas con la alimentación o la actividad?
- ¿Hay folletos u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
Qué esperar del médico
Es probable que el médico te haga preguntas como las siguientes:
- ¿Cuándo comenzaron los síntomas?
- ¿Tienes síntomas todo el tiempo, o aparecen y desaparecen?
- ¿Cuál es la gravedad de los síntomas?
- ¿Has tenido alguna lesión o te has sometido a una cirugía en los últimos tres meses?
- ¿Existe algo que, al parecer, mejore o empeore los síntomas?
Last Updated Dec 29, 2021
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use