Biopsia de próstata
Perspectiva general
Una biopsia de próstata es un procedimiento para extraer muestras de tejido sospechoso de la próstata. La próstata es una glándula pequeña con forma de nuez que tienen los hombres y que produce un líquido que nutre y transporta el esperma.
Durante la biopsia de próstata, se utiliza una aguja para recolectar varias muestras de tejido de la próstata. El procedimiento lo realiza un médico especializado en el sistema urinario y los órganos sexuales masculinos (urólogo).
El urólogo puede recomendarte una biopsia de próstata si los resultados de las pruebas iniciales, como el análisis de sangre para medir el nivel de antígeno prostático específico o el tacto rectal, sugieren que podrías tener cáncer de próstata. Las muestras de tejido de la biopsia de próstata se examinan con un microscopio para detectar anomalías celulares que sean un signo de cáncer de próstata. Si el cáncer está presente, se evalúa para determinar con qué rapidez puede avanzar y cuáles son las mejores opciones de tratamiento para ti.
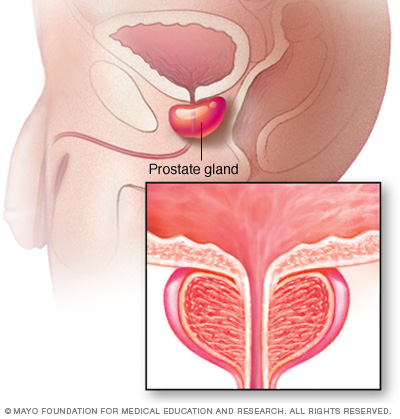
La glándula prostática está ubicada justo debajo de la vejiga y rodea la parte superior del conducto que drena orina de la vejiga (uretra). La función principal de la próstata es producir el líquido que nutre y transporta esperma (líquido seminal).
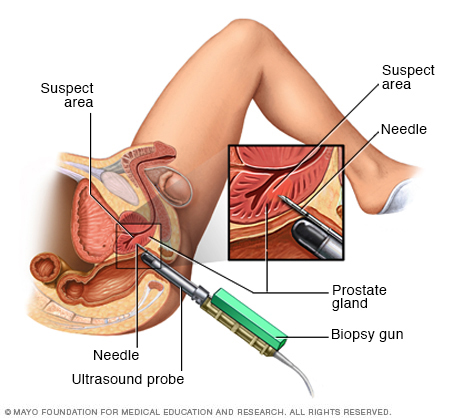
Durante una biopsia transrectal, una pistola para biopsia proyecta rápidamente una aguja fina en áreas sospechosas de la próstata, y se extraen pequeñas secciones de tejido para analizarlas.
Por qué se debe hacer
Se realiza una biopsia de próstata para detectar cáncer de próstata.
El médico podría recomendarte una biopsia de próstata si:
- Un análisis del antígeno prostático específico muestra niveles más elevados de lo normal para tu edad
- El médico encuentra bultos u otras anormalidades durante el tacto rectal
- Te has hecho una biopsia anterior cuyos resultados eran normales, pero aún tienes niveles elevados de antígeno prostático específico
- Una biopsia anterior reveló células de tejido prostático que eran anormales, pero no cancerosas
Riesgos
Los riesgos asociados a la biopsia de próstata comprenden:
- Sangrado en el sitio de la biopsia. El sangrado rectal es frecuente después de una biopsia de próstata.
- Sangre en el semen. Frecuentemente se observa una coloración roja o marrón rojiza en el semen después de una biopsia de próstata. Esto indica la presencia de sangre y no debe preocuparte. La sangre en el semen puede persistir durante unas semanas después de la biopsia.
- Sangre en la orina. Por lo general, el sangrado es menor.
- Dificultad para orinar. A veces, la biopsia de próstata puede hacer que tengas dificultad para orinar después del procedimiento. En raras ocasiones, deberá insertarse una sonda urinaria temporal.
- Infección. En raras ocasiones, la biopsia de próstata puede ser causa de infección de las vías urinarias o la próstata, que requiere tratamiento con antibióticos.
Cómo prepararte
Para prepararte para la biopsia de próstata, el urólogo te pedirá:
- Una muestra de orina para determinar si tienes infección urinaria. Si tienes infección de las vías urinarias, es probable que la biopsia de próstata se posponga mientras tomas los antibióticos para eliminar la infección.
- Que suspendas la toma de medicamentos que aumenten el riesgo de sangrado, como la warfarina (Jantoven), la aspirina, el ibuprofeno (Advil, Motrin IB y otros), y ciertos suplementos de hierbas, durante varios días antes del procedimiento.
- Que te hagas un enema de limpieza en tu hogar antes de la cita para la biopsia.
- Que tomes antibióticos antes de la biopsia de próstata para ayudar a prevenir infecciones por el procedimiento.
Lo que puedes esperar
Tipos de procedimientos de biopsia de próstata
Las muestras de biopsia de próstata pueden recolectarse de distintas maneras. La biopsia de próstata puede implicar:
- Pasar la aguja a través de la pared del recto (biopsia transrectal). Esta es la forma más frecuente de realizar una biopsia de próstata.
- Insertar la aguja a través del área de piel entre el ano y el escroto (biopsia transperineal). Se hace un pequeño corte en el área de piel (perineo) entre el ano y el escroto. La aguja para la biopsia se inserta a través del corte hacia dentro de la próstata para extraer muestras de tejido. Para guiar este procedimiento, generalmente se utiliza la exploración por imágenes por resonancia magnética o tomografía computarizada.
Qué esperar durante la biopsia de próstata transrectal
Te pedirán que te recuestes de costado, con las rodillas cerca del pecho. Es posible que te pidan que te recuestes boca abajo. Después de limpiar el área y aplicar el gel, el médico insertará suavemente una sonda ecográfica delgada en el recto.
La ultrasonografía transrectal usa ondas de sonido para crear imágenes de la próstata. El médico utilizará las imágenes para identificar el área que debe insensibilizarse con una inyección para reducir las molestias asociadas a la biopsia. Las imágenes de la ecografía también se utilizan para guiar la aguja de la biopsia de próstata hacia el lugar correcto.
Una vez que el área está insensibilizada y que el dispositivo para la biopsia está colocado, el médico obtendrá secciones delgadas y cilíndricas del tejido con una aguja accionada por resorte. En general, el procedimiento causa una sensación de molestia breve cada vez que la aguja accionada por resorte toma una muestra.
El médico puede focalizarse en un área sospechosa para tomar muestras para la biopsia o puede tomar muestras de distintas partes de la próstata. Generalmente, se toman entre 10 y 12 muestras de tejido. El procedimiento completo suele tardar unos 20 minutos.
Después del procedimiento
El médico te recomendará que solo hagas actividades ligeras durante 24 a 48 horas después de la biopsia prostática.
Es posible que el médico te recomiende tomar un antibiótico durante unos días. También podrías:
- Sentir un dolor leve y tener un pequeño sangrado por el recto.
- Tener sangre en la orina o en las heces durante algunos días.
- Notar en tu semen un color rojo o rojizo que es causado por una pequeña cantidad de sangre. Esto puede durar unos días.
Comunícate con el médico si tienes:
- Fiebre
- Dificultad para orinar
- Sangrado prolongado o intenso
- Dolor que aumenta
Resultados
Un médico especializado en el diagnóstico del cáncer y otras anomalías en los tejidos (patólogo) evaluará las muestras de la biopsia de próstata. El patólogo puede decirte si el tejido extraído es canceroso y, si el cáncer está presente, evaluar si es muy agresivo o no. El médico te explicará los hallazgos del patólogo.
Tu informe de patología puede comprender lo siguiente:
- Una descripción de la muestra de biopsia. Esta sección del informe, a veces denominada "descripción macroscópica", puede evaluar el color y la consistencia del tejido prostático.
- Una descripción de las células. Tu informe patológico describirá cómo se ven las células al microscopio. Las células del cáncer de próstata también reciben el nombre de "adenocarcinoma". A veces el patólogo encuentra células que parecen anormales, pero no son cancerosas. Los términos que se utilizan para describir estos trastornos no cancerosos son "neoplasia intraepitelial prostática" y "pequeña proliferación acinar atípica".
- Clasificación del cáncer. Si el patólogo detecta cáncer, lo clasifica con una escala llamada "puntuación de Gleason". La puntuación de Gleason combina dos números y puede variar de 2 (cáncer no agresivo) a 10 (cáncer muy agresivo), aunque la parte inferior del rango no se utiliza con tanta frecuencia. La mayoría de las puntuaciones de Gleason utilizadas para evaluar las muestras de biopsia de próstata varían de 6 a 10. Un puntaje de 6 indica un cáncer de próstata de grado bajo. Un puntaje de 7 indica un cáncer de próstata de grado medio. Las puntuaciones de 8 a 10 indican cánceres de grado alto.
- El diagnóstico del patólogo. Esta sección del informe de patología menciona el diagnóstico del patólogo. Además, puede tener comentarios, por ejemplo, si se recomiendan otros análisis.
Last Updated Apr 27, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use