Angina de pecho
Perspectiva general
La angina de pecho es un tipo de dolor de pecho causado por la reducción del flujo sanguíneo al corazón. La angina de pecho es un síntoma de la enfermedad de las arterias coronarias.
La angina de pecho también se llama “angina pectoris”.
El dolor de la angina de pecho a menudo se describe como un dolor constrictivo, presión, pesadez, opresión o dolor en el pecho. Puedes sentir como si tuvieras un gran peso apoyado en el pecho. Es posible que la angina de pecho sea un dolor nuevo que un proveedor de atención médica deba controlar o un dolor recurrente que desaparece con el tratamiento.
Aunque la angina de pecho es bastante común, igualmente puede ser difícil de distinguir de otros tipos de dolor de pecho, como las molestias causadas por la indigestión. Si sientes dolor de pecho sin causa aparente, busca atención médica de inmediato.
Tipos
Existen diferentes tipos de angina de pecho. El tipo depende de la causa y de si el reposo o el medicamento alivian los síntomas.
-
Angina de pecho estable. La angina de pecho estable es el tipo más común de angina de pecho. Por lo general, ocurre durante la actividad (esfuerzo) y desaparece con descanso o medicamentos para la angina de pecho. Por ejemplo, es posible que el dolor que aparece cuando subes una pendiente a pie o al caminar cuando hace frío sea angina de pecho.
El dolor de angina de pecho estable es predecible y suele ser similar a los episodios previos de dolor de pecho. El dolor de pecho suele durar poco tiempo, quizá cinco minutos o menos.
- Angina de pecho inestable (una emergencia médica). La angina de pecho inestable es poco predecible y se produce en reposo. O bien, el dolor por la angina de pecho empeora y se produce con menos esfuerzo físico. Suele ser grave y dura más tiempo que la angina de pecho estable, tal vez 20 minutos o más. El dolor no desaparece con descanso ni con los medicamentos habituales para la angina de pecho. Si el flujo sanguíneo no mejora, el corazón se queda sin oxígeno y se produce un ataque cardíaco. La angina de pecho inestable es peligrosa y requiere tratamiento de urgencia.
- Angina de pecho variante (angina de pecho de Prinzmetal). La angina de pecho variante, también llamada angina de pecho de Prinzmetal, no se produce debido a una enfermedad de las arterias coronarias. Su causa es un espasmo en las arterias del corazón que reduce temporalmente el flujo sanguíneo. El principal síntoma de la angina de pecho variante es un dolor de pecho intenso. Suele producirse de forma cíclica, normalmente en reposo y a la noche. Es posible que el dolor se alivie con medicamentos para la angina de pecho.
- Angina de pecho refractaria. Los episodios de angina de pecho son frecuentes a pesar de una combinación de medicamentos y cambios en el estilo de vida.
Síntomas
Los síntomas de la angina de pecho incluyen dolor y molestia en el pecho. El dolor o la molestia en el pecho pueden causar las siguientes sensaciones:
- Ardor
- Inflamación
- Presión
- Dolor opresivo
Es posible que también sientas dolor en los brazos, el cuello, la mandíbula, los hombros o la espalda.
Otros síntomas de la angina de pecho incluyen los siguientes:
- Mareos
- Fatiga
- Náuseas
- Falta de aire
- Sudoración
La gravedad, la duración y el tipo de angina de pecho pueden variar. Los síntomas nuevos o diferentes pueden indicar una forma más peligrosa de angina de pecho (angina de pecho inestable) o un ataque cardíaco.
El proveedor de atención médica debe evaluar de inmediato los síntomas nuevos o aquellos que empeoraron para poder determinar si tienes angina de pecho estable o inestable.
Angina de pecho en mujeres
Los síntomas de la angina de pecho en las mujeres pueden ser diferentes de los síntomas clásicos de la angina de pecho. Estas diferencias pueden hacer que se retrase la búsqueda del tratamiento. Por ejemplo, el dolor en el pecho es un síntoma común en las mujeres con angina de pecho, pero posiblemente no sea el único síntoma ni el síntoma predominante. Las mujeres también pueden tener síntomas como los siguientes:
- Molestia en el cuello, la mandíbula, los dientes o la espalda
- Náuseas
- Falta de aire
- Dolor punzante en lugar de presión en el pecho
- Dolor de estómago (abdominal)
Cuándo consultar al médico
Si el dolor de pecho dura más de unos minutos y no desaparece cuando descansas o cuando tomas los medicamentos para la angina de pecho, esto podría indicar que estás teniendo un ataque cardíaco. Llama al 911 o a la atención médica de emergencia. Solo conduce hasta el hospital si no dispones de otro medio de transporte.
Si la molestia en el pecho es un síntoma nuevo para ti, es importante que consultes con el proveedor de atención médica para determinar la causa y recibir el tratamiento adecuado. Si te han diagnosticado angina de pecho estable y esta empeora o cambia, busca asistencia médica de inmediato.
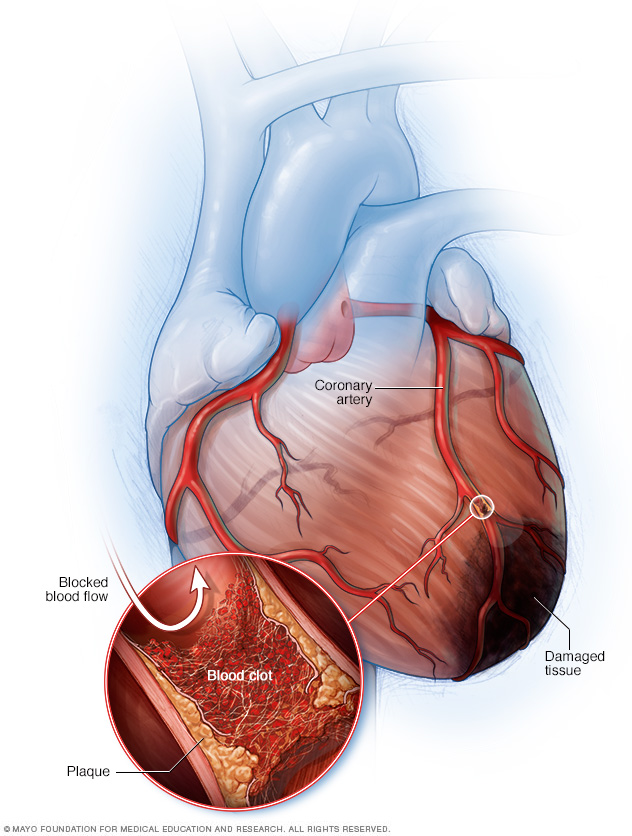
El ataque cardíaco ocurre cuando se obstruye una arteria que lleva sangre y oxígeno al corazón. Los depósitos de grasa se acumulan con el tiempo, lo que forma placas en las arterias del corazón. Si una placa se deteriora, puede formarse un coágulo de sangre y bloquear las arterias, lo que provoca un ataque cardíaco. Durante un ataque cardíaco, el tejido del músculo del corazón muere por la falta de flujo sanguíneo a través de las arterias del corazón.
Causas
La reducción del flujo sanguíneo al músculo cardíaco provoca angina de pecho. La sangre contiene oxígeno que el músculo cardíaco necesita para sobrevivir. Cuando el músculo cardíaco no recibe suficiente oxígeno, se produce una afección llamada isquemia.
La causa más frecuente de la reducción del flujo sanguíneo al músculo cardíaco es la enfermedad de las arterias coronarias. Las arterias del corazón (coronarias) pueden estrecharse por depósitos de grasa llamados o "placas". Esto se conoce como "ateroesclerosis".
Si las placas de un vaso sanguíneo se rompen o se forma un coágulo de sangre, estos pueden bloquear o reducir rápidamente el flujo que pasa por una arteria estrecha y disminuir en gran medida y de forma repentina el flujo de sangre que llega al músculo cardíaco.
Durante períodos de baja demanda de oxígeno, como al descansar, el músculo cardíaco puede seguir funcionando con esta cantidad reducida de flujo sanguíneo sin desencadenar los síntomas de la angina de pecho. Sin embargo, cuando se aumenta la demanda de oxígeno, como al hacer ejercicio, puede producirse una angina de pecho.
Factores de riesgo
Es posible que los siguientes factores incrementen el riesgo de tener angina de pecho:
- Edad avanzada. La angina de pecho es más frecuente en adultos de más de 60 años.
- Antecedentes familiares de enfermedades cardíacas. Informa al proveedor de atención médica si tu madre, tu padre o tus hermanos tienen o han tenido enfermedades cardíacas o han sufrido un ataque cardíaco.
- Consumo de tabaco. Fumar, consumir tabaco de mascar y la exposición prolongada al humo de segunda mano pueden dañar el recubrimiento de las arterias, y esto permite que se acumulen depósitos de colesterol que bloquean el flujo sanguíneo.
- Diabetes. La diabetes aumenta el riesgo de tener enfermedad de las arterias coronarias, una afección que acelera la ateroesclerosis y aumenta los niveles de colesterol y, así, provoca angina de pecho y ataques cardíacos.
- Presión arterial alta. Con el tiempo, la presión arterial alta daña las arterias, ya que hace que se endurezcan más rápido.
- Niveles elevados de colesterol o triglicéridos. Un nivel demasiado elevado de colesterol malo (lipoproteína de baja densidad) en la sangre puede hacer que las arterias se estrechen. Un nivel alto de la lipoproteína de baja densidad aumenta el riesgo de tener angina de pecho y ataques cardíacos. Un nivel alto de triglicéridos en la sangre tampoco es saludable.
- Otras afecciones médicas. La enfermedad renal crónica, la enfermedad arterial periférica, el síndrome metabólico o los antecedentes de accidente cerebrovascular aumentan el riesgo de tener angina de pecho.
- Falta de ejercicio. Un estilo de vida inactivo contribuye a tener un nivel alto de colesterol, presión arterial alta, diabetes tipo 2 y obesidad. Habla con el proveedor de atención médica sobre el tipo y la cantidad de ejercicio que son más adecuados para ti.
- Obesidad. La obesidad es un factor de riesgo de enfermedades cardíacas y puede provocar angina de pecho. Tener sobrepeso hace que el corazón se esfuerce más para suministrar sangre al cuerpo.
- Estrés emocional. Demasiado estrés e ira pueden aumentar la presión arterial. Los aumentos repentinos de hormonas que se segregan durante episodios de estrés pueden obstruir las arterias y empeorar la angina de pecho.
- Medicamentos. Los medicamentos que tensan los vasos sanguíneos (como algunos fármacos para la migraña) pueden desencadenar la angina de Prinzmetal.
- Abuso de drogas ilícitas. La cocaína y otros estimulantes pueden provocar espasmos de los vasos sanguíneos y desencadenar la angina de pecho.
- Bajas temperaturas. La exposición a temperaturas frías puede desencadenar la angina Prinzmetal.
Complicaciones
El dolor en el pecho que se produce con la angina de pecho puede hacer que algunas actividades, como caminar, sean incómodas. Sin embargo, la complicación más peligrosa es un ataque cardíaco.
Los signos y síntomas de un ataque cardíaco incluyen los siguientes:
- Presión, inflamación o dolor opresivo en el centro del pecho que dura más de unos pocos minutos
- Dolor que se extiende más allá del pecho y llega al hombro, el brazo, la espalda, o incluso a los dientes y la mandíbula
- Desmayos
- Sensación latente de fatalidad
- Episodios crecientes de dolor en el pecho
- Náuseas y vómitos
- Dolor recurrente en la parte superior derecha del abdomen
- Falta de aire
- Sudoración
Si tienes alguno de estos síntomas, busca atención médica de emergencia de inmediato.
Prevención
Puedes ayudar a prevenir la angina de pecho si haces los mismos cambios en el estilo de vida que se indican para su tratamiento. Estos incluyen los siguientes:
- No fumar.
- Seguir una dieta saludable.
- Evitar o limitar el consumo de alcohol.
- Hacer ejercicio de forma regular.
- Mantener un peso saludable.
- Controlar otras afecciones médicas relacionadas con enfermedades cardíacas.
- Reducir el estrés.
- Recibir las vacunas recomendadas para evitar complicaciones cardíacas.
Diagnóstico
Para diagnosticar angina de pecho, el proveedor de atención médica hará una exploración física y te preguntará sobre los síntomas. También te preguntará si tienes factores de riesgo, como antecedentes familiares de enfermedades cardíacas.
Entre las pruebas que se usan para diagnosticar y confirmar la angina de pecho se incluyen las siguientes:
- Electrocardiograma. Esta prueba rápida e indolora mide la actividad eléctrica del corazón. Se colocan parches adhesivos (electrodos) en el pecho y, a veces, en los brazos y las piernas. Estos electrodos tienen cables que los conectan a una computadora que muestra los resultados. Un electrocardiograma puede mostrar si el corazón late demasiado rápido, si late demasiado lento o si no late. Es posible que el proveedor de atención médica también observe si existen patrones en el ritmo cardíaco para saber si el flujo sanguíneo en el corazón es más lento o está interrumpido.
- Radiografía de tórax. La radiografía de tórax muestra el estado del corazón y de los pulmones. Es posible que se tome una radiografía de tórax para determinar si otras afecciones provocan síntomas de dolor en el pecho y para observar si el corazón se agrandó.
- Análisis de sangre. Cuando el músculo cardíaco se daña, como sucede después de un ataque cardíaco, ciertas enzimas del corazón ingresan en el torrente sanguíneo. Un análisis de sangre de enzimas cardíacas puede ayudar a detectar estas sustancias.
- Prueba de esfuerzo. A veces, la angina de pecho es más fácil de diagnosticar cuando el corazón funciona con más intensidad. Una prueba de esfuerzo comúnmente consiste en caminar sobre una cinta o pedalear en una bicicleta fija mientras se controla el corazón. Es posible que se hagan otras pruebas al mismo tiempo que se hace una prueba de esfuerzo. Si no puedes hacer ejercicio, es posible que se te den medicamentos que imiten el efecto del ejercicio en el corazón.
- Ecocardiograma. Un ecocardiograma usa ondas sonoras para crear imágenes del corazón en movimiento. Estas imágenes pueden mostrar el modo en que fluye la sangre a través del corazón. Se puede hacer un ecocardiograma durante una prueba de esfuerzo.
- Prueba de esfuerzo nuclear. Una prueba de esfuerzo nuclear mide el flujo sanguíneo al músculo cardíaco en reposo y durante el esfuerzo. Es similar a una prueba de esfuerzo de rutina, aunque durante la prueba de esfuerzo nuclear, se inyecta un marcador radioactivo en el torrente sanguíneo. Un escáner especial muestra el desplazamiento del marcador por las arterias del corazón. Las zonas que no tienen o tienen pocas cantidades del marcador sugieren un mal flujo sanguíneo.
- Tomografía computarizada del corazón. Para esta prueba, habitualmente te debes acostar en una camilla dentro de una máquina con forma de dona. Dentro de la máquina, un tubo de rayos X gira alrededor del cuerpo y obtiene imágenes del corazón y del pecho. Una tomografía computarizada del corazón también muestra si el corazón está agrandado o si las arterias del corazón se estrecharon.
- Resonancia magnética cardíaca. En esta prueba, se usan campos magnéticos y ondas de radio para crear imágenes detalladas del corazón. Por lo general, debes acostarte en una camilla dentro de una máquina tubular larga que produce imágenes detalladas de la estructura del corazón y los vasos sanguíneos.
-
Angiografía coronaria. La angiografía coronaria usa imágenes radiográficas para analizar el interior de los vasos sanguíneos del corazón. Forma parte de un grupo general de procedimientos que se conocen como cateterismo cardíaco.
Un proveedor de atención médica introduce un tubo delgado (catéter) a través de un vaso sanguíneo en el brazo o la ingle hasta una arteria del corazón e inyecta una sustancia de contraste a través del catéter. Esta sustancia de contraste hace que las arterias del corazón se vean más claramente en una radiografía. El proveedor de atención médica podría referirse a este tipo de radiografía como angiografía.
Tratamiento
El tratamiento de la angina de pecho puede incluir lo siguiente:
- Cambios en el estilo de vida
- Medicamentos
- Angioplastia y colocación de estents
- Cirugía a corazón abierto (cirugía de baipás coronario)
Los objetivos del tratamiento de la angina de pecho son reducir la frecuencia y la gravedad de los síntomas, y disminuir el riesgo de ataque cardíaco y de muerte.
Si tienes angina de pecho inestable o un dolor de angina de pecho que es diferente de los que solías tener, necesitarás tratamiento inmediato.
Medicamentos
Si los cambios en el estilo de vida, como una alimentación saludable y el ejercicio, no mejoran la salud cardíaca ni alivian el dolor de la angina de pecho, es posible que se requieran medicamentos. Los medicamentos para tratar la angina de pecho pueden incluir los siguientes:
- Nitratos. Los nitratos suelen utilizarse para tratar la angina de pecho. Estos medicamentos relajan y ensanchan los vasos sanguíneos para que fluya más sangre al corazón. La forma más común de nitrato utilizada para tratar la angina de pecho es la nitroglicerina. La pastilla de nitroglicerina se coloca bajo la lengua. El proveedor de atención médica podría recomendar que tomes nitrato antes de hacer actividades que normalmente te provocan angina de pecho (como el ejercicio) o para la prevención a largo plazo.
- Aspirina. La aspirina disminuye la formación de coágulos, lo que facilita el flujo de sangre a través de las arterias estrechadas del corazón. La prevención de los coágulos sanguíneos reduce el riesgo de tener un ataque cardíaco. No debes comenzar a tomar una aspirina por día sin antes consultar con el proveedor de atención médica.
- Medicamentos para prevenir la formación de coágulos. Ciertos medicamentos, como el clopidogrel (Plavix), el prasugrel (Effient) y el ticagrelor (Brilinta), disminuyen las probabilidades de que las plaquetas se aglutinen para que la sangre no coagule. Si no puedes tomar aspirina, pueden recomendarte alguno de los medicamentos que se indican a continuación.
- Betabloqueadores. Los betabloqueadores hacen que el corazón lata más despacio y con menos fuerza, lo que disminuye la presión arterial. Estos medicamentos también relajan los vasos sanguíneos, lo cual mejora el flujo de sangre.
- Estatinas. Las estatinas son medicamentos que se administran para disminuir el nivel de colesterol en la sangre. El colesterol alto es un factor de riesgo para las enfermedades cardíacas y la angina de pecho. Las estatinas bloquean una sustancia que necesita el cuerpo para producir colesterol. Ayudan a prevenir la obstrucción de los vasos sanguíneos.
- Bloqueadores de los canales de calcio. Los bloqueadores de los canales de calcio, también denominados antagonistas del calcio, relajan y ensanchan los vasos sanguíneos para mejorar el flujo sanguíneo.
- Otros medicamentos para la presión arterial. Otros medicamentos para bajar la presión arterial incluyen los inhibidores de la enzima convertidora de angiotensina (ECA) o antagonistas de receptores de angiotensina II (ARA-II). Si tienes presión arterial alta, diabetes, signos de insuficiencia cardíaca o enfermedad renal crónica, es posible que el proveedor de atención médica te recete alguno de estos medicamentos.
- Ranolazina (Ranexa). Este medicamento se puede recetar para la angina de pecho estable crónica que no mejora con otros medicamentos. Puede administrarse sola o con otros medicamentos para la angina de pecho, como los bloqueadores de los canales de calcio, los betabloqueadores o la nitroglicerina.
Terapias
A veces, se puede recomendar una opción no farmacológica denominada "contrapulsación externa mejorada" para aumentar el flujo sanguíneo al corazón. Para la contrapulsación externa mejorada, se colocan brazaletes como los de la presión arterial alrededor de las pantorrillas, los muslos y la pelvis. La contrapulsación externa mejorada requiere varias sesiones de tratamiento y puede ayudar a reducir los síntomas en las personas que tienen angina de pecho frecuente no controlada (angina de pecho refractaria).
Cirugía y procedimientos
Si los cambios en el estilo de vida, los medicamentos u otras terapias no reducen el dolor de la angina de pecho, puede ser necesario un procedimiento de cateterismo o una cirugía a corazón abierto.
Las cirugías y los procedimientos usados para tratar la angina de pecho y la enfermedad de las arterias coronarias incluyen los siguientes:
-
Angioplastia con colocación de estents. Durante la realización de una angioplastia (también denominada intervención coronaria percutánea [ICP]), se inserta un pequeño globo en la arteria estrechada. El globo se infla para ensanchar la arteria, y luego se inserta una pequeña bobina de malla metálica (estent) para mantener abierta la arteria.
La angioplastia con colocación de estents mejora el flujo sanguíneo en el corazón y reduce o elimina la angina de pecho. La angioplastia con colocación de estents puede ser una buena opción de tratamiento para quienes tienen angina de pecho inestable, o si los cambios en el estilo de vida y los medicamentos no tratan de manera eficaz tu angina de pecho estable crónica.
- Cirugía a corazón abierto (cirugía de baipás de la arteria coronaria). Durante una cirugía de baipás de la arteria coronaria, una vena o una arteria de alguna otra parte del cuerpo se utilizan para esquivar una arteria cardíaca obstruida o estrechada. La cirugía de baipás aumenta el flujo sanguíneo al corazón. Es una opción de tratamiento tanto para la angina de pecho inestable como para la angina de pecho estable que no responde a otros tratamientos.
Estilo de vida y remedios caseros
A menudo, las enfermedades cardíacas son la causa de la angina de pecho. Hacer cambios en el estilo de vida para mantener el corazón sano es una parte importante del tratamiento de la angina de pecho. Prueba estas estrategias:
- No fumes y evita la exposición al humo de segunda mano. Si necesitas ayuda para dejar de fumar, habla con el proveedor de atención médica sobre el tratamiento para dejar de fumar.
- Haz ejercicio y controla el peso. Como objetivo general, procura hacer al menos 30 minutos de actividad física moderada todos los días. Si tienes sobrepeso, habla con el proveedor de atención médica sobre las opciones seguras para perder peso. Pregúntale cuál sería el peso ideal en tu caso.
- Sigue una dieta saludable baja en sal y grasas trans y saturadas y rica en granos integrales, frutas y verduras.
- Controla otras afecciones médicas. La diabetes, la presión arterial alta y el nivel alto de colesterol en la sangre pueden derivar en angina de pecho.
- Practica técnicas para aliviar el estrés. Hacer más ejercicio, practicar la atención plena y conectarte con los demás en grupos de apoyo son algunas maneras de reducir el estrés emocional.
- Evita o limita el consumo de alcohol. Si eliges beber alcohol, hazlo con moderación. Para los adultos sanos, beber con moderación significa una bebida al día para las mujeres y hasta dos bebidas al día para los hombres.
Preparación antes de la cita
Si sientes un dolor repentino en el pecho (angina de pecho inestable), llama de inmediato al 911 o al número local de emergencias.
Si tienes antecedentes familiares de enfermedades cardíacas, pide una cita médica con tu proveedor de atención médica.
Las citas médicas pueden ser breves y suele haber mucho por hablar, por ello es aconsejable ir bien preparado. A continuación, incluimos información que te ayudará a prepararte y a saber qué puedes esperar de tu proveedor de atención médica.
Qué puedes hacer
- Ten en cuenta cualquier restricción previa a la cita médica. Cuando programes la cita médica, pregunta si hay algo que debas hacer por adelantado, como restringir tu dieta. Por ejemplo, podría ser necesario que evites comer o beber durante un período para un análisis de colesterol.
- Anota cualquier síntoma que tengas, incluido cualquier síntoma que pueda no estar relacionado con la angina de pecho.
- Anota la información personal más importante, incluidos cualquier antecedente familiar de angina de pecho, dolor de pecho, enfermedad cardíaca, accidente cerebrovascular, presión arterial alta o diabetes y cualquier situación de estrés importante o cambio reciente en tu vida.
- Haz una lista de todos los medicamentos, vitaminas o suplementos que tomes, junto con las dosis.
- Si es posible, pídele a un familiar o a un amigo que te acompañe. En ocasiones, puede ser difícil recordar toda la información que se te proporciona durante una cita médica. La persona que te acompañe puede recordar algún detalle que tú pasaste por alto u olvidaste.
- Prepárate para hablar sobre tus hábitos alimenticios y de actividad física. Si no sigues una dieta o no tienes una rutina de ejercicio, habla con el proveedor de atención médica sobre los desafíos que podrías enfrentar para comenzar a hacerlo.
- Anota las preguntas que quieras hacerle al proveedor de atención médica.
Tu tiempo con el proveedor de atención médica es limitado; por eso, preparar una lista de preguntas te ayudará a aprovechar al máximo ese momento. Algunas preguntas básicas para hacerle al proveedor de atención médica sobre la angina de pecho incluyen las siguientes:
- ¿Cuál es la causa más probable de los síntomas de dolor de pecho?
- ¿Qué clase de pruebas necesito hacerme? ¿Cómo tengo que prepararme para estas pruebas?
- ¿Qué tratamientos recomienda y por qué?
- ¿Qué tipo y cantidad de actividad física son más seguros para mí?
- Tengo otras afecciones médicas. ¿Cuál es la mejor manera de controlarlas en conjunto?
- ¿Con que frecuencia necesito seguimiento por la angina de pecho?
- ¿Hay algún folleto u otro material impreso que pueda llevarme a casa?
- ¿Qué sitios web recomienda visitar?
No dudes en hacer cualquier otra pregunta que tengas durante la cita médica.
Qué esperar del médico
Es probable que el proveedor de atención médica te haga algunas preguntas. Estar preparado para responderlas puede ahorrarte tiempo que podrás usar para hablar sobre cualquier tema al que quieras dedicarle más tiempo. Es posible que el proveedor de atención médica te pregunte lo siguiente:
- ¿Cuándo comenzaron los síntomas?
- ¿Cómo describirías el dolor de pecho?
- ¿Dónde se siente el dolor?
- ¿El dolor se extiende hacia otras partes del cuerpo, como el cuello y los brazos?
- ¿Cómo y cuándo comenzó el dolor?
- ¿Hubo algo específico que pareciera desencadenar el dolor de pecho?
- ¿El dolor comienza progresivamente o de forma repentina?
- ¿Cuánto dura el dolor?
- ¿Hay algo que empeore el dolor de pecho?
- ¿Qué lo alivia?
- ¿Tienes otros síntomas junto con el dolor, como náuseas o mareos?
- ¿Tienes dificultad para tragar?
- ¿Tienes antecedentes de acidez estomacal? (La acidez estomacal puede parecerse a la sensación de angina de pecho)
Qué puedes hacer mientras tanto
Nunca es demasiado pronto para hacer cambios saludables en el estilo de vida. Prueba hacer lo siguiente:
- Deja de fumar.
- Come alimentos saludables.
- Haz más ejercicio.
Last Updated May 18, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use




