Arritmia cardíaca
Perspectiva general
Una arritmia cardíaca es un latido irregular del corazón. Esto ocurre cuando no funcionan adecuadamente los impulsos eléctricos que le ordenan al corazón latir. Puede que el corazón lata demasiado rápido o demasiado lento. También puede ocurrir que el patrón del ritmo cardíaco sea irregular.
Una arritmia cardíaca puede hacer que tengas una sensación de aleteo, palpitaciones fuertes o latidos cardíacos acelerados. Algunas arritmias son inofensivas. Otras pueden causar síntomas que ponen en riesgo la vida.
En algunos momentos, tener un ritmo cardíaco lento o rápido no es motivo de preocupación. Por ejemplo, el corazón puede latir más rápido con el ejercicio o más lento durante el sueño.
Las opciones de tratamiento de la arritmia incluyen medicamentos, dispositivos como marcapasos o algún procedimiento quirúrgico. El objetivo del tratamiento es controlar los latidos rápidos, lentos o irregulares, o impedir que ocurran. Un estilo de vida saludable para el corazón puede ayudar a prevenir los daños cardíacos que podrían desencadenar ciertas arritmias.
Tipos
En general, las arritmias cardíacas se agrupan según la velocidad de la frecuencia cardíaca. Por ejemplo:
- La taquicardia es cuando el corazón late rápidamente. La frecuencia cardíaca es superior a 100 latidos por minuto.
- La bradicardia es cuando el corazón late lentamente. La frecuencia cardíaca es inferior a 60 latidos por minuto.
Latidos cardíacos rápidos (taquicardia)
Los tipos de taquicardias incluyen los siguientes:
- Fibrilación auricular. Las señales caóticas del corazón provocan un latido rápido y descoordinado. La fibrilación auricular puede ser temporal y puede aparecer y desaparecer sola. Sin embargo, es posible que algunos episodios no se detengan si no se los trata. Se ha relacionado la fibrilación auricular con los accidentes cerebrovasculares.
- Aleteo auricular. El aleteo auricular es similar a la fibrilación auricular, solo que, en el primer caso, los latidos del corazón están más organizados. El aleteo auricular también está relacionado con los accidentes cerebrovasculares.
- Taquicardia supraventricular. Este es un término amplio que incluye los latidos irregulares que se originan por encima de las cavidades inferiores del corazón (ventrículos). La taquicardia supraventricular causa episodios de latidos fuertes que comienzan y terminan de repente.
- Fibrilación ventricular. Las señales eléctricas caóticas y rápidas hacen que las cavidades inferiores del corazón tiemblen en lugar de contraerse de una manera coordinada. Este grave problema puede provocar la muerte si no se restablece el ritmo cardíaco normal en cuestión de minutos. La mayoría de las personas con fibrilación ventricular tienen una enfermedad cardíaca subyacente o han sufrido una lesión grave.
- Taquicardia ventricular. Esta frecuencia cardíaca rápida e irregular comienza con señales eléctricas defectuosas en las cavidades inferiores del corazón (ventrículos). La frecuencia cardíaca rápida no permite que los ventrículos se llenen adecuadamente de sangre. Por eso, el corazón no tiene la capacidad de bombear suficiente sangre al cuerpo. Es posible que la taquicardia ventricular no cause problemas graves en personas con un corazón sano. Sin embargo, en el caso de personas con enfermedades cardíacas, la taquicardia ventricular puede ser una emergencia que requiera atención médica de inmediato.
Latidos cardíacos lentos (bradicardia)
Una frecuencia cardíaca por debajo de los 60 latidos por minuto se considera bradicardia. Sin embargo, una frecuencia cardíaca baja en reposo no siempre significa que hay un problema. Si estás bien físicamente, es posible que tu corazón pueda bombear suficiente sangre al cuerpo con menos de 60 latidos por minuto.
Si tienes una frecuencia cardíaca lenta y tu corazón no está bombeando suficiente sangre, es posible que tengas un tipo de bradicardia. Los tipos de bradicardias incluyen lo siguiente:
- Síndrome del seno enfermo. El nódulo sinusal establece la frecuencia cardíaca. Si el nódulo no funciona correctamente, la frecuencia cardíaca puede alternar entre demasiado lenta y muy rápida. El síndrome del seno enfermo puede ser producto del tejido cicatricial cerca del nódulo sinusal que hace más lentas, interrumpe o bloquea las señales del latido del corazón. La afección es más común entre los adultos mayores.
- Bloqueo de la conducción. Un bloqueo de las vías eléctricas del corazón puede hacer que las señales que desencadenan los latidos del corazón sean más lentas o se detengan. Es posible que algunos bloqueos no causen síntomas. Otros pueden hacer que el corazón dé vuelcos o que los latidos sean lentos.
Latidos cardíacos prematuros
Los latidos prematuros son latidos adicionales que se producen de uno en uno, a veces en patrones que se alternan con el latido normal del corazón. Si los latidos adicionales provienen de la cavidad superior del corazón, se los llama contracciones auriculares prematuras. Si provienen de la cavidad inferior, se los denomina contracciones ventriculares prematuras.
Un latido prematuro puede sentirse como si el corazón se saltara un latido. Por lo general, estos latidos adicionales no son un motivo para preocuparse, ya que rara vez indican la presencia de una afección más grave. Aun así, un latido prematuro puede desencadenar una arritmia más duradera, especialmente en personas con enfermedades cardíacas. Ocasionalmente, cuando los latidos ventriculares prematuros son muy frecuentes, pueden debilitar el corazón.
Es posible que los latidos prematuros se produzcan en reposo. El estrés, el ejercicio intenso y el consumo de estimulantes, como la cafeína o la nicotina, también pueden ocasionar latidos prematuros.
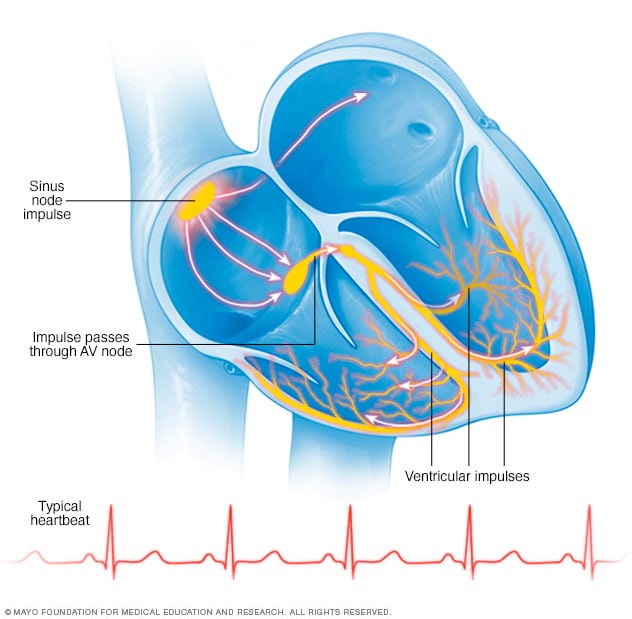
En un ritmo cardíaco típico, un grupo pequeño de células que se encuentran en el nódulo sinusal envía una señal eléctrica. La señal viaja por medio de las aurículas hasta el nódulo auriculoventricular y luego ingresa en los ventrículos, lo que hace que se contraigan y bombeen sangre.
Síntomas
La arritmia cardíaca podría no causar ningún síntoma. El ritmo cardíaco irregular puede ser detectado durante un control médico por otro motivo.
Los síntomas de la arritmia pueden ser los siguientes:
- Una sensación de aleteo, palpitaciones fuertes o latidos acelerados en el pecho.
- Latidos rápidos del corazón.
- Latidos lentos del corazón.
- Dolor en el pecho.
- Falta de aire.
Otros síntomas pueden incluir los siguientes:
- Ansiedad.
- Mucho cansancio.
- Sensación de desvanecimiento o mareos.
- Sudoración.
- Desmayarse o estar al borde del desmayo.
Cuándo consultar al médico
Si sientes que tu corazón late demasiado rápido o demasiado lento, o que tiene latidos irregulares, programa una cita para un control médico. Es posible que te indiquen consultar a un médico especialista en enfermedades cardíacas, llamado cardiólogo.
Busca atención médica de emergencia si tienes los siguientes síntomas cardíacos:
- Dolor en el pecho.
- Falta de aire.
- Desmayos.
Siempre debes llamar al 911 o al número local de emergencias si crees que estás teniendo un ataque cardíaco.
Un tipo de arritmia llamada fibrilación ventricular puede causar una caída drástica de la presión arterial. Esto puede provocar que la persona caiga al suelo en segundos (colapso). Poco después, se detendrán la respiración y el pulso. La fibrilación ventricular es una emergencia que requiere atención médica de inmediato. Es la causa más frecuente de muerte cardíaca súbita.
Si esto ocurre, sigue las siguientes instrucciones:
- Llama al 911 o al número local de emergencias.
- Si las personas que tienes cerca no están capacitadas para hacer la reanimación cardiopulmonar (RCP), realiza la RCP solo con las manos. Presiona fuerte y rápido en el centro del pecho. Realiza de 100 a 120 compresiones por minuto hasta que llegue la asistencia médica. No es necesario que hagas respiración boca a boca.
- La RCP ayuda a mantener el flujo sanguíneo que va a los órganos hasta que se pueda dar una descarga eléctrica con un desfibrilador externo automático. Un desfibrilador externo automático es un dispositivo que dispara una descarga para reanimar el corazón.
- Si un desfibrilador externo automático está disponible cerca, haz que alguien busque el dispositivo y sigue las instrucciones. No se requiere capacitación para usarlo. El dispositivo te indicará qué hacer. Está programado para emitir una descarga solo cuando corresponda.
Causas
Para entender la causa de las arritmias cardíacas, puede ser útil saber cómo funciona el corazón.
¿Cómo late el corazón?
Un corazón normal tiene cuatro cavidades.
- Las dos cavidades superiores se denominan aurículas.
- Las dos cavidades inferiores se denominan ventrículos.
El sistema eléctrico del corazón controla los latidos cardíacos. Las señales eléctricas del corazón se originan en un grupo de células situado en la parte superior del corazón, llamado nódulo sinusal. Las señales pasan a través de una vía entre las cavidades de la parte superior e inferior del corazón, llamada nódulo auriculoventricular. El movimiento de las señales hace que el corazón se comprima y bombee sangre.
En un corazón sano, este proceso de señalización suele llevarse a cabo sin problemas, lo que resulta en una frecuencia cardíaca en reposo de entre 60 y 100 latidos por minuto.
Sin embargo, algunos factores pueden afectar la forma en la que las señales eléctricas viajan al corazón y pueden causar arritmias. Entre estos, se incluyen los siguientes:
- Un ataque cardíaco o el tejido cicatricial de un ataque cardíaco previo.
- Arterias obstruidas en el corazón (enfermedad arterial coronaria)
- Cambios en la estructura del corazón, por ejemplo, a causa de una miocardiopatía
- Diabetes
- Presión arterial alta
- Infección por el virus de la COVID-19
- Glándula tiroides hiperfuncionante o hipofuncionante
- Apnea del sueño
- Algunos medicamentos, como los que se usan para tratar los resfriados y las alergias
- Consumo excesivo de alcohol o cafeína
- Consumo de drogas ilícitas o abuso de medicamentos
- Genética
- Tabaquismo
- Estrés o ansiedad
Factores de riesgo
Entre las cosas que pueden aumentar el riesgo de arritmias cardíacas, se incluyen las siguientes:
- Enfermedad de las arterias coronarias, otros problemas cardíacos y cirugía cardíaca previa. El estrechamiento de las arterias cardíacas, un ataque cardíaco, una enfermedad de las válvulas cardíacas, una cirugía cardíaca previa, una insuficiencia cardíaca, una miocardiopatía y otros daños cardíacos son factores de riesgo para casi todo tipo de arritmia.
- Presión arterial alta. Esta afección aumenta el riesgo de tener enfermedad de las arterias coronarias. También puede hacer que las paredes de la cavidad inferior izquierda del corazón se vuelvan rígidas y gruesas, lo que puede cambiar la forma en que las señales eléctricas viajan a través del corazón.
- Problemas cardíacos presentes al nacer. También se conocen como anomalías congénitas cardíacas y algunas pueden afectar la frecuencia cardíaca y el ritmo cardíaco.
- Enfermedad de la tiroides. Tener una glándula tiroides hiperactiva o hipoactiva puede aumentar el riesgo de latidos cardíacos irregulares.
- Apnea obstructiva del sueño. Esta afección provoca pausas en la respiración durante el sueño. Puede provocar un ritmo cardíaco lento y latidos cardíacos irregulares, lo que incluye fibrilación auricular.
- Desequilibrio electrolítico. Las sustancias en la sangre llamadas electrolitos ayudan a impulsar y enviar las señales eléctricas del corazón. El potasio, el sodio, el calcio y el magnesio son ejemplos de electrolitos. Si los niveles de electrolitos del cuerpo son muy bajos o muy altos, esto puede interferir con las señales del corazón y hacer que los latidos sean irregulares.
- Algunos medicamentos y suplementos. Algunos medicamentos que requieren receta médica y ciertos tratamientos para la tos y el resfrío pueden causar arritmias.
- Consumo excesivo de alcohol. Consumir alcohol en exceso puede afectar las señales eléctricas del corazón. Esto puede aumentar las posibilidades de desarrollar fibrilación auricular.
- Consumo de cafeína, nicotina o drogas ilegales. Los estimulantes pueden acelerar los latidos del corazón y provocar la aparición de arritmias más graves. Las drogas ilícitas, como anfetaminas y cocaína, pueden afectar significativamente el corazón. Algunas pueden provocar la muerte súbita debido a la fibrilación ventricular.
Complicaciones
Las complicaciones dependen del tipo de arritmia cardíaca. Algunas complicaciones de las arritmias cardíacas son las siguientes:
- Coágulos de sangre, que pueden derivar en un accidente cerebrovascular
- Insuficiencia cardíaca
- Muerte cardíaca súbita
Los anticoagulantes pueden reducir el riesgo de accidente cerebrovascular relacionado con la fibrilación auricular y otras arritmias cardíacas. Si tienes una arritmia cardíaca, pregúntale a un profesional de la salud si necesitas tomar un anticoagulante.
Si una arritmia está causando los síntomas de la insuficiencia cardíaca, el tratamiento para controlar la frecuencia cardíaca puede mejorar el funcionamiento del corazón.
Prevención
Los cambios en el estilo de vida que se usan para controlar enfermedades cardíacas pueden ayudar a prevenir las arritmias. Prueba estos consejos saludables para el corazón:
- No fumes.
- Sigue una dieta baja en sal y grasas saturadas.
- Haz ejercicio por lo menos durante 30 minutos casi todos los días de la semana.
- Mantén un peso saludable.
- Reduce y controla el estrés.
- Controla la presión arterial alta, el colesterol alto y la diabetes.
- Duerme bien. Los adultos deben intentar dormir entre 7 y 9 horas diarias.
- Limita o evita el consumo de cafeína y alcohol.
Diagnóstico
Para diagnosticar una arritmia, un profesional de la salud te examina y te hace preguntas sobre tus antecedentes médicos y tus síntomas.
Quizás debas hacerte pruebas para revisar el corazón y buscar enfermedades que puedan provocar latidos irregulares.
Pruebas
Entre las pruebas para diagnosticar arritmia cardíaca, se incluyen las siguientes:
- Electrocardiograma (o electrocardiografía). Esta prueba rápida mide la actividad eléctrica del corazón. Puede mostrar cuán rápido o lento late el corazón. Se colocan parches adhesivos (sensores) al pecho y, a veces, a los brazos o las piernas. Hay cables que conectan los parches a una computadora, donde se muestran o imprimen los resultados.
- Monitor Holter. Este dispositivo portátil para electrocardiogramas se puede usar durante uno o más días para registrar la actividad del corazón mientras realizas actividades cotidianas.
- Grabadora de episodios. Este dispositivo portátil para electrocardiogramas se usa por un máximo de 30 días o hasta que ocurra una arritmia o aparezcan síntomas. Generalmente, presionas un botón cuando se presentan los síntomas.
- Ecocardiograma. En esta prueba, se utilizan las ondas sonoras para obtener imágenes del corazón al latir. Puede mostrar la estructura del corazón y las válvulas cardíacas. Sirve para medir la fuerza del corazón. También muestra cómo fluye la sangre a través del corazón.
- Registrador de bucle implantable. Si los síntomas son muy poco frecuentes, se puede implantar una grabadora de episodios bajo la piel en la zona del pecho. El dispositivo graba la actividad eléctrica del corazón de manera continua. Tiene la capacidad de identificar los ritmos cardíacos irregulares.
Si no aparece un latido irregular durante las pruebas, es posible que un profesional de la salud te sugiera hacerte más pruebas para tratar de provocar la arritmia. Estas son algunas de esas pruebas:
- Prueba de esfuerzo con ejercicio. Algunas arritmias se desencadenan o empeoran con el ejercicio. Durante una prueba de esfuerzo, se examina la actividad del corazón mientras haces ejercicio en una bicicleta fija o una cinta de correr. Si no puedes hacer ejercicio, tal vez te den medicamentos que provoquen en el corazón un efecto similar al del ejercicio.
- Prueba de la mesa basculante. Esta prueba puede hacerse si has sufrido desmayos. Mientras estás acostado sobre una mesa basculante, se revisan la frecuencia cardíaca y la presión arterial. Luego, inclinan la mesa para que quedes en posición vertical. Un profesional de la salud observa cómo el corazón y el sistema nervioso responden a los cambios de ángulo.
Prueba electrofisiológica y mapeo. Esta prueba, también llamada estudio electrofisiológico, sirve para confirmar un diagnóstico de taquicardia o para descubrir en qué parte del corazón se origina la señal defectuosa. El estudio electrofisiológico se usa principalmente para diagnosticar arritmias aisladas.
Los estudios electrofisiológicos se hacen en un hospital. Uno o más tubos finos y flexibles se pasan a través de un vaso sanguíneo, normalmente en la ingle, para luego guiarlos hasta varias zonas del corazón. Los sensores en la punta de los tubos registran la actividad eléctrica del corazón. Un estudio electrofisiológico refleja cómo se extienden las señales eléctricas por el corazón durante cada latido.
Tratamiento
El tratamiento para la arritmia cardíaca depende de si el corazón late demasiado rápido o demasiado despacio. Algunas arritmias cardíacas no necesitan tratamiento. Tu equipo de atención médica puede sugerirte controles regulares para vigilar tu afección.
El tratamiento de las arritmias cardíacas suele ser necesario únicamente si los latidos irregulares causan síntomas significativos o te ponen en riesgo de sufrir problemas de corazón más graves. Estos tratamientos pueden incluir medicamentos, acciones especiales, llamadas maniobras vagales, procedimientos o cirugías.
Medicamentos
Los medicamentos que se usan para tratar arritmias cardíacas dependen del tipo de latido irregular y de las complicaciones posibles.
Por ejemplo, a la mayoría de las personas con taquicardia se les recetan medicamentos para controlar la frecuencia cardíaca y el ritmo.
Si tienes fibrilación auricular, es posible que te receten anticoagulantes para prevenir la formación de coágulos sanguíneos.
Terapias
Entre los tratamientos para las arritmias cardíacas, se incluyen los siguientes:
- Maniobras vagales. Estas son acciones simples, pero específicas, que pueden bajar el ritmo cardíaco. Por ejemplo, toser, agacharte como si fueras a defecar y colocarte una compresa de hielo sobre el rostro. Estas acciones repercuten en el nervio vago, que ayuda a controlar la frecuencia cardíaca. Las maniobras vagales se recomiendan si la frecuencia cardíaca es muy alta debido a una taquicardia supraventricular. Las maniobras vagales no funcionan para todos los tipos de arritmia.
- Cardioversión. Se utilizan paletas o parches en el pecho para dar descargas eléctricas al corazón y ayudar a restablecer el ritmo cardíaco. La cardioversión se suele usar cuando las maniobras vagales y los medicamentos no dan resultados. Es posible que el equipo de atención médica te recomiende este tratamiento si tienes un cierto tipo de arritmia, como la fibrilación auricular.
Cirugía u otros procedimientos
El tratamiento para las arritmias cardíacas también puede incluir un procedimiento o una cirugía en los que se inserta un dispositivo para el corazón en el cuerpo. A veces, las cirugías a corazón abierto son necesarias para interrumpir o prevenir los latidos irregulares.
Entre los tipos de procedimientos y cirugías utilizados para tratar las arritmias cardíacas, se encuentran los siguientes:
- Ablación con catéter. En este procedimiento, el médico inserta uno o más catéteres por los vasos sanguíneos hasta el corazón. A través de los sensores en la punta de los catéteres, se aplica energía de frío o de calor para generar cicatrices diminutas en el corazón. Las cicatrices bloquean las señales cardíacas irregulares y restablecen la frecuencia cardíaca.
- Marcapasos. Si la causa de los latidos lentos no tiene cura, podría ser necesario colocar un marcapasos. Un marcapasos es un pequeño dispositivo que se coloca en el pecho para ayudar a controlar los latidos.
Desfibrilador cardioversor implantable. Este dispositivo se coloca debajo de la piel, cerca de la clavícula, y monitorea la frecuencia cardíaca continuamente. Si el dispositivo identifica latidos cardíacos irregulares, envía descargas eléctricas de baja o alta energía para restablecer el ritmo cardíaco.
Este dispositivo es necesario en casos donde hay un riesgo alto de tener latidos irregulares o rápidos, que representen un peligro, en las cavidades inferiores. A estos estados se los conoce como taquicardia ventricular o fibrilación ventricular. Entre otros motivos para recibir un desfibrilador cardioversor implantable, se incluyen antecedentes de paros cardíacos repentinos o afecciones que incrementen el riesgo de tenerlos.
Técnica quirúrgica del laberinto. En este procedimiento, un cirujano realiza incisiones diminutas en la mitad superior del corazón para crear un patrón de tejido cicatricial. A este patrón se lo llama laberinto. Las señales del corazón no pueden atravesar el tejido cicatricial. Con este tratamiento, se bloquean las señales eléctricas irregulares del corazón que causan algunos tipos de latidos rápidos.
El procedimiento de laberinto suele hacerse únicamente en personas que no mejoran con otros tratamientos o que se someten a una cirugía a corazón abierto por otro motivo.
- Cirugía de injerto de baipás coronario. Si tienes una enfermedad grave en la arteria coronaria y una frecuencia cardíaca irregular, es probable que necesites este tipo de cirugía. Esta cirugía crea una nueva vía para que el flujo de sangre evada una arteria obstruida o parcialmente obstruida en el corazón.
Después del tratamiento para los latidos irregulares, es importante hacerse controles periódicamente. Toma los medicamentos como te indicaron. Informa a tu equipo de atención médica si tus síntomas empeoran.
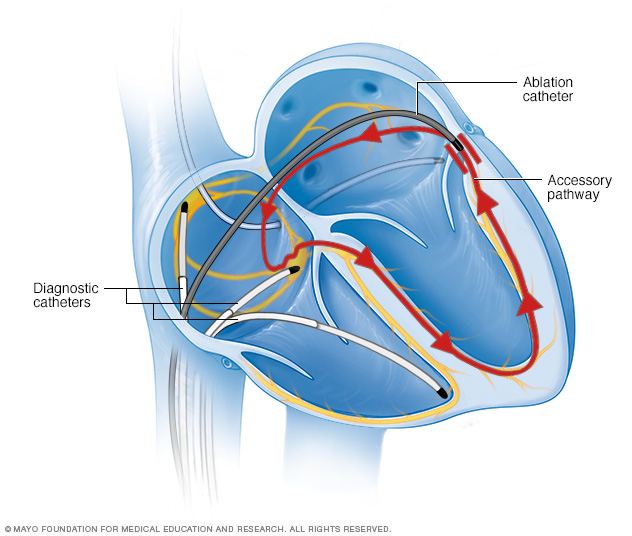
En la ablación por catéter, se pasan uno o varios catéteres, que son sondas finas y flexibles, a través de un vaso sanguíneo y se guían hasta el corazón. Los sensores ubicados en las puntas de los catéteres utilizan calor o frío extremos para cicatrizar un área pequeña del tejido del corazón. La formación de cicatrices bloquea las señales eléctricas defectuosas que causan un ritmo cardíaco irregular.
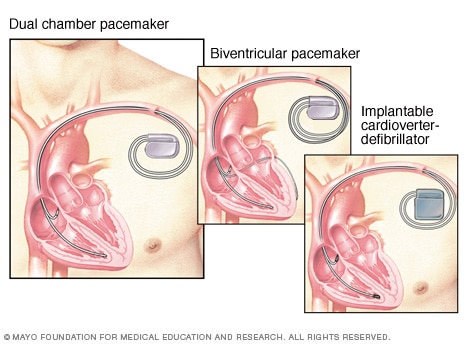
Un marcapasos ayuda a mantener un latido constante. Si el dispositivo identifica un latido cardíaco lento, envía señales eléctricas para corregir los latidos. Un marcapasos de doble cámara verifica o marca el ritmo de las señales en las cavidades cardíacas superior o inferior derechas. Un marcapasos biventricular marca el ritmo de las dos cavidades cardíacas inferiores. Un desfibrilador cardioversor implantable verifica de forma constante la presencia de latidos cardíacos irregulares. Si identifica uno, envía un choque breve para restablecer el ritmo cardíaco.
Estilo de vida y remedios caseros
Los cambios en el estilo de vida pueden ayudarte a mantener tu corazón lo más sano posible.
Algunos ejemplos de cambios en el estilo de vida que son saludables para el corazón incluyen los siguientes:
- Consumir alimentos saludables para el corazón. Sigue una dieta saludable que incluya poca sal y grasas sólidas y que sea rica en frutas, vegetales y cereales integrales.
- Haz ejercicio regularmente. Intenta hacer ejercicio durante, al menos, 30 minutos la mayoría de los días.
- No fumes. Si fumas y no puedes dejar este hábito por tus propios medios, habla con un profesional de la salud sobre estrategias o programas que puedan ayudarte.
- Mantén un peso saludable. El sobrepeso aumenta el riesgo de tener enfermedades cardíacas. Habla con tu equipo de atención médica para establecer metas realistas para el índice de masa corporal (IMC) y el peso.
- Controla la presión arterial y el colesterol. La presión arterial alta y el colesterol alto aumentan el riesgo de enfermedad cardíaca. Haz cambios en tu estilo de vida y toma los medicamentos según lo indicado para controlar la presión arterial alta o el colesterol alto.
- Limita el consumo de alcohol. Si decides beber alcohol, hazlo con moderación. Para los adultos sanos, esto significa hasta una copa al día para las mujeres de todas las edades y para los hombres mayores de 65 años, y hasta dos copas al día para los hombres menores de 65 años.
- Mantén buenos hábitos de sueño. Dormir mal puede aumentar el riesgo de enfermedades cardíacas y otras afecciones crónicas. Los adultos deberían intentar dormir entre 7 y 9 horas diarias. Ve a la cama y despiértate a la misma hora todos los días, incluso los fines de semana. Si tienes problemas para dormir, habla con tu profesional de atención médica sobre estrategias que podrían ayudarte.
- Controla el estrés. Controlar el estrés es un paso importante para mantener el corazón sano. Hacer más ejercicio, practicar la atención plena y conectarte con otros en grupos de apoyo son algunas maneras de reducir y controlar el estrés.
Preparación antes de la cita
Las citas médicas pueden ser breves. A menudo, hay mucho que hablar. Por eso, es una buena idea que vayas preparado. A continuación, encontrarás información que te ayudará a prepararte para la cita.
Lo que puedes hacer
- Ten en cuenta las restricciones previas a la cita. Cuando programes la cita médica, pregunta si debes hacer algo con anticipación. Por ejemplo, podrían pedirte que no comas ni bebas durante algunas horas antes de una prueba de colesterol.
- Anota cualquier síntoma que tengas, incluso aquellos que no parezcan estar relacionados con las arritmias cardíacas.
- Anota tu información personal importante; incluye los antecedentes familiares de enfermedades cardíacas, accidentes cerebrovasculares, presión arterial alta o diabetes, así como cualquier situación de estrés importante o cambios recientes en tu vida.
- Haz una lista de los medicamentos, incluidas las vitaminas o los suplementos, que estés tomando e incluye las dosis.
- De ser posible, ve con un acompañante. La persona que vaya contigo puede ayudarte a recordar la información que recibas.
- Anota las preguntas que quieres hacerle al equipo de atención médica.
Prepara una lista con preguntas y clasifícalas desde las más importantes hasta las menos, en caso de que se acabe el tiempo. En el caso de las arritmias cardíacas, algunas preguntas básicas para hacerle al equipo de atención médica son las siguientes:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Existen otras causas posibles de mis síntomas?
- ¿Qué clase de pruebas debo hacerme? ¿Debo hacer algo para prepararme para estas pruebas?
- ¿Cuál es la mejor opción de tratamiento?
- ¿Debo evitar algún alimento o bebida? ¿Debería incorporar algo específico en mi dieta?
- ¿Cuál es el nivel adecuado de actividad física?
- ¿Con qué frecuencia debo hacerme las pruebas de detección de enfermedades cardíacas u otras complicaciones de una arritmia?
- Tengo otras enfermedades. ¿Cómo puedo controlar estas afecciones de manera conjunta?
- ¿Existe alguna opción genérica al medicamento que me receta?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda visitar?
Qué esperar de tu médico
Es probable que el equipo de atención médica te haga preguntas, como las siguientes:
- ¿Cuándo comenzaste a tener los síntomas?
- ¿Tienes síntomas de forma constante o aparecen y desaparecen?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que haga que los síntomas mejoren?
- ¿Existe algo que parezca empeorarlos?
- ¿Hay alguien en tu familia que tenga arritmia cardíaca?
Last Updated Oct 13, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



