Ataque cardíaco
Descripción general
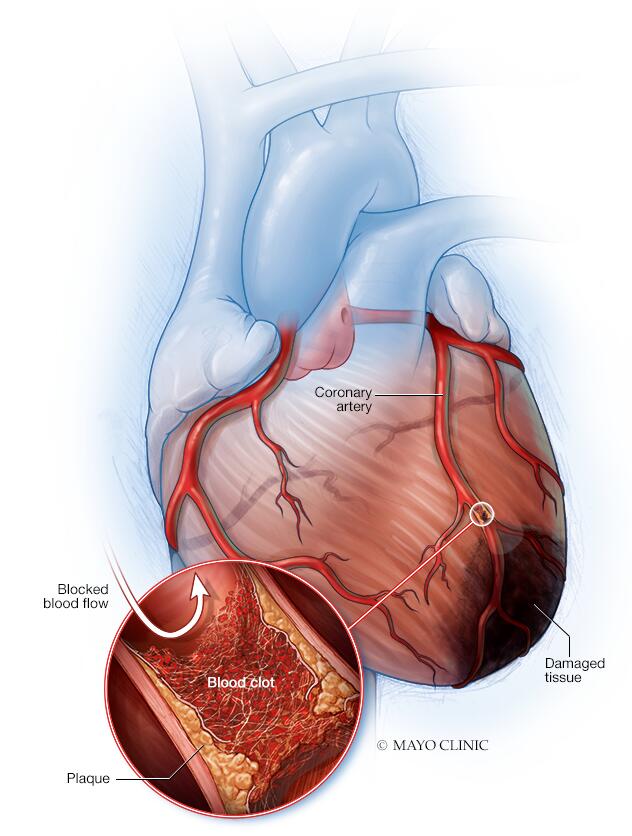
El ataque cardíaco se produce cuando se bloquea o se reduce gravemente el flujo de sangre que va al corazón. Por lo general, la obstrucción se debe a una acumulación de grasa, colesterol y otras sustancias en las arterias del corazón (coronarias). Los depósitos de grasa que contienen colesterol se llaman placas. El proceso de acumulación de placas se llama ateroesclerosis.
A veces, una placa puede romperse y formar un coágulo que bloquea el flujo de sangre. La interrupción del flujo de sangre puede dañar o destruir una parte del músculo cardíaco.
El ataque cardíaco también se conoce como infarto de miocardio.
Si se produce un ataque cardíaco, es necesario recibir tratamiento de inmediato a fin de evitar la muerte. Llama al 911 o busca atención médica de emergencia si crees que estás teniendo un ataque cardíaco.
Síntomas
Los síntomas de un ataque cardíaco varían. En algunas personas, estos síntomas son leves. Otras personas tienen síntomas graves. Algunas personas no presentan síntomas.
Los síntomas frecuentes de un ataque cardíaco incluyen:
- Dolor en el pecho que puede sentirse como presión, opresión, dolor, o sensación opresiva o de dolor.
- Dolor o molestias que se propagan al hombro, al brazo, a la espalda, al cuello, a la mandíbula, a los dientes o, a veces, a la parte superior del abdomen.
- Sudor frío.
- Fatiga.
- Acidez estomacal o indigestión.
- Aturdimiento o mareos repentinos.
- Náusea.
- Falta de aire.
Las mujeres pueden tener síntomas atípicos, como dolor punzante o breve en el cuello, el brazo o la espalda. A veces, el primer síntoma de un ataque cardíaco es un paro cardíaco repentino.
Algunos ataques cardíacos se producen de repente, pero muchas personas tienen signos y síntomas de advertencia horas, días o semanas antes. El dolor en el pecho o la presión (angina) que persiste y no desaparece con el descanso puede ser un signo de alarma temprano. La angina de pecho es el resultado de un descenso temporal del flujo sanguíneo hacia el corazón.
Cuándo consultar al médico
Busca ayuda de inmediato si crees que estás teniendo un ataque cardíaco. Adopta las siguientes medidas:
- Llama a emergencias. Si crees que estás teniendo un ataque cardíaco, llama inmediatamente al 911 o al número de emergencia local. Si no tienes acceso a servicios médicos de urgencia, pídele a alguien que te lleve al hospital más cercano. Conduce solamente si no queda otra opción.
- Toma nitroglicerina si te la recetó el proveedor de atención médica. Tómala según las instrucciones mientras esperas la ayuda de emergencia.
-
Toma aspirina, si el médico lo recomienda. El consumo de aspirina durante un ataque cardíaco podría reducir el daño cardíaco al evitar que la sangre forme coágulos.
La aspirina puede interactuar con otros medicamentos, así que no la tomes a menos que el proveedor de atención médica o el personal médico de emergencia te lo indiquen. No retrases la llamada al 911 para tomar aspirina. Llama primero al número de emergencias.
Qué hacer si ves que una persona podría estar teniendo un ataque cardíaco
Si una persona está inconsciente y piensas que está teniendo un ataque cardíaco, primero llama al 911 o al número local de emergencias. Luego, verifica si la persona está respirando y si tiene pulso. Si la persona no respira o no le encuentras pulso, comienza a realizarle reanimación cardiopulmonar.
- Si no has recibido capacitación para la reanimación cardiopulmonar, realiza la reanimación cardiopulmonar solamente con las manos. Es decir, presiona el pecho de la persona con firmeza y rapidez (entre 100 y 120 compresiones por minuto).
- Si has recibido capacitación para la reanimación cardiopulmonar y te sientes seguro de poder hacerlo, comienza con 30 compresiones en el pecho antes de hacer dos respiraciones de rescate.
Causas
La enfermedad de las arterias coronarias causa la mayoría de los ataques cardíacos. En la enfermedad de las arterias coronarias, una o más de las arterias del corazón (coronarias) están obstruidas. Esto usualmente se debe a los depósitos de colesterol llamados placas. Las placas estrechan las arterias y disminuyen el flujo sanguíneo al corazón.
Si se rompe una placa puede ocasionar un coágulo sanguíneo en el corazón.
Se puede producir un ataque cardíaco por una obstrucción total o parcial de una arteria del corazón (coronaria). Una forma de clasificar los ataques cardíacos es si un electrocardiograma (o electrocardiografía) muestra algún cambio específico (elevación del segmento ST) que requiera un tratamiento invasivo de emergencia. El proveedor de atención médica puede usar los resultados del electrocardiograma para describir estos tipos de ataque cardíaco.
- Una obstrucción completa aguda de una arteria del corazón mediana o grande generalmente significa que has tenido un infarto agudo de miocardio con elevación del segmento ST.
- Una obstrucción parcial generalmente significa que has tenido un infarto de miocardio sin elevación del segmento ST. Sin embargo, algunas personas con un infarto de miocardio sin elevación del segmento ST tienen una obstrucción total.
No todos los ataques cardíacos se deben a obstrucciones en las arterias. Otras causas incluyen las siguientes:
- Espasmo de la arteria coronaria. Consiste en una constricción grave de un vaso sanguíneo que no está obstruido. La arteria generalmente tiene placas de colesterol o hay un endurecimiento prematuro del vaso sanguíneo por causa de fumar u otros factores de riesgo. Otros nombres para los espasmos de las arterias coronarias son angina de Prinzmetal, angina vasoespástica o angina variante.
- Determinadas infecciones. La COVID-19 y otras infecciones virales pueden dañar el músculo cardíaco.
- Disección espontánea de la arteria coronaria. Esta afección que pone en riesgo la vida se debe a una rotura en el interior de una arteria del corazón.
Factores de riesgo
Entre los factores de riesgo de un ataque cardíaco, se incluyen los siguientes:
- Edad. Los hombres mayores de 45 años y las mujeres mayores de 55 años tienen una mayor probabilidad de tener un ataque cardíaco que los hombres y las mujeres más jóvenes.
- Consumo de tabaco. Se incluye fumar y la exposición por largo tiempo al humo de segunda mano. Si fumas, deja de hacerlo.
- Presión arterial alta. Con el tiempo, la presión arterial alta pude dañar las arterias que conducen al corazón. Cuando la presión arterial alta se produce junto con otras afecciones, como la obesidad, el colesterol alto o la diabetes, aumenta aún más el riesgo.
- Niveles elevados de colesterol o triglicéridos. Es muy probable que un nivel alto de colesterol de lipoproteínas de baja densidad (el colesterol "malo") estreche las arterias. Un nivel alto de ciertas grasa en la sangre, denominadas triglicéridos, también aumenta el riesgo de sufrir un ataque cardíaco. El riesgo de tener un ataque cardíaco puede descender si los niveles de colesterol de lipoproteínas de alta densidad (el colesterol "bueno") se mantienen dentro del rango normal.
- Obesidad. La obesidad está asociada con la presión arterial alta, la diabetes, niveles altos de triglicéridos o colesterol malo y niveles bajos de colesterol bueno.
- Diabetes. Los niveles de glucosa sanguínea aumentan cuando el cuerpo no produce una hormona denominada insulina o cuando no puede usarla correctamente. Los niveles altos de glucosa sanguínea aumenta el riesgo de tener un ataque cardíaco.
- Síndrome metabólico. Este síndrome combina, al menos, tres de estas características: cintura ensanchada (obesidad central), presión arterial alta, niveles bajos de colesterol bueno, niveles bajos de triglicéridos y niveles altos de glucosa sanguínea. El síndrome metabólico hace que seas dos veces más propenso a tener una enfermedad cardíaca que las personas que no tienen este síndrome.
- Antecedentes familiares de ataques cardíacos. Si tu hermano, tu hermana, uno de tus padres o tus abuelos han tenido un ataque cardíaco a una temprana edad (antes de los 55 años en los hombres y antes de los 65 años en las mujeres), puedes correr un mayor riesgo.
- Falta de ejercicio. La falta de actividad física (estilo de vida sedentario) está relacionada con un mayor riesgo de sufrir ataques cardíacos. Hacer ejercicio de forma regular mejora la salud del corazón.
- Dieta no saludable. Llevar una dieta con alto contenido de azúcar, grasas animales, alimentos procesados, grasas trans y sal aumenta el riesgo de tener un ataque cardíaco. Come mucha cantidad de frutas, verduras, fibra y aceites saludables.
- Estrés. El estrés emocional, como la ira extrema, puede aumentar el riesgo de tener un ataque cardíaco.
- Consumo de drogas ilícitas. La cocaína y las metanfetamina son estimulantes. Pueden provocar un espasmo de la arteria coronaria y ocasionar un ataque cardíaco.
- Antecedentes de preeclampsia. Esta afección también provoca presión arterial alta durante el embarazo y aumenta el riesgo de padecer una enfermedad cardíaca alguna vez en la vida.
- Una afección autoinmunitaria. Las afecciones como la artritis reumatoidea o el lupus pueden aumentar el riesgo de tener un ataque cardíaco.
Complicaciones
Las complicaciones por un ataque cardíaco suelen deberse a daños en el músculo cardíaco. Estas son algunas de las posibles complicaciones de un ataque cardíaco:
- Ritmos cardíacos irregulares o inusuales (arritmias). Los daños por un ataque cardíaco pueden afectar el desplazamiento de las señales eléctricas en el corazón y producir cambios en los latidos cardíacos. Algunos cambios pueden ser graves y mortales.
- Choque cardiógeno. Esta afección poco frecuente ocurre cuando el corazón, de manera repentina, no puede bombear sangre.
- Insuficiencia cardíaca. Si el tejido del músculo cardíaco se ha dañado gravemente, es posible que el corazón no pueda bombear sangre. La insuficiencia cardíaca puede ser temporal o de larga duración (crónica).
- Inflamación del tejido en forma de saco que rodea al corazón (pericarditis). A veces, el ataque cardíaco desencadena una reacción defectuosa del sistema inmunitario. Esta afección puede llamarse síndrome de Dressler, síndrome posterior a un infarto de miocardio o síndrome de lesión poscardíaca.
- Paro cardíaco. El corazón se detiene sin señales previas. Un cambio repentino en las señales cardíacas provoca un paro cardíaco repentino. Un ataque cardíaco aumenta el riesgo de sufrir esta afección mortal, que si no se trata de forma inmediata, puede provocar la muerte (muerte cardíaca súbita).
Prevención
Nunca es demasiado tarde para tomar medidas para prevenir un ataque cardíaco, incluso si ya has tenido uno. A continuación, te presentamos maneras de prevenir un ataque cardíaco.
- Mantén un estilo de vida saludable. No fumes. Mantén un peso saludable con una dieta saludable para el corazón. Haz ejercicio con regularidad y controla el estrés.
- Controla otras afecciones médicas. Algunas afecciones, como la presión arterial alta y la diabetes, pueden aumentar el riesgo de sufrir ataques cardíacos. Consulta al proveedor de atención médica con qué frecuencia debes controlarte.
- Toma los medicamentos según lo indicado. El proveedor de atención médica puede recetar medicamentos para proteger y mejorar la salud del corazón.
También se recomienda aprender a hacer reanimación cardiopulmonar correctamente para que puedas ayudar a una persona que está teniendo un ataque cardíaco. Considera hacer un curso acreditado de primeros auxilios en el que te enseñen a hacer reanimación cardiopulmonar y a utilizar un desfibrilador externo automático.
Diagnóstico
Idealmente, el proveedor de atención médica debe examinarte durante los exámenes periódicos en busca de factores de riesgo que puedan ocasionar un ataque cardíaco.
A menudo, un ataque cardíaco se diagnostica en un entorno de emergencias. Si tuviste o tienes un ataque cardíaco, los proveedores de atención médica tomarán medidas inmediatas para tratar tu afección. Si puedes responder preguntas, es posible que te pregunten sobre tus síntomas y tus antecedentes médicos.
El diagnóstico de un ataque cardíaco incluye controlar la presión arterial, el pulso y la temperatura. Se hacen pruebas para determinar cómo está latiendo el corazón y revisar el estado general de salud.
Pruebas
Las pruebas para diagnosticar un ataque cardíaco incluyen las siguientes:
- Electrocardiograma (ECG). Esta primera prueba para diagnosticar un ataque cardíaco registra las señales eléctricas a medida que se desplazan por el corazón. Se colocan parches adhesivos (electrodos) en el pecho y, a veces, en los brazos y las piernas. Las señales se registran como ondas y se muestran en una pantalla o se imprimen en papel. Un electrocardiograma puede mostrar si estás teniendo o has tenido un ataque cardíaco.
- Análisis de sangre. Algunas proteínas cardíacas se filtran lentamente a la sangre después del daño ocasionado por un ataque cardíaco. Se pueden hacer análisis de sangre para comprobar la presencia de estas proteínas (marcadores cardíacos).
- Radiografía de tórax. La radiografía de tórax muestra la condición y el tamaño del corazón y los pulmones.
- Ecocardiograma. Las ondas sonoras (ecografía) crean imágenes del corazón en movimiento. Esta prueba puede mostrar el flujo sanguíneo a través del corazón y las válvulas cardíacas. Un ecocardiograma puede ayudar a identificar si un área del corazón está dañada.
- Cateterismo coronario (angiografía). Se introduce una sonda larga y fina (catéter) en una arteria, generalmente en la pierna, y se guía hasta llegar al corazón. El tinte fluye a través del catéter para ayudar a que las arterias se vean más claramente en las imágenes realizadas durante la prueba.
- tomografía computarizada cardíaca o imágenes por resonancia magnética cardíaca. Estas pruebas generan imágenes del corazón y el pecho. Las tomografía computarizada cardiacas usan rayos X. La imágenes por resonancia magnética cardíaca usa un campo magnético y ondas de radio para generar imágenes del corazón. Para ambas pruebas, generalmente debes acostarte en una mesa que se desliza dentro de una máquina larga en forma de tubo. Ambas pruebas se pueden usar para diagnosticar problemas del corazón. Pueden ayudar a mostrar la gravedad del daño cardíaco.
Tratamiento
Cada minuto que pasa después de tener un ataque cardíaco, se daña o muere más tejido cardíaco. Es necesario el tratamiento de urgencia para corregir el flujo sanguíneo y restablecer los niveles de oxígeno. Se administra oxígeno inmediatamente. El tratamiento específico para el ataque cardíaco depende de si la obstrucción del flujo sanguíneo es parcial o total.
Medicamentos
Estos son algunos medicamentos para tratar un ataque cardíaco:
- Aspirina. La aspirina reduce la coagulación de la sangre. Ayuda a mantener la sangre en movimiento a través de una arteria estrechada. Si llamas al 911 o al número de emergencia local, es posible que se te indique que mastiques una aspirina. Es posible que los proveedores de atención médica de emergencias te den una aspirina de inmediato.
- Trombolíticos o fibrinolíticos. Estos medicamentos ayudan a desintegrar los coágulos sanguíneos que bloquean el flujo sanguíneo hacia el corazón. Cuanto antes se administre un trombolítico después de un ataque cardíaco, menor daño sufrirá el corazón y habrá mayores probabilidades de supervivencia.
- Otros medicamentos anticoagulantes. Puede administrarse un medicamento conocido como heparina por intravenosa o mediante una inyección. La heparina hace que la sangre sea menos pegajosa y menos propensa a formar coágulos.
- Nitroglicerina. Este medicamento ensancha los vasos sanguíneos. Ayuda a mejorar el flujo sanguíneo hacia el corazón. La nitroglicerina sirve para tratar el dolor repentino en el pecho (angina de pecho). Se administra en forma de pastilla que se coloca debajo de la lengua, como pastilla para tragar o como una inyección.
- Morfina. Este medicamento se administra para aliviar el dolor en el pecho que no desaparece con nitroglicerina.
- Betabloqueadores. Estos medicamento disminuyen los latidos del corazón y la presión arterial. Los betabloqueadores pueden limitar la cantidad de daño en el músculo cardíaco y evitar los ataques cardíacos futuros. Se administran a la mayoría de las personas que están sufriendo un ataque cardíaco.
- Inhibidores de la Enzima convertidora de la angiotensina. Estos medicamentos disminuyen la presión arterial y la sobrecarga del corazón.
- Estatinas. Estos medicamentos ayudan a disminuir los niveles de colesterol poco saludables. El exceso de colesterol malo (lipoproteína de baja densidad, o LDL) puede bloquear las arterias.
Cirugía y otros procedimientos
Si tuviste un ataque cardíaco, se puede hacer una cirugía o un procedimiento para abrir la arteria bloqueada. Las cirugías y los procedimientos para tratar un ataque cardíaco incluyen:
-
Angioplastia coronaria y colocación de estents. Este procedimiento se realiza para abrir las arterias cardíacas obstruidas. También puede llamarse intervención coronaria percutánea. Si tuviste un ataque cardíaco, este procedimiento suele realizarse durante un procedimiento utilizado para encontrar las obstrucciones (cateterismo cardíaco).
Durante la angioplastia, el médico del corazón (cardiólogo) guía una sonda (catéter) fina y flexible hasta la parte estrechada de la arteria cardíaca. Se infla un pequeño globo para ayudar a ensanchar la arteria obstruida y mejorar el flujo sanguíneo.
Durante una angioplastia, se puede colocar una pequeña sonda de malla de alambre (estent) en la arteria. El estent ayuda a mantener la arteria abierta. Disminuye el riesgo de que la arteria se vuelva a estrechar. Algunos estents están recubiertos con un medicamento que ayuda a mantener las arterias abiertas.
- Cirugía de baipás de las arterias coronarias. Esta es una cirugía a corazón abierto. El cirujano toma un vaso sanguíneo sano de otra parte del cuerpo para crear una nueva vía para la sangre en el corazón. Luego la sangre circula alrededor de la arteria coronaria obstruida o estrechada. La cirugía de baipás de las arterias coronarias se puede hacer como cirugía de urgencia en el momento de un ataque cardíaco. A veces, se hace unos pocos días después, cuando el corazón ya se recuperó un poco.
Rehabilitación cardíaca
La rehabilitación cardíaca es un programa de ejercicio educativo y personalizado que te enseña formas de mejorar la salud del corazón después de la cirugía cardíaca. Se centra en hacer ejercicio, seguir una dieta saludable para el corazón, manejar el estrés y regresar poco a poco a las actividades habituales. La mayoría de los hospitales ofrece la rehabilitación cardíaca desde que se está en el hospital. El programa por lo general sigue durante unas semanas o meses después del regreso a casa.
En general, las personas que asisten a rehabilitación cardíaca después de un ataque cardíaco viven más tiempo y son menos propensas a tener otro ataque cardíaco o presentar complicaciones a partir de este evento. Si no se recomienda la rehabilitación cardíaca durante tu hospitalización, consulta con tu proveedor de atención médica al respecto.
Autocuidados
Si quieres mejorar la salud del corazón, sigue estos pasos:
- Haz ejercicio. El ejercicio regular ayuda a mejorar la salud del corazón. Como meta general, procura realizar al menos 30 minutos de actividad física moderada o intensa cinco o más días a la semana. Si tuviste un ataque cardíaco o cirugía cardíaca, es posible que te recomienden restricciones a la actividad. Pregúntale al proveedor de atención médica qué es lo mejor para ti.
- Adopta una alimentación saludable para el corazón. Evita o limita las comidas con muchas grasas saturadas, grasa trans, sal y azúcar. Elige granos integrales, frutas, verduras y proteínas magras, como el pescado y los frijoles.
- Mantén un peso saludable. El exceso de peso sobrecarga al corazón. El sobrepeso aumenta el riesgo de colesterol alto, presión arterial alta y diabetes.
- No fumes. Lo más importante que puedes hacer para mejorar la salud del corazón es dejar de fumar. Además, evita la exposición al humo de segunda mano. Si necesitas dejar de fumar, pídele ayuda al proveedor de atención médica.
- Limita el consumo de alcohol. Si eliges beber alcohol, hazlo con moderación. En los adultos sanos, beber con moderación significa una bebida al día en el caso de las mujeres y hasta dos bebidas al día en el caso de los hombres.
- Hazte exámenes médicos regulares. Algunos de los principales factores de riesgo de un ataque cardíaco (como el colesterol alto, la presión arterial alta y la diabetes) no ocasionan síntomas al principio.
- Controla la presión arterial, el colesterol y la glucosa en la sangre. Consulta con el proveedor de atención médica con qué frecuencia debes controlarte la presión arterial, la glucosa en la sangre y los niveles de colesterol.
- Controla el estrés. Busca maneras de reducir el estrés emocional. Hacer más ejercicio, practicar la atención plena y conectarte con otras personas en grupos de apoyo son algunas maneras de aliviar el estrés.
Estrategias de afrontamiento y apoyo
Tener un ataque cardíaco asusta. Conversar sobre tus sentimientos con el proveedor de atención médica, un miembro de la familia o un amigo puede ayudar. También puedes considerar hablar con un proveedor de atención médica especializado en salud mental o unirte a un grupo de apoyo. Los grupos de apoyo te permiten ponerte en contacto con otras personas que atravesaron eventos similares.
Si te sientes triste, asustado o deprimido, díselo al proveedor de atención médica. Los programas de rehabilitación cardíaca pueden ayudar a prevenir o tratar la depresión después de un ataque cardíaco.
El sexo después de un ataque cardíaco
Si bien a algunas personas les preocupa tener relaciones sexuales después de un ataque cardíaco, en la mayoría de los casos, la mayoría puede regresar a la actividad sexual de manera segura una vez recuperados. Sin embargo, primero debes hablar con el proveedor de atención médica. El momento para retomar las relaciones sexuales dependerá de tu comodidad física, la preparación emocional y la actividad sexual previa.
Algunos medicamentos para el corazón pueden afectar la función sexual. Si tienes problemas de disfunción sexual, habla con el proveedor de atención médica.
Preparación para la consulta
Por lo general, un ataque cardíaco se diagnostica en una sala de emergencias. Sin embargo, si te preocupa el riesgo de sufrir un ataque cardíaco, habla con tu proveedor de atención médica. Se puede hacer una evaluación de riesgo cardiovascular para determinar tu nivel de riesgo.
Es posible que se te remita a un médico capacitado en enfermedades cardíacas (cardiólogo).
A continuación, encontrarás información que te ayudará a prepararte para tu cita médica.
Lo que puedes hacer
Cuando programes la cita médica, pregunta si hay algo que debas hacer por adelantado, como restringir tu dieta. Por ejemplo, es posible que no debas comer ni beber por un tiempo antes de una prueba de colesterol.
Prepara una lista de lo siguiente:
- Tus síntomas, incluso aquellos que no parezcan estar relacionados con la enfermedad cardíaca, y cuándo comenzaron
- Los antecedentes familiares de problemas de corazón, como las enfermedades cardíacas, los accidentes cerebrovasculares, la hipertensión arterial, la diabetes o los ataques cardíacos a edad temprana, entre otros
- Información personal importante, como episodios de mucho estrés o cambios recientes en tu vida
- Todos los medicamentos, vitaminas y otros suplementos que tomes, incluida la dosis
- Preguntas para hacerle al proveedor de atención médica
Pídele a un familiar o amigo que te acompañe, de ser posible, para ayudarte a recordar la información que recibas.
Estas son algunas preguntas sobre la prevención de los ataques cardíacos que puedes hacerle al proveedor de atención médica:
- ¿Qué pruebas necesito hacerme para determinar el estado de salud actual de mi corazón?
- ¿Qué alimentos debería comer o evitar?
- ¿Cuál es el nivel adecuado de actividad física?
- ¿Con qué frecuencia tengo que realizarme un examen para detectar una enfermedad cardíaca?
- Tengo otras afecciones médicas. ¿Cuál es la mejor manera de controlarlas en conjunto?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar de tu médico
Es probable que el proveedor de atención médica te haga preguntas, como las siguientes:
- ¿Cuál es la gravedad de los síntomas?
- ¿Tienes síntomas de forma constante, o aparecen y desaparecen?
- ¿Hay algo que parezca mejorar los síntomas?
- Cuando tienes dolor en el pecho, ¿mejora con el descanso?
- ¿Existe algo que haga que los síntomas empeoren?
- Cuando tienes dolor en el pecho, ¿la actividad extenuante lo empeora?
- ¿Tienes diagnóstico de presión arterial alta, diabetes o colesterol alto?
Qué puedes hacer mientras tanto
Nunca es demasiado pronto para hacer cambios saludables en el estilo de vida, como dejar de fumar, comer alimentos saludables y ser más activo. Estos son pasos importantes para prevenir los ataques cardíacos y mejorar la salud en general.
Last Updated Jul 19, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use




