Disfagia
Perspectiva general
La disfagia es un término médico que hace referencia a la dificultad para tragar. Esta afección puede ser dolorosa. En algunos casos, la deglución es imposible.
La dificultad ocasional para tragar, como cuando comes demasiado rápido o no masticas lo suficiente tu comida, no suele ser motivo de preocupación. Sin embargo, la disfagia persistente puede ser una enfermedad grave que requiere tratamiento.
La disfagia puede manifestarse a cualquier edad, pero es más común en adultos mayores. Las causas de los problemas de deglución varían y el tratamiento depende de la causa.
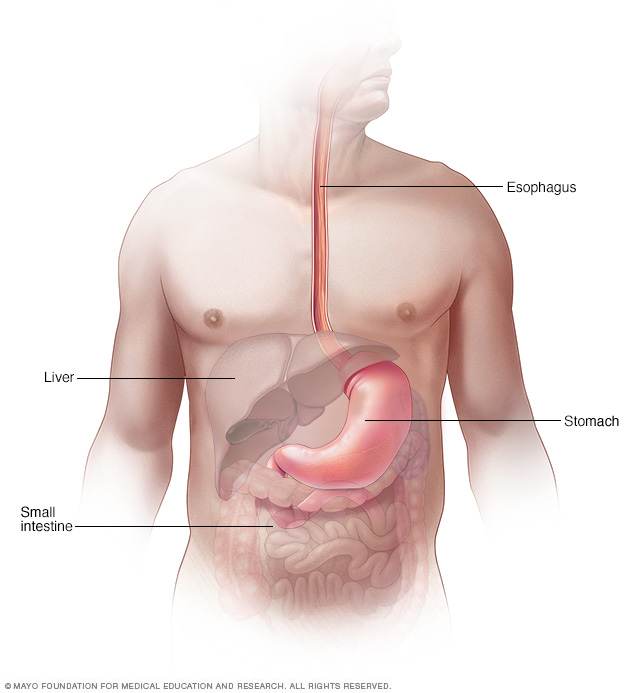
El esófago es un conducto muscular que conecta la boca y el estómago. Los anillos musculares llamados esfínteres se contraen y relajan para permitir el paso de alimentos y líquidos.
Síntomas
Entre los síntomas de la disfagia, se pueden incluir los siguientes:
- Dolor al tragar
- Incapacidad para tragar
- Sensación de que la comida se atasca en la garganta, el pecho, o detrás del esternón
- Babeo
- Ronquera
- Reflujo de la comida o regurgitación
- Acidez estomacal frecuente
- Alimentos o ácido estomacal que refluye a la garganta
- Pérdida de peso
- Tos o arcadas al tragar
Cuándo consultar al médico
Consulta con tu profesional de la salud si regularmente tienes dificultades para tragar, si bajas de peso o si la disfagia viene acompañada de regurgitación o vómitos.
Si una obstrucción dificulta la respiración, llama a emergencias inmediatamente. Si no puedes tragar porque sientes que la comida se queda atascada en la garganta o el pecho, acude al departamento de emergencias más cercano.
Causas
La deglución es compleja y en ella participan varios músculos y nervios. Cualquier afección que debilite o dañe los músculos y los nervios, o que cause un estrechamiento de la parte posterior de la garganta o del esófago puede causar disfagia.
La disfagia suele estar incluida en una de las siguientes categorías.
Disfagia esofágica
La disfagia esofágica se refiere a la sensación de que los alimentos se pegan o se quedan atascados en la base de la garganta o en el pecho después de haber comenzado a tragar. Algunas de las causas de la disfagia esofágica incluyen las siguientes:
- Acalasia. Es una afección que deriva en problemas para tragar. Los nervios o músculos dañados hacen que el esófago tenga dificultad para comprimir los alimentos y líquidos en el estómago. Tiende a empeorar con el paso del tiempo.
- Espasmo esofágico. Esta afección causa contracciones descoordinadas y de mucha presión en el esófago, generalmente después de tragar. El espasmo esofágico afecta los músculos involuntarios de las paredes de la parte inferior del esófago.
- Estrechamiento del esófago. El estrechamiento del esófago, que se conoce como constricción, puede atascar trozos grandes de alimento. Los tumores o el tejido cicatricial, a menudo causados por la enfermedad por reflujo gastroesofágico, pueden causar estrechamiento.
- Tumores esofágicos. La dificultad para tragar tiende a empeorar de manera progresiva cuando hay tumores esofágicos. El crecimiento de tumores hace que el esófago se vaya estrechando constantemente.
- Cuerpos extraños. A veces, los alimentos u otros objetos pueden obstruir, de manera parcial, la garganta o el esófago. Los adultos mayores con dentaduras postizas y las personas que tienen dificultad para masticar los alimentos tienen más probabilidades de que un trozo de alimento se quede atascado en la garganta o en el esófago.
- Anillo esofágico. El estrechamiento de la parte inferior del esófago puede ocasionalmente causar dificultad para tragar los alimentos sólidos.
- Enfermedad por reflujo gastroesofágico. Los ácidos estomacales que vuelven al esófago pueden dañar los tejidos del esófago. Esto puede derivar en espasmos o en la formación de cicatrices que estrecharán la parte inferior del esófago.
- Esofagitis eosinofílica. Es una enfermedad del sistema inmunitario. Se produce cuando los glóbulos blancos, llamados eosinófilos, se acumulan en el esófago.
- Esclerodermia. La esclerodermia causa la aparición de tejido cicatricial, que hará que los tejidos sean más rígidos y duros. Esto puede debilitar el esfínter esofágico inferior. Como resultado, el ácido se acumula en el esófago y causa acidez estomacal frecuente.
- Radioterapia. Este tratamiento contra el cáncer puede llevar a inflamación y cicatrices en el esófago.
Disfagia orofaríngea
Ciertas afecciones pueden debilitar los músculos de la garganta, lo que dificulta el paso de los alimentos de la boca a la garganta y al esófago al tragar. Una persona podría atragantarse, tener arcadas o toser al intentar tragar, o bien tener la sensación de que los alimentos o los líquidos bajan por la tráquea o suben por la nariz. Esto puede causar neumonía.
Entre las causas de disfagia orofaríngea, se incluyen las siguientes:
- Trastornos neurológicos. Algunos trastornos, como la esclerosis múltiple, la distrofia muscular y la enfermedad de Parkinson, pueden causar disfagia.
- Daños neurológicos. Un daño neurológico repentino, como, por ejemplo, a causa de un accidente cerebrovascular o una lesión del cerebro o de la médula espinal, puede afectar la capacidad de tragar.
- Un divertículo faringoesofágico, también conocido como divertículo de Zenker. Una bolsa pequeña, llamada divertículo, que se forma y acumula partículas de comida en la garganta, por lo general justo encima del esófago, y genera dificultad para tragar, gorjeos, mal aliento y la necesidad de aclarar la garganta o toser repetidamente.
- Cáncer. Algunos tipos de cáncer y algunos tratamientos oncológicos, como la radioterapia, pueden causar dificultad para tragar.
Factores de riesgo
A continuación, se presentan algunos factores de riesgo de la disfagia:
- Envejecimiento. Los adultos mayores tienen mayor riesgo de padecer dificultades para tragar. Esto se debe al envejecimiento de forma natural, al desgaste del esófago y a un riesgo mayor de padecer ciertas afecciones, como un accidente cerebrovascular o la enfermedad de Parkinson. Sin embargo, la disfagia no se considera un signo típico del envejecimiento.
- Ciertas afecciones médicas, Las personas con ciertos trastornos neurológicos o del sistema nervioso son más propensas a tener dificultades para tragar.
Complicaciones
La dificultad para deglutir puede provocar lo siguiente:
- Desnutrición, pérdida de peso y deshidratación. La disfagia puede hacer difícil ingerir suficiente alimento y líquido.
- Neumonía por aspiración. Los alimentos o los líquidos que ingresan en las vías respiratorias durante los intentos de deglución pueden causar neumonía por aspiración debido a que los alimentos introducen bacterias en los pulmones.
- Atragantamiento. Un alimento atorado en la garganta puede causar atragantamiento. Si el alimento bloquea completamente las vías respiratorias y nadie interviene con una maniobra de Heimlich exitosa, puede producirse la muerte.
Prevención
Aunque las dificultades para tragar no se pueden prevenir, puedes reducir el riesgo de padecer dificultades ocasionales para tragar si comes lentamente y masticas bien los alimentos. Sin embargo, si tienes síntomas de disfagia, consulta a un profesional de la salud.
Si tienes una enfermedad por reflujo gastroesofágico, consulta a un profesional de la salud para seguir un tratamiento.
Diagnóstico
Es probable que un miembro del equipo para la atención de tu salud te pida una descripción y un registro de las veces que has tenido dificultades para tragar, te realice un examen físico y utilice varias pruebas para determinar la causa de tu problema de deglución.
Entre los estudios, se pueden incluir los siguientes:
-
Radiografía con un medio de contraste (radiografía con bario). Bebes una solución de bario que recubre el esófago, lo cual permite que se vea mejor en las radiografías. De ese modo, tu equipo de atención médica puede ver los cambios en la forma de tu esófago y puede evaluar la actividad muscular.
Es posible que también te pidan tragar comida sólida o una pastilla recubierta con bario. Esto le permite al equipo de atención médica observar los músculos de la garganta cuando tragas o buscar obstrucciones en el esófago que no se podrían haber visto con la solución líquida de bario.
- Estudio dinámico de deglución. Este estudio consiste en tragar alimentos recubiertos de bario y de diferentes consistencias para ver cómo bajan por la garganta. Las imágenes pueden revelar problemas en la coordinación de los músculos de la boca y de la garganta cuando tragas. También pueden mostrar si los alimentos están entrando en la vía respiratoria.
- Endoscopia. La endoscopia consiste en pasar un instrumento fino, flexible y ligero (endoscopio) por la garganta. Esto le permite a tu equipo de atención médica examinar el esófago. Se pueden extraer muestras de tejido llamadas biopsias. Las muestras se estudian para detectar inflamación, esofagitis eosinofílica, estrechamiento o un tumor.
- Evaluación endoscópica de la deglución por fibra óptica. Durante un estudio para la evaluación endoscópica de la deglución por fibra óptica, un profesional de la salud examina la garganta con un endoscopio mientras tragas.
- Examen del músculo esofágico llamado manometría. En la manometría, se inserta una pequeña sonda en el esófago y se conecta a un registrador de presión para medir las contracciones musculares del esófago a medida que tragas.
- Exploraciones por imágenes. Pueden incluir una tomografía computarizada, que combina una serie de radiografías y un procesamiento por computadora para crear imágenes transversales de los huesos y tejidos blandos del cuerpo, o una resonancia magnética, que utiliza un campo magnético y ondas de radio para crear imágenes detalladas de los órganos y los tejidos.
Tratamiento
El tratamiento de la disfagia depende del tipo o de la causa del trastorno de deglución.
Disfagia orofaríngea
Si tienes disfagia orofaríngea, es posible que te remitan a un terapeuta del habla o la deglución. La terapia podría incluir lo siguiente:
- Ejercicios de aprendizaje. Algunos ejercicios podrían ayudarte a coordinar los músculos de deglución o a estimular los nervios que provocan el reflejo de deglución.
- Aprender técnicas de deglución. También podrías aprender maneras de colocar la comida en la boca o formas de posicionar el cuerpo y la cabeza para ayudarte a deglutir. Los ejercicios y las técnicas nuevas de deglución podrían ayudarte si la disfagia tiene como causa problemas neurológicos, como la enfermedad de Alzheimer o la enfermedad de Parkinson.
Disfagia esofágica
Los enfoques de tratamiento para la disfagia esofágica incluyen los siguientes:
- Dilatación esofágica. La dilatación implica colocar un endoscopio en el esófago e inflar un globo que tiene adherido para dilatarlo. El tratamiento se usa para la acalasia, la estenosis esofágica, los trastornos de motilidad o un anillo de tejido irregular en la unión del esófago y el estómago, lo que se conoce como anillo de Schatzki. También se pueden introducir a través de la boca tubos largos y flexibles de distintos diámetros en el esófago para tratar las constricciones y los anillos.
- Cirugía. En el caso de un tumor esofágico, de acalasia o de divertículos faringoesofágicos, es posible que necesites cirugía para despejar la vía esofágica.
-
Medicamentos. A la dificultad para deglutir provocada por la enfermedad por reflujo gastroesofágico se la puede tratar con medicamentos que se venden con receta médica para reducir el ácido estomacal. Es posible que necesites tomar estos medicamentos durante un período prolongado.
Podrían recomendarse medicamentos corticoides para la esofagitis eosinofílica. Para el espasmo esofágico, los relajantes musculares suaves podrían ayudar.
- Alimentación. Dependiendo de la causa de la disfagia, podrían recetarte una dieta especial para aliviar los síntomas. Si tienes esofagitis eosinofílica, es posible que se utilice la alimentación a modo de tratamiento.
Disfagia grave
Si la dificultad para tragar te impide comer y beber lo suficiente y el tratamiento no te permite tragar de forma segura, es posible que te recomienden una sonda de alimentación. Mediante una sonda de alimentación, se te proporcionarán nutrientes sin necesidad de que tragues.
Cirugía
La cirugía puede ser necesaria para aliviar los problemas de deglución causados por un estrechamiento o por obstrucciones en la garganta. Las obstrucciones incluyen espolones óseos, parálisis de las cuerdas vocales, divertículos faringoesofágicos, enfermedad por reflujo gastroesofágico y acalasia. El cáncer de esófago también se puede tratar con cirugía. La terapia del habla y la deglución generalmente es útil después de la cirugía.
El tipo de tratamiento quirúrgico depende de la causa de la disfagia. Algunos ejemplos son los siguientes:
- Miotomía laparoscópica de Heller. Esto consiste en cortar el músculo del extremo inferior del esófago (esfínter esofágico). En las personas que tienen acalasia, el esfínter esofágico no se abre y libera la comida en el estómago. La miotomía de Heller ayuda a corregir este problema.
- Miotomía endoscópica por vía oral. El procedimiento para la miotomía endoscópica por vía oral consiste en hacer una incisión en el recubrimiento interno del esófago para tratar la acalasia. Luego, como en una miotomía de Heller, el cirujano o gastroenterólogo corta el músculo en el extremo inferior del esfínter esofágico.
- Colocación de un estent. Se puede utilizar un cilindro metálico o plástico, llamado estent, para mantener abierta la parte estrecha u obstruida del esófago. Algunos estents son permanentes, como los de las personas con cáncer de esófago, mientras que otros se retiran más tarde.
- Toxina botulínica A (bótox). Se puede inyectar dentro del músculo en el extremo del esófago o esfínter esofágico. Esto hace que se relaje y mejora la deglución en casos de acalasia. Menos invasiva que la cirugía, esta técnica podría requerir administrar más inyecciones en el futuro. Es necesario hacer estudios adicionales.
Estilo de vida y remedios caseros
Si tienes dificultad para tragar, no olvides visitar a un profesional de la salud. También puedes adoptar estas sugerencias que te servirán para aliviar los síntomas:
- Cambiar tus hábitos alimenticios. Intentar comer porciones más pequeñas con más frecuencia. Cortar los alimentos en trozos más pequeños, masticarlos bien y comer más despacio. Si tienes dificultad para tragar líquidos, hay productos que puedes comprar para espesarlos.
- Probar alimentos con diferentes texturas para ver si algunas te causan más problemas. Los líquidos livianos, como el café o el jugo, son problemáticos para algunas personas y los alimentos pegajosos, como la mantequilla de maní o el dulce de leche, pueden dificultar la deglución. Evitar los alimentos que te causen problemas.
- Limitar el consumo de alcohol y de cafeína. Estos pueden secar la boca y la garganta, lo que dificulta más la deglución.
Preparación antes de la cita
Consulta con un profesional de la salud si tienes problema de deglución. Según la presunta causa, podrían derivarte a un especialista de nariz, garganta y oído, un médico que se especialice en el tratamiento de trastornos digestivos (gastroenterólogo) o un médico que se especialice en enfermedades del sistema nervioso (neurólogo).
A continuación, encontrarás información que te ayudará a prepararte para la cita.
Qué puedes hacer
Cuando programes la cita médica, pregunta si debes hacer algo con anticipación; por ejemplo, restringir tu dieta.
Prepara una lista de lo siguiente:
- Tus síntomas, incluidos los que no parecen estar relacionados con el motivo de tu cita, y la fecha aproximada en que comenzaron
- Información personal clave, incluso las situaciones estresantes o los cambios recientes en tu vida
- Todos los medicamentos, las vitaminas y los suplementos que tomes, incluidas las dosis
- Preguntas para hacerle a tu equipo de atención médica
En el caso de la disfagia, estas son algunas de las preguntas que puedes hacer:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Cuáles son otras causas posibles?
- ¿Qué pruebas será necesario hacerme?
- ¿Esta afección es temporal o crónica?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlar estas enfermedades de manera conjunta?
- ¿Tengo que limitar mi dieta?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
Qué esperar del médico
Es probable que el equipo de atención médica te haga varias preguntas como las siguientes:
- ¿Han sido los síntomas continuos u ocasionales?
- ¿Hay algo que haga que los síntomas mejoren?
- ¿Hay algo que parezca empeorar los síntomas? Por ejemplo, ¿hay ciertos alimentos que te cueste tragar más que otros?
- ¿Tienes dificultad para tragar sólidos, líquidos o ambos?
- ¿Toses o tienes arcadas cuando intentas tragar?
- ¿Primero tuviste problemas para tragar alimentos sólidos y, luego, para tragar líquidos?
- ¿Devuelves la comida (regurgitas) luego de tragarla?
- ¿Alguna vez has vomitado sangre o una sustancia de color negro?
- ¿Bajaste de peso?
Qué puedes hacer mientras tanto
Hasta que tengas la cita médica, podría ser útil masticar los alimentos más despacio y con más cuidado que lo habitual. Si tienes acidez estomacal o enfermedad por reflujo gastroesofágico, trata de comer porciones más pequeñas y no comer justo antes de acostarte. Los antiácidos que puedas obtener sin una receta médica también podrían ayudarte temporalmente.
Last Updated Dec 30, 2023
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



