Gastritis
Perspectiva general
La gastritis es un término general para un grupo de enfermedades con un punto en común: la inflamación del revestimiento del estómago. La inflamación de la gastritis generalmente se produce por la misma infección bacteriana que provoca la mayoría de las úlceras estomacales o por el uso habitual de ciertos analgésicos. Beber demasiado alcohol también puede contribuir a la gastritis.
Es posible que la gastritis aparezca de manera repentina (gastritis aguda) o lentamente con el tiempo (gastritis crónica). En algunos casos, la gastritis puede producir úlceras y un mayor riesgo de sufrir cáncer de estómago. Sin embargo, para la mayoría de las personas, la gastritis no es grave y mejora rápidamente con tratamiento.
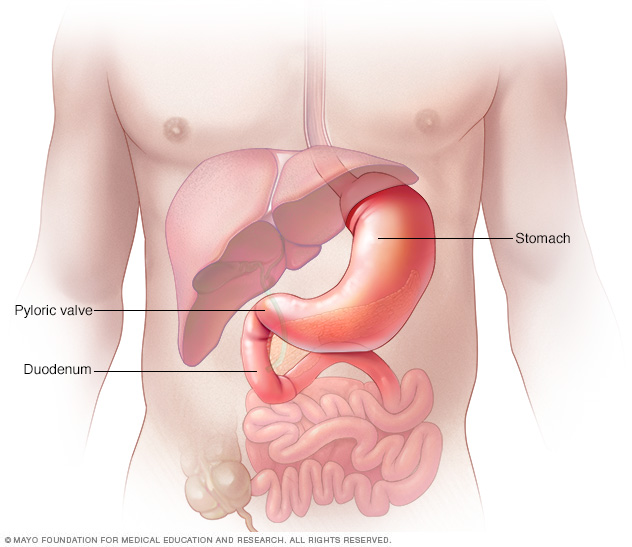
El estómago es un saco muscular de tamaño similar al de un melón pequeño que se expande al comer o beber. Tiene capacidad para hasta un galón (3,8 litros) de comida o líquido. Una vez que el estómago desintegra la comida, una serie de fuertes contracciones musculares, llamadas ondas peristálticas, empujan la comida hacia la válvula pilórica. Esta válvula la conduce a la parte superior del intestino delgado, conocida como duodeno.
Síntomas
La gastritis no siempre causa síntomas, pero, cuando lo hace, pueden incluir:
- Malestar, dolor punzante o ardor, denominado indigestión, en la parte superior del abdomen que puede empeorar o mejorar cuando comes.
- Tener náuseas.
- Vómitos.
- Sensación de saciedad en la parte superior del abdomen luego de haber comido.
Cuándo consultar con el médico
Casi todas las personas han tenido indigestión o irritación estomacal en algún momento de sus vidas. Por lo general, la indigestión no dura mucho y no requiere atención médica. Si tienes síntomas de gastritis durante una semana o más, consulta a tu profesional de atención médica.
Busca atención médica de inmediato si tienes dolor intenso o vómitos que no te permiten retener nada de lo que comes, o bien si sientes aturdimiento o mareos. Infórmale al profesional de atención médica si el malestar estomacal se presenta después de tomar medicamentos, en especial, aspirina u otros analgésicos.
Si vomitas sangre o las heces tienen sangre o son de color negro, consulta a tu profesional de atención médica de inmediato para determinar la causa.
Causas
La gastritis es una inflamación del revestimiento del estómago. El revestimiento del estómago es una barrera mucosa que protege la pared del estómago. Una debilidad o una lesión en esa barrera permiten que los jugos digestivos dañen e inflamen el revestimiento del estómago. Muchas enfermedades y afecciones pueden aumentar el riesgo de gastritis. Entre ellas están las afecciones inflamatorias, como la enfermedad de Crohn.
Factores de riesgo
Entre los factores que aumentan el riesgo para gastritis están:
- Infección bacteriana. Una infección bacteriana denominada Helicobacter pylori o H. pylori es una de las infecciones humanas más comunes en todo el mundo. Sin embargo, solo algunas personas con la infección desarrollan gastritis u otros trastornos gastrointestinales del tracto gastrointestinal superior. Los profesionales de atención médica creen que la sensibilidad a los gérmenes podría ser hereditaria o estar causada por las elecciones de estilo de vida, como fumar y la alimentación.
- Uso frecuente de analgésicos. Los analgésicos antiinflamatorios no esteroides, o AINE, pueden causar tanto gastritis aguda como gastritis crónica. Los antiinflamatorios no esteroides incluyen ibuprofeno (Advil, Motrin IB, entre otros) y naproxeno sódico (Aleve, Anaprox DS). Utilizar estos analgésicos con regularidad o tomarlos en exceso puede dañar el revestimiento del estómago.
- Edad avanzada. Los adultos mayores corren mayor riesgo de padecer gastritis porque el revestimiento del estómago tiende a volverse más fino con la edad. El riesgo de los adultos mayores también aumenta debido a la probabilidad más alta de que tengan una infección por Helicobacter pylori o trastornos autoinmunitarios que las personas de menos edad.
- Consumo excesivo de alcohol. El alcohol puede irritar y erosionar el revestimiento del estómago, lo que lo hace más vulnerable a los jugos digestivos. Es más probable que el consumo excesivo de alcohol cause gastritis aguda.
- Estrés. El estrés intenso debido a una cirugía importante, una lesión, quemaduras o infecciones graves puede causar gastritis aguda.
- Tratamiento contra el cáncer. Los medicamentos de quimioterapia o la radioterapia pueden aumentar el riesgo de gastritis.
-
Tu propio cuerpo ataca las células del estómago. La gastritis autoinmunitaria ocurre cuando el cuerpo ataca las células que forman el revestimiento del estómago. Esta reacción puede desgastar la barrera protectora del estómago.
La gastritis autoinmunitaria es más común en personas con otros trastornos del sistema inmunitario. Entre ellos, la enfermedad de Hashimoto y la diabetes tipo 1. La gastritis autoinmunitaria también puede estar asociada a una deficiencia de vitamina B12.
- Otras enfermedades y afecciones. La gastritis puede estar asociada a otras enfermedades, como el VIH o el SIDA, la enfermedad de Crohn, la enfermedad celíaca, la sarcoidosis y las infecciones parasitarias.
Complicaciones
Si no se trata, la gastritis puede causar úlceras y sangrados estomacales. En raras ocasiones, algunos tipos de gastritis crónica pueden aumentar el riesgo para cáncer de estómago. El riesgo aumenta cuando el revestimiento estomacal es muy fino y muestra cambios en sus células.
Si los síntomas no mejoran a pesar del tratamiento de la gastritis, informa a tu profesional de atención médica.
Diagnóstico
Es probable que tu profesional de atención médica sospeche una gastritis tras hablar contigo sobre tus antecedentes médicos y realizarte un examen. Sin embargo, también es posible que te realicen una o varias de las siguientes pruebas para averiguar la causa exacta.
-
Pruebas para Helicobacter pylori. Tu profesional de atención médica puede recomendarte pruebas como un análisis de heces o una prueba de aliento para determinar si tienes Helicobacter pylori. El tipo de prueba que te hagan depende de tu situación.
Para la prueba del aliento, tienes que beber un pequeño vaso con un líquido claro e insípido que contiene carbono radioactivo. La bacteria Helicobacter pylori descompone el líquido en el estómago. Luego, soplas dentro de una bolsa que después se sella. Si estás infectado con Helicobacter pylori, la muestra de aliento contendrá el carbono radioactivo.
-
Introducir un endoscopio delgado y flexible por la garganta, que se denomina endoscopia. La endoscopia es un procedimiento para examinar el sistema digestivo con una sonda larga, delgada y equipada con una cámara diminuta, que se denomina endoscopio. El endoscopio desciende por la garganta hasta el esófago, el estómago y el intestino delgado. Mediante el endoscopio, el profesional de atención médica busca signos de inflamación. Según tu edad y tus antecedentes médicos, el profesional de atención médica puede recomendar esta prueba en primer lugar, en vez de las pruebas o análisis para detectar la Helicobacter pylori.
Si se detecta una zona sospechosa, tu profesional de atención médica puede hacer una biopsia, que consiste en extraer pequeñas muestras de tejido, para análisis en un laboratorio. La biopsia también puede mostrar la presencia de Helicobacter pylori en el revestimiento del estómago.
- Radiografía del aparato digestivo superior. Las radiografías pueden crear imágenes del esófago, el estómago y el intestino delgado para detectar cualquier anomalía. Es posible que tengas que tragar un líquido blanco y metálico que contiene bario. El líquido recubre el tubo digestivo y hace más visible la úlcera. Esto se conoce como estudio de la deglución con bario.
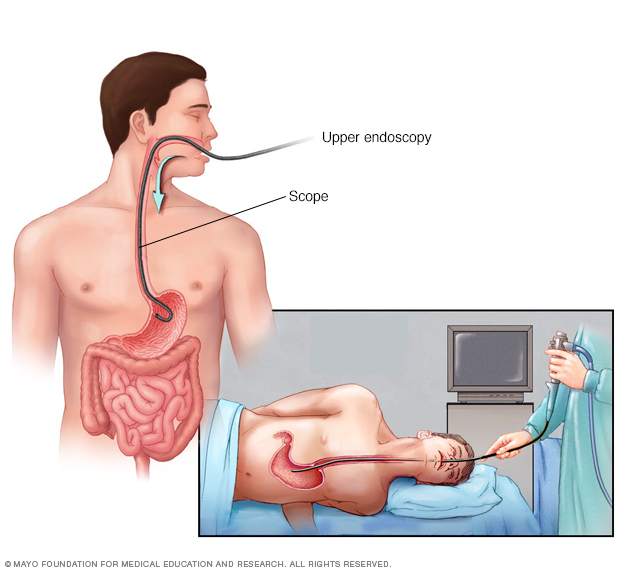
La endoscopia superior es un procedimiento que consiste en introducir un endoscopio o sonda larga y flexible por la garganta hasta el esófago. Una cámara diminuta en el extremo del endoscopio permite ver el esófago, el estómago y el comienzo del intestino delgado o duodeno.
Tratamiento
El tratamiento de la gastritis depende de la causa específica. La gastritis aguda causada por los medicamentos antiinflamatorios no esteroides o por el alcohol puede aliviarse al dejar de consumir esas sustancias.
Estos son algunos medicamentos que se usan para tratar la gastritis:
- Antibióticos para eliminar la Helicobacter pylori. Si tienes H. pylori en el tubo digestivo, tu profesional de atención médica puede recomendarte una combinación de antibióticos para eliminar los gérmenes. Asegúrate de tomar el tratamiento completo con el antibiótico recetado; generalmente se toma durante 7 a 14 días. También puedes tomar un medicamento para bloquear la producción de ácido. Una vez termines el tratamiento, el profesional de atención médica volverá a hacerte un análisis para detectar la Helicobacter pylori con el fin de asegurarse de que se haya destruido.
-
Medicamentos que bloquean la producción de ácido y promueven la recuperación. Los inhibidores de la bomba de protones reducen el ácido al bloquear la actividad celular que produce ácido. Los inhibidores de la bomba de protones pueden recetarse o comprarse sin receta médica.
El uso prolongado de los inhibidores de la bomba de protones, especialmente en dosis altas, puede aumentar el riesgo de fracturas de cadera, muñeca y columna vertebral. Pregúntale a tu profesional de atención médica si un suplemento de calcio podría reducir ese riesgo.
- Medicamentos para reducir la producción de ácido. Los bloqueadores de ácido, también denominados antihistamínicos, reducen la cantidad de ácido que se libera en el tubo digestivo, lo cual alivia el dolor de la gastritis y promueve la recuperación. Es posible que te receten un bloqueador de la acidez, o puedes comprarlo sin receta médica.
- Medicamentos que neutralizan el ácido estomacal. Tu profesional de atención médica puede incluir un antiácido en tu tratamiento. Los antiácidos neutralizan el ácido estomacal existente y pueden brindar un rápido alivio del dolor. Ayudan a aliviar los síntomas de forma inmediata, pero generalmente no se usan como tratamiento principal. Algunos de los efectos secundarios de los antiácidos pueden ser estreñimiento o diarrea, según los componentes principales. Los inhibidores de la bomba de protones y los bloqueadores de ácido son más eficaces y tienen menos efectos secundarios.
Estilo de vida y remedios caseros
Los síntomas podrían aliviarse si:
- No bebes alcohol. El alcohol puede irritar el revestimiento mucoso del estómago.
- Consideras la posibilidad de cambiar los analgésicos. Si tomas analgésicos que aumentan el riesgo de gastritis, pregúntale a tu profesional de atención médica si el acetaminofén (Tylenol u otros) puede ser una opción para ti. Es menos probable que este medicamento provoque problemas estomacales.
Preparación antes de la cita
Programa una cita con un médico u otro profesional de atención médica si tienes algún síntoma que te preocupa.
Si tu profesional de atención médica cree que puedes tener gastritis, es posible que te remita a un gastroenterólogo, que es un médico especializado en trastornos digestivos.
Debido a que las citas médicas pueden ser breves, es aconsejable ir preparado. A continuación, encontrarás información que te ayudará a preparar.
Qué puedes hacer
- Ten en cuenta las restricciones previas a la cita. Cuando programes la cita, asegúrate de preguntar si debes hacer algo con anticipación, por ejemplo, restringir tu alimentación.
- Anota los síntomas que tengas, incluidos aquellos que quizás no parezcan estar relacionados con el motivo de la cita.
- Anota la información personal crucial, incluidas las situaciones de gran estrés o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que estás tomando y las dosis.
- Pídele a un familiar o amigo que te acompañe. En ocasiones, puede ser difícil recordar toda la información que se proporciona durante una cita médica. La persona que te acompañe puede recordar algún detalle que tú hayas pasado por alto u olvidado.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
Tu tiempo con el equipo de atención médica es limitado; por eso, preparar una lista de preguntas puede ser útil para aprovecharlo al máximo. Clasifica las preguntas desde las más importantes a las menos, en caso de que se acabe el tiempo. En el caso de gastritis, algunas preguntas básicas que se pueden hacer son las siguientes:
- ¿Cuál podría ser la causa de mis síntomas o de mi afección?
- ¿Deben hacerme análisis de Helicobacter pylori o tienen que hacerme una endoscopia?
- ¿Es posible que alguno de mis medicamentos esté provocando mi afección?
- ¿Cuáles serían otras causas posibles de mis síntomas o mi afección?
- ¿Qué pruebas deben hacerme?
- ¿Suele esta afección ser temporal o crónica?
- ¿Cuál es la mejor forma de actuar?
- ¿Cuáles son las alternativas al enfoque principal que sugiere?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlar estas enfermedades de manera conjunta?
- ¿Debo respetar alguna restricción?
- ¿Debería consultar con un especialista?
- ¿Existe alguna alternativa genérica a los medicamentos que me receta?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
- ¿Qué determinará si debo programar una cita de seguimiento?
No dudes en hacer otras preguntas.
Qué esperar del médico
Prepárate para responder preguntas como las siguientes:
- ¿Qué síntomas tienes?
- ¿Cuál es la intensidad de los síntomas? ¿Describirías el dolor de estómago como un dolor levemente molesto o como un ardor?
- ¿Han sido continuos u ocasionales los síntomas?
- ¿Hay algo, como ingerir ciertos alimentos, que parezca empeorar los síntomas?
- ¿Hay algo, como ingerir ciertos alimentos o tomar antiácidos, que parezca mejorar los síntomas?
- ¿Tienes náuseas o vómitos?
- ¿Has bajado de peso últimamente?
- ¿Con qué frecuencia tomas analgésicos, como aspirina, ibuprofeno o naproxeno sódico?
- ¿Con qué frecuencia tomas alcohol y cuánto tomas?
- ¿Cómo calificarías tu nivel de estrés?
- ¿Has notado que tus heces son de color negro, o que contienen sangre?
- ¿Has tenido una úlcera alguna vez?
Qué puedes hacer mientras tanto
Antes de la cita, evita beber alcohol y comer alimentos que parezcan irritar el estómago. Estos alimentos pueden ser picantes, ácidos, fritos o grasos. No obstante, antes de dejar de tomar cualquier medicamento recetado, consulta a tu profesional de atención médica.
Last Updated May 15, 2024
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



