Hipotensión ortostática (hipotensión postural)
Descripción general
La hipotensión ortostática (también llamada hipotensión postural) es una forma de presión arterial baja que se produce al ponerte de pie después de estar sentado o acostado. La hipotensión ortostática puede causar mareos o aturdimiento, y posiblemente desmayos.
La hipotensión ortostática puede ser leve. Los episodios pueden ser breves. Sin embargo, la hipotensión ortostática persistente puede ser señal de problemas más graves. Es importante que consultes a un proveedor de atención médica si sientes aturdimiento con frecuencia al ponerte de pie.
La hipotensión ortostática ocasional suele deberse a algo evidente, como la deshidratación o el reposo prolongado en cama. La afección se trata fácilmente. La hipotensión ortostática crónica suele ser un signo de otro problema de salud, por lo que el tratamiento depende de la causa.
Síntomas
El síntoma más frecuente de la hipotensión ortostática es la sensación de aturdimiento o mareos al pararse después de estar sentado o acostado. Los síntomas normalmente duran menos de algunos minutos.
Algunos de los signos y síntomas de la hipotensión ortostática son los siguientes:
- Sensación de aturdimiento o mareos al pararse
- Visión borrosa
- Debilidad
- Desmayos (síncope)
- Desorientación
Cuándo consultar al médico
Los mareos o el aturdimiento ocasionales pueden ser leves, provocados por una leve deshidratación, un bajo nivel de glucosa en la sangre o el sobrecalentamiento. Los mareos o el aturdimiento también pueden producirse al ponerte de pie después de estar sentado durante mucho tiempo. Si estos síntomas solo ocurren ocasionalmente, probablemente no haya motivo de preocupación.
Es importante acudir a un proveedor de atención médica en caso de síntomas frecuentes de hipotensión ortostática. La pérdida de conocimiento, aunque sea por unos segundos, es grave. Es necesario consultar a un proveedor de atención médica de inmediato.
Lleva un registro de los síntomas, cuándo ocurrieron, cuánto tiempo duraron y qué estabas haciendo en ese momento. Dile al proveedor de atención médica si los síntomas se presentan en ocasiones en las que podría resultar peligroso, por ejemplo, mientras conduces.
Causas
Al pararte luego de haber estado sentado o acostado, la gravedad hace que la sangre se acumule en las piernas y la zona del abdomen. La presión arterial baja porque fluye menos sangre hacia el corazón.
Usualmente, las células especiales (barorreceptores) cerca de las arterias del corazón y del cuello perciben esta presión arterial más baja. Los barorreceptores envían señales al cerebro. Esto le indica al corazón que debe latir más rápido y bombear más sangre y así la presión arterial se estabiliza. Estas células también estrechan los vasos sanguíneos y aumentan la presión arterial.
La hipotensión ortostática se produce cuando algo interrumpe el proceso del organismo para manejar la presión arterial baja. Muchas afecciones pueden causar hipotensión ortostática, por ejemplo, las siguientes:
- Deshidratación. La fiebre, los vómitos, no beber suficientes líquidos, la diarrea grave y la actividad física extenuante con sudoración excesiva pueden provocar deshidratación. La deshidratación disminuye el volumen sanguíneo. La deshidratación leve puede causar síntomas de hipotensión ortostática, como debilidad, mareos y cansancio.
- Problemas cardíacos. Algunas afecciones cardíacas que pueden provocar presión arterial baja comprenden frecuencia cardíaca extremadamente baja (bradicardia), problemas de las válvulas cardíacas, ataque cardíaco e insuficiencia cardíaca. Estas afecciones impiden que el organismo bombee rápidamente más sangre cuando se está de pie.
- Problemas endocrinos. Las afecciones de la tiroides, la insuficiencia suprarrenal (enfermedad de Addison) y el bajo nivel de glucosa en la sangre (hipoglucemia) pueden causar hipotensión ortostática. La diabetes también puede provocarla, ya que puede dañar los nervios que ayudan a enviar señales que controlan la presión arterial.
- Trastornos del sistema nervioso. Algunos trastornos del sistema nervioso, como la enfermedad de Parkinson, la atrofia multisistémica, la demencia con cuerpos de Lewy, la insuficiencia autonómica pura y la amiloidosis, pueden alterar la capacidad del organismo de controlar la presión arterial.
- Consumo de comidas. Algunas personas tienen presión arterial baja después de comer (hipotensión posprandial). Esta afección es más frecuente en los adultos mayores.
Factores de riesgo
A continuación, se enumeran los factores de riesgo de la hipotensión ortostática:
- Edad. La hipotensión ortostática es frecuente en los mayores de 65 años. Las células especiales (baroreceptores) cerca de las arterias del corazón y del cuello que controlan la presión arterial pueden reducirse a medida que envejeces. Además, puede ser más difícil para un corazón envejecido acelerar y compensar las caídas de la presión arterial.
-
Medicamentos. Estos incluyen medicamentos que se utilizan para tratar la presión arterial alta o las enfermedades cardíacas, como diuréticos, alfabloqueadores, betabloqueadores, bloqueadores de los canales de calcio, inhibidores de la enzima convertidora de la angiotensina (ECA) y los nitratos.
Otros medicamentos que pueden aumentar el riesgo de hipotensión ortostática son los medicamentos administrados para tratar la enfermedad de Parkinson, ciertos antidepresivos, algunos antipsicóticos, los relajantes musculares, los medicamentos para tratar la disfunción eréctil y los narcóticos.
- Determinadas enfermedades. Entre las enfermedades que pueden aumentar el riesgo de presión arterial baja se encuentran algunas afecciones cardíacas, como los problemas de las válvulas cardíacas, el ataque cardíaco y la insuficiencia cardíaca. También incluyen ciertos trastornos del sistema nervioso, como la enfermedad de Parkinson. Y enfermedades que causan lesión a los nervios (neuropatía), como la diabetes.
- Exposición al calor. Estar en un ambiente caluroso puede causar una fuerte sudoración y posiblemente deshidratación, lo que puede disminuir la presión arterial y desencadenar la hipotensión ortostática.
- Reposo en cama. Permanecer en cama durante mucho tiempo debido a una enfermedad o lesión puede causar debilidad. Esto puede ocasionar hipotensión ortostática.
- Alcohol. Beber alcohol puede aumentar el riesgo de tener hipotensión ortostática.
Complicaciones
La hipotensión ortostática persistente puede provocar complicaciones graves, especialmente en los adultos mayores. Algunas de ellas son las siguientes:
- Caídas. Caerse debido a un desmayo es una complicación común en las personas con hipotensión ortostática.
- Accidente cerebrovascular. Los cambios de la presión arterial al pasar de estar sentado a estar de pie como resultado de la hipotensión ortostática pueden ser un factor de riesgo de accidentes cerebrovasculares debido a la reducción del flujo sanguíneo que llega al cerebro.
- Enfermedades cardiovasculares. La hipotensión ortostática puede ser un factor de riesgo de enfermedades y complicaciones cardiovasculares, como dolor de pecho, insuficiencia cardíaca o problemas de ritmo cardíaco.
Diagnóstico
El objetivo del proveedor de atención médica al evaluar la hipotensión ortostática es encontrar la causa y determinar el tratamiento. No siempre se determina la causa.
El proveedor de atención médica puede revisar los antecedentes médicos, los medicamentos y los síntomas, y realizar un examen físico para diagnosticar la afección.
Es posible que el proveedor de atención médica te recomiende uno o más de los siguientes:
- Control de la presión arterial. Esto implica medir la presión arterial mientras la persona está sentada y de pie. Una caída de 20 milímetros de mercurio (mm Hg) en el número más alto (presión arterial sistólica) dentro de los 2 a 5 minutos de estar de pie es un signo de hipotensión ortostática. Una caída de 10 mm Hg en el número más bajo (presión arterial diastólica) dentro de los 2 a 5 minutos de estar de pie también indica hipotensión ortostática.
- Análisis de sangre. Estos pueden proporcionar información sobre tu salud general, incluidos los niveles bajos de glucosa en la sangre (hipoglucemia) o los niveles bajos de glóbulos rojos (anemia). Ambos pueden provocar presión arterial baja.
Electrocardiograma (ECG). Esta prueba rápida e indolora mide la actividad eléctrica del corazón. Durante un electrocardiograma, se adhieren sensores (electrodos) al pecho y, a veces, a los brazos o las piernas. Los cables se conectan a una máquina, que imprime o muestra los resultados. Un electrocardiograma puede mostrar cambios en el ritmo cardíaco o la estructura del corazón y problemas con el suministro de sangre y oxígeno al músculo cardíaco.
Puede suceder que un electrocardiograma no detecte cambios ocasionales en el ritmo cardíaco. El proveedor de atención médica puede recomendar que controles tu frecuencia cardíaca en casa. Se puede usar un dispositivo portátil para electrocardiograma, llamado monitor Holter, durante un día o más para registrar la actividad del corazón mientras llevas a cabo tus actividades cotidianas.
- Ecocardiograma. Las ondas sonoras se utilizan para producir imágenes del corazón en movimiento. El ecocardiograma puede mostrar el flujo sanguíneo a través del corazón y las válvulas cardíacas. Esta prueba puede ayudar a identificar enfermedades cardíacas estructurales.
- Prueba de esfuerzo. Una prueba de esfuerzo se realiza mientras una persona hace ejercicio, como caminar en una cinta. En el caso de las personas que no pueden hacer ejercicio, es posible que se les dé un medicamento para hacer que el corazón se esfuerce más. Luego, se controla el corazón con una electrocardiografía, una ecocardiografía u otras pruebas.
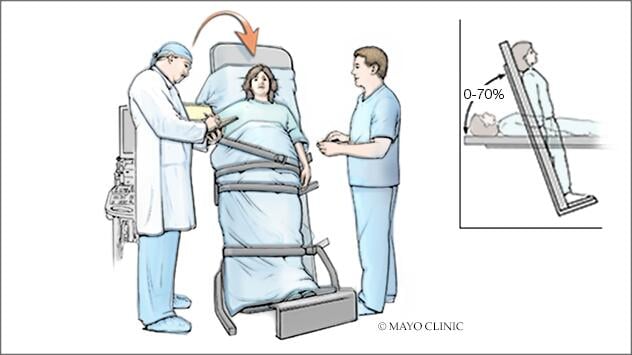
- Prueba de la mesa inclinada. La prueba de la mesa inclinada muestra cómo reacciona el cuerpo ante los cambios de posición. En esta prueba, la persona se acuesta en una mesa plana que se inclina para elevar la parte superior del cuerpo. Los cambios de posición imitan el movimiento que se hace para pasar de estar acostado a estar de pie. La presión arterial se toma con frecuencia a medida que se inclina la mesa.
- Maniobra de Valsalva. Esta prueba no invasiva determina si el sistema nervioso autónomo está funcionando bien. Para hacerla, la persona debe inhalar profundamente y expulsar el aire por entre los labios, como si intentara inflar un globo rígido. Durante la prueba se controlan la frecuencia cardíaca y la presión arterial.
Tratamiento
El tratamiento de la hipotensión ortostática está dirigido a la causa más que a la presión arterial baja en sí. Por ejemplo, si la causa de la hipotensión ortostática es la deshidratación, es posible que el proveedor de atención médica recomiende hacer cambios en el estilo de vida, como beber más agua. Si la causa de la presión arterial baja al ponerse de pie es un medicamento, el tratamiento podría incluir cambios en la dosis o la suspensión del medicamento.
En los casos de hipotensión ortostática leve, uno de los tratamientos más simples consiste en sentarse o acostarse de inmediato después de sentir aturdimiento al ponerse de pie. A menudo, los síntomas desaparecen. Algunas veces, se necesitan medicamentos para tratar la hipotensión ortostática.
Medicamentos
Si la hipotensión ortostática no mejora con los cambios en el estilo de vida, es posible que sea necesario tomar medicamentos para aumentar la presión arterial o el volumen sanguíneo. El tipo de medicamento depende del tipo de hipotensión ortostática.
Entre los medicamentos que se pueden usar para tratar la hipotensión ortostática, se incluyen la midodrina (Orvaten), la droxidopa (Northera), la fludrocortisona o la piridostigmina (Mestinon, Regonol).
Habla con el proveedor de atención médica sobre los riesgos y beneficios de estos medicamentos para determinar cuál de ellos es el mejor para ti.
Autocuidados
La hipotensión ortostática puede controlarse o prevenirse con algunos pasos sencillos. Estos incluyen los siguientes:
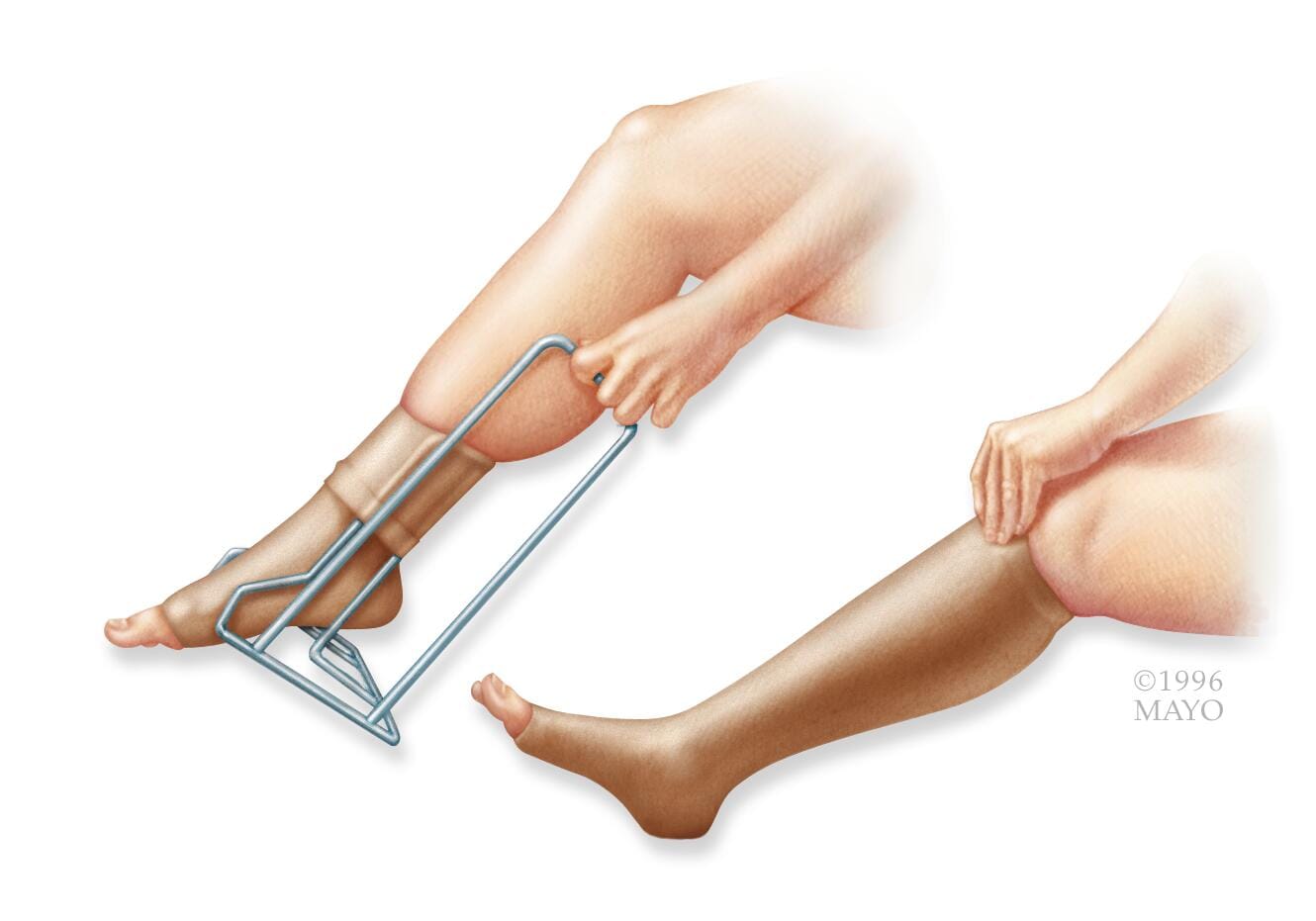
- Usar medias de compresión de cintura alta. Esto puede ayudarte a mejorar el flujo sanguíneo y reducir los síntomas de la hipotensión ortostática. Úsalas durante el día, pero quítatelas para ir a la cama y cuando te recuestes.
- Beber mucho líquido. Mantenerte hidratado te ayuda a evitar síntomas de presión arterial baja. Bebe mucha agua antes de estar de pie por mucho tiempo o de cualquier actividad que pueda desencadenar los síntomas.
- No tomar alcohol. El alcohol puede empeorar la hipotensión ortostática, así que limítalo o evítalo por completo.
- Aumentar la cantidad de sal en la dieta. Esto debe hacerse con cuidado y solo después de hablarlo con el proveedor de atención médica. El exceso de sal puede aumentar la presión arterial por encima del nivel saludable, lo que genera nuevos riesgos.
- Comer porciones pequeñas. Si la presión arterial disminuye después de comer, puede ayudarte comer porciones pequeñas de alimentos bajos en carbohidratos.
- Hacer ejercicio. La actividad física cardiovascular y de fortalecimiento hecha con frecuencia puede ayudar a reducir los síntomas de la hipotensión ortostática. No hagas ejercicio en días muy calurosos y húmedos.
- Moverse y estirarse de ciertas maneras. Estira y flexiona los músculos de la pantorrilla antes de sentarte. Si tienes síntomas, contrae y junta los muslos y contrae los músculos del abdomen y los glúteos. Ponte de cuclillas, marcha en tu lugar o ponte de puntillas.
- Levantarse despacio. Muévete lentamente si estás recostado y quieres ponerte de pie. Además, cuando te levantes de la cama, siéntate en el borde un minuto antes de ponerte de pie.
- Elevar la cabecera de la cama. Dormir con la cabecera de la cama un poco elevada puede ayudar a combatir los efectos de la gravedad.
Preparación para la consulta
No debes hacer nada especial antes de que midan tu presión arterial. No obstante, puede resultar más cómodo que uses una camisa de manga corta o una camisa de manga larga holgada que pueda arremangarse durante la prueba. Esto puede ser útil para que puedan colocarte el brazalete del tensiómetro en el brazo correctamente.
Tómate la presión arterial regularmente en tu casa y mantén un registro de tus lecturas. Lleva tus registros a tu cita con el proveedor de atención médica.
Tómate la presión arterial a primera hora de la mañana. Acuéstate para la primera lectura. Termina de tomarte la presión arterial y espera un minuto. Ponte de pie y haz la segunda lectura.
También tómate la presión arterial en los siguientes momentos:
- Después de comer.
- Cuando los síntomas son menos graves.
- Cuando los síntomas son más graves.
- Cuando tomas tus medicamentos para la presión arterial.
- Una hora después de tomar los medicamentos para la presión arterial.
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
Cuando programes la cita médica, pregunta si hay algo que debas hacer por adelantado, como restringir tu dieta para un análisis de sangre. Prevé llevar a un familiar o a un amigo a la cita médica, si es posible, para que te ayude a recordar la información que te den.
Haz una lista de lo siguiente:
- Tus síntomas, incluso los que parezcan no tener relación con la presión arterial baja, lo que los desencadena y cuándo comenzaron.
- Información personal clave, incluidos los antecedentes familiares de presión arterial baja y de estrés importante o cambios de vida recientes.
Todos los medicamentos, las vitaminas o los suplementos que tomas, incluso las dosis. También puedes traer los envases de todos los medicamentos que tomas.
Algunos medicamentos, como los medicamentos antigripales, los antidepresivos, las píldoras anticonceptivas, entre otros, pueden afectar la presión arterial. No dejes de tomar ningún medicamento con receta médica que pienses que pueda afectar tu presión arterial sin el asesoramiento de tu proveedor de atención médica.
Preguntas para hacerle al proveedor de atención médica.
Prepárate para conversar acerca de tus hábitos alimentarios y ejercicio, particularmente sobre la cantidad de sal en tu dieta. Si aún no sigues una dieta o no tienes una rutina de ejercicio, habla con el proveedor de atención médica sobre los desafíos que podrías enfrentar para comenzar a hacerlo.
En el caso de la hipotensión ortostática, las preguntas para hacerle al proveedor de atención médica pueden incluir las siguientes:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Los medicamentos que tomo podrían ser un factor?
- ¿Cuáles son otras causas posibles de mis síntomas o mi afección?
- ¿Qué pruebas necesito hacerme?
- ¿Cuál es el tratamiento más adecuado?
- ¿Con qué frecuencia debería hacerme pruebas para detectar la presión arterial baja? ¿Debo medirla en casa?
- Tengo otras enfermedades. ¿Cómo puedo controlarlas de manera conjunta?
- ¿Debo respetar alguna restricción en la alimentación o en mis actividades?
- ¿Hay folletos con esa información? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es probable que el proveedor de atención médica te haga algunas preguntas, como las siguientes:
- ¿Con qué frecuencia se presentan los síntomas?
- ¿Cuál es la gravedad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
- ¿Alguna vez suspendiste la administración de un medicamento de manera temporal debido a efectos secundarios o por su costo?
Last Updated Jul 19, 2022
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use




