Miocardiopatía
Perspectiva general
La miocardiopatía es una enfermedad del músculo cardíaco. Hace que al corazón le resulte más difícil bombear sangre al resto del cuerpo, lo que puede derivar en síntomas de insuficiencia cardíaca. La miocardiopatía también puede derivar en otras afecciones cardíacas graves.
Hay diversos tipos de miocardiopatía. Los principales son la miocardiopatía dilatada, la hipertrófica y la restrictiva. El tratamiento incluye medicamentos y, a veces, la implantación quirúrgica de dispositivos y la cirugía cardíaca. A algunas personas que sufren miocardiopatía grave se les debe hacer un trasplante de corazón. El tratamiento depende del tipo de afección y de su gravedad.
Síntomas
Algunas personas que padecen miocardiopatía jamás presentan síntomas. En otras, los síntomas aparecen a medida que la afección empeora. Los síntomas de la miocardiopatía pueden incluir los siguientes:
- Falta de aire o dificultad para respirar al hacer actividades o, incluso, al estar en reposo
- Dolor en el pecho, en especial, después de realizar actividad física o de ingerir comidas pesadas
- Sensación de latidos rápidos, aleteo o latidos fuertes
- Hinchazón de las piernas, los tobillos, los pies, la zona del estómago y las venas del cuello
- Hinchazón de la zona del estómago debido a la acumulación de líquido
- Tos al estar recostado
- Molestias para dormir en posición horizontal
- Cansancio, incluso después de haber descansado
- Mareos
- Desmayos
Los síntomas suelen empeorar si no se tratan. En algunos casos, la afección empeora con rapidez. En otros, es posible que no empeore durante mucho tiempo.
Cuándo consultar al médico
Consulta a tu profesional de atención médica si presentas algún síntoma de miocardiopatía. Llama al 911 o al número local de emergencias si sufres un desmayo, tienes dificultad para respirar o sientes un dolor en el pecho que dura más de unos pocos minutos.
Algunos tipos de miocardiopatía se pueden transmitir de una generación a otra. Si tienes esta afección, tu profesional de atención médica podría recomendarles a tus familiares que se sometan a pruebas.
Causas
Muchas veces, se desconoce la causa de la miocardiopatía. Sin embargo, algunas personas la padecen debido a la presencia de otra afección. En estos casos, se la conoce como miocardiopatía adquirida. Otras personas nacen con miocardiopatía a causa de un gen que les transmite el padre o la madre. Esto se conoce como miocardiopatía hereditaria.
Algunos comportamientos o afecciones médicas que pueden llevar a una miocardiopatía incluyen los siguientes:
- Presión arterial alta a largo plazo
- Daño en el tejido del corazón como consecuencia de un ataque cardíaco
- Frecuencia cardíaca acelerada durante períodos prolongados
- Problemas de las válvulas cardíacas
- Infección por COVID-19
- Determinadas infecciones, en especial, las que inflaman el corazón
- Trastornos metabólicos, como obesidad, enfermedad de la tiroides o diabetes
- Falta de vitaminas o minerales esenciales, como la tiamina (vitamina B1), en la alimentación
- Complicaciones en el embarazo
- Acumulación de hierro en el músculo cardíaco o hemocromatosis
- Proliferación de granulomas, que son bultos diminutos de células inflamatorias, en distintas partes del cuerpo. Cuando ocurre en el corazón o en los pulmones, se lo conoce como sarcoidosis.
- Amiloidosis, que es la acumulación de proteínas anormales en los órganos.
- Trastornos del tejido conectivo
- Consumo excesivo de alcohol durante muchos años
- Consumo de cocaína, anfetaminas o esteroides anabólicos
- Uso de algunos medicamentos de quimioterapia y radiación para tratar el cáncer
Los tipos de miocardiopatía incluyen los siguientes:
-
Miocardiopatía dilatada. En este tipo de miocardiopatía, las cavidades cardíacas se vuelven más delgadas y se estiran, es decir, se agrandan. La afección suele comenzar en el ventrículo izquierdo, que es la cavidad de bombeo principal del corazón. Como resultado, el corazón tiene dificultades para bombear sangre al resto del cuerpo.
Este tipo de miocardiopatía puede afectar a personas de todas las edades, pero suele presentarse con mayor frecuencia en personas menores de 50 años y es más probable que afecte a los hombres. Las afecciones que pueden derivar en un corazón dilatado incluyen la enfermedad de las arterias coronarias y el ataque cardíaco. Sin embargo, en algunos casos, los cambios genéticos intervienen en la aparición de la enfermedad.
-
Miocardiopatía hipertrófica. En este tipo de miocardiopatía, el músculo cardíaco se engrosa, por lo que el funcionamiento del corazón se ve afectado. La afección daña, principalmente, el músculo de la cavidad de bombeo principal del corazón.
La miocardiopatía hipertrófica se puede presentar a cualquier edad, pero suele ser peor si ocurre en la infancia. La mayoría de las personas afectadas por este tipo de miocardiopatía tienen antecedentes familiares de la enfermedad. La miocardiopatía hipertrófica se ha relacionado con algunos cambios genéticos. Esta afección no se presenta como consecuencia de un problema cardíaco.
-
Miocardiopatía restrictiva. En este tipo de miocardiopatía, el músculo cardíaco se vuelve rígido y menos flexible. Como resultado, no puede expandirse ni llenarse de sangre entre latidos. Este tipo de miocardiopatía menos común puede presentarse a cualquier edad, pero suele afectar a las personas mayores.
La miocardiopatía restrictiva puede ocurrir por razones que se desconocen, lo que se llama causa idiopática. O bien la causa puede ser una enfermedad en otra parte del cuerpo que afecte al corazón, como la amiloidosis.
- Miocardiopatía arritmogénica del ventrículo derecho. Este es un tipo raro de miocardiopatía que suele presentarse entre los 10 y los 50 años. Afecta, principalmente, al músculo del ventrículo derecho, que es la cavidad cardíaca inferior derecha. La grasa reemplaza al músculo y puede cicatrizarse. Esto puede llevar a problemas en el ritmo cardíaco. A veces, la afección también daña el ventrículo izquierdo. Los cambios genéticos suelen causar la miocardiopatía arritmogénica del ventrículo derecho.
- Miocardiopatía no clasificada. En esta categoría, se encuentran los otros tipos de miocardiopatías.
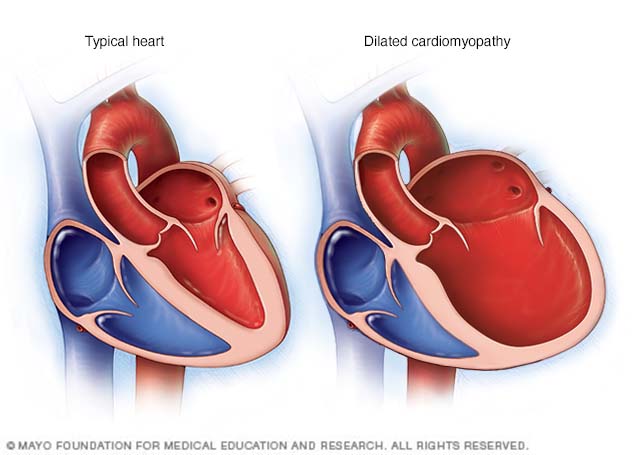
La miocardiopatía dilatada provoca que las cavidades del corazón se agranden. Si no se trata, la miocardiopatía dilatada puede provocar una insuficiencia cardíaca.
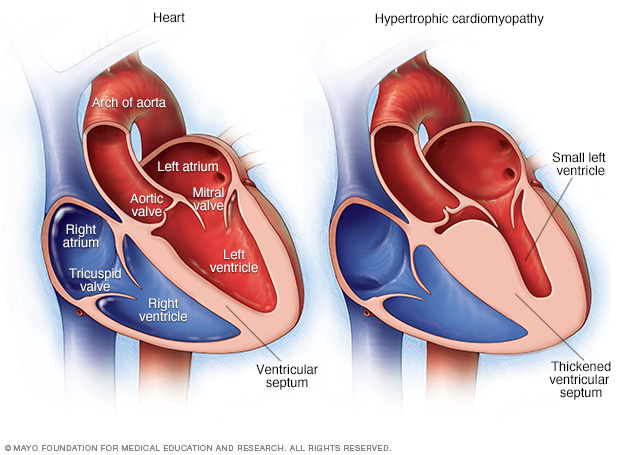
Ilustraciones de un corazón típico, a la izquierda, y un corazón con miocardiopatía hipertrófica. Observa que las paredes del corazón son mucho más gruesas en el corazón con miocardiopatía hipertrófica.
Factores de riesgo
Muchos factores como los siguientes pueden aumentar el riesgo de sufrir miocardiopatía:
- Antecedentes familiares de miocardiopatía, insuficiencia cardíaca y paro cardíaco repentino
- Presión arterial alta a largo plazo
- Afecciones que dañan el corazón, como un ataque cardíaco anterior, una enfermedad de las arterias coronarias o una infección del corazón
- Obesidad, que hace que el corazón trabaje más
- Abuso de alcohol a largo plazo
- Consumo de drogas ilícitas, como cocaína, anfetaminas y esteroides anabólicos
- Tratamiento con determinados medicamentos de quimioterapia y radiación contra el cáncer
Algunas enfermedades que también aumentan el riesgo de padecer miocardiopatía incluyen las siguientes:
- Diabetes
- Enfermedad de la tiroides
- Hemocromatosis, que es el almacenamiento excesivo de hierro en el cuerpo
- Amiloidosis, que es la acumulación de ciertas proteínas en los órganos
- Sarcoidosis, que es la proliferación de pequeñas partes de tejido inflamado en los órganos
- Trastornos del tejido conectivo
Complicaciones
La miocardiopatía puede derivar en enfermedades graves, como las siguientes:
- Insuficiencia cardíaca. El corazón no puede bombear suficiente sangre para satisfacer las necesidades del cuerpo. Si no se realiza un tratamiento, la insuficiencia cardíaca puede poner en riesgo la vida.
- Coágulos sanguíneos. Es probable que se formen coágulos sanguíneos en el corazón, ya que este no puede bombear correctamente. Si los coágulos ingresan en el torrente sanguíneo, pueden obstruir el flujo sanguíneo a otros órganos, incluido el corazón y el cerebro.
- Problemas de las válvulas cardíacas La miocardiopatía hace que el corazón se agrande, por lo que las válvulas cardíacas podrían no cerrarse correctamente. Esto puede causar que la sangre fluya en sentido inverso hacia la válvula.
- Paro cardíaco y muerte súbita. La miocardiopatía puede desencadenar ritmos cardíacos irregulares que ocasionan desmayos. A veces, los latidos irregulares pueden causar muerte súbita si el corazón deja de latir de manera eficaz.
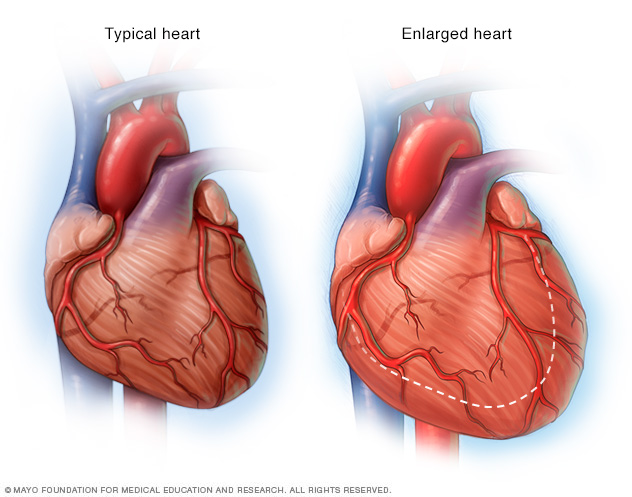
A medida que el corazón se debilita, como puede pasar con la insuficiencia cardíaca, comienza a agrandarse. Esto obliga al corazón a trabajar más duro para bombear sangre al resto del cuerpo.
Prevención
Los tipos de miocardiopatía hereditarios no se pueden prevenir. Informa al profesional de atención médica si tienes antecedentes familiares de la afección.
Puedes ayudar a reducir el riesgo de contraer los tipos adquiridos de miocardiopatía, que son los ocasionados por otras afecciones. Toma medidas como las siguientes para llevar un estilo de vida saludable para el corazón:
- Evita el consumo de alcohol o de drogas ilegales, como la cocaína.
- Controla otras afecciones que tengas, como la presión arterial alta, el colesterol alto o la diabetes.
- Sigue una dieta saludable.
- Haz ejercicio regularmente.
- Duerme lo suficiente.
- Reduce tu nivel de estrés
Estos hábitos saludables también pueden ayudar a las personas que padecen miocardiopatía hereditaria a controlar sus síntomas.
Diagnóstico
El profesional de atención médica te examina y, por lo general, te hace preguntas sobre tus antecedentes médicos personales y familiares. Es posible que te pregunte cuándo tienes los síntomas; por ejemplo, si se desencadenan al hacer ejercicio.
Pruebas
Las pruebas para diagnosticar la miocardiopatía pueden incluir las siguientes:
- Análisis de sangre. Se pueden hacer análisis de sangre para comprobar los niveles de hierro y ver si los riñones, la tiroides y el hígado funcionan correctamente. Mediante un análisis de sangre, se puede medir el péptido natriurético tipo B, que es una proteína que se produce en el corazón. El nivel de péptido natriurético tipo B en la sangre puede aumentar durante la insuficiencia cardíaca, que es una complicación común de la miocardiopatía.
- Radiografía de tórax. Una radiografía de tórax muestra el estado de los pulmones y del corazón. Puede mostrar si el corazón está agrandado.
- Ecocardiograma. Se utilizan ondas sonoras para crear imágenes del corazón mientras late. Esta prueba permite ver cómo fluye la sangre a través del corazón y las válvulas cardíacas.
- Electrocardiograma. Esta prueba rápida e indolora mide la actividad eléctrica del corazón. Te colocan unos parches adhesivos o electrodos en el pecho y, a veces, en los brazos y las piernas. Los cables conectan los electrodos a una computadora que imprime o muestra los resultados. Un electrocardiograma puede mostrar el ritmo cardíaco y lo lento o rápido que late el corazón.
- Pruebas de esfuerzo con ejercicio. Estas pruebas suelen consistir en caminar sobre una cinta de correr o pedalear en una bicicleta fija mientras se vigila el corazón. Pueden mostrar cómo reacciona el corazón al ejercicio. Si no puedes hacer ejercicio, es posible que te den medicamentos que aumenten la frecuencia cardíaca como lo hace el ejercicio. En ocasiones, se hace un ecocardiograma durante la prueba de esfuerzo con ejercicio.
-
Cateterismo cardíaco. Se coloca un catéter, que es una sonda fina, en la ingle y se lo guía por los vasos sanguíneos hasta llegar al corazón. Se puede medir la presión en el interior de las cavidades del corazón para ver la fuerza con la que este bombea la sangre. A través del catéter, se puede inyectar una sustancia de contraste en los vasos sanguíneos para que se puedan ver mejor en las radiografías. Este procedimiento se llama angiografía coronaria. El cateterismo cardíaco puede revelar obstrucciones en los vasos sanguíneos.
Esta prueba también podría implicar tomar una pequeña muestra de tejido del corazón para revisarla en un laboratorio. Este procedimiento recibe el nombre de biopsia.
- Resonancia magnética cardíaca. En esta prueba, se usan campos magnéticos y ondas de radio para obtener imágenes del corazón. Esta prueba se puede realizar si las imágenes de un ecocardiograma no son suficientes para confirmar una miocardiopatía.
- Tomografía computarizada cardíaca. Se utiliza una serie de rayos X para obtener imágenes del corazón y del pecho. Esta prueba muestra el tamaño del corazón y de las válvulas cardíacas. Mediante una tomografía computarizada del corazón, también se pueden ver los depósitos de calcio y las obstrucciones en las arterias del corazón.
- Pruebas genéticas o exámenes de detección. La miocardiopatía puede transmitirse de una generación a otra y, en ese caso, recibe el nombre de miocardiopatía hereditaria. Pregunta a tu profesional de atención médica si, en tu caso, es necesario que te realicen pruebas genéticas. Los exámenes de detección o las pruebas genéticas pueden incluir a los familiares de primer grado (el padre, la madre, los hermanos, las hermanas, las hijas y los hijos).
Tratamiento
Los objetivos del tratamiento de la miocardiopatía son los siguientes:
- Controlar los síntomas
- Evitar que la afección empeore
- Reducir el riesgo de sufrir complicaciones
El tipo de tratamiento depende del tipo de miocardiopatía y de su gravedad.
Medicamentos
Para tratar la miocardiopatía, se usan muchos tipos de medicamentos. Los medicamentos contra la miocardiopatía pueden ayudar a lo siguiente:
- Mejorar la capacidad del corazón para bombear sangre
- Mejorar el flujo sanguíneo
- Bajar la presión arterial
- Hacer más lenta la frecuencia cardíaca
- Eliminar el exceso de líquido y sodio del cuerpo
- Prevenir la formación de coágulos sanguíneos
Terapias
Las formas de tratar la miocardiopatía o los latidos irregulares sin cirugía incluyen lo siguiente:
- Ablación del tabique. Esto reduce una pequeña parte del músculo cardíaco engrosado. Es una opción de tratamiento para la miocardiopatía hipertrófica. Un médico introduce un catéter, que es una sonda delgada, en la zona afectada. Luego, hace circular alcohol a través del catéter y hacia la arteria que envía sangre a esa zona. La ablación del tabique permite que la sangre fluya en dicho lugar.
- Otros tipos de ablación. El médico inserta uno o más catéteres en los vasos sanguíneos que van al corazón. A través de los sensores en las puntas de los catéteres, se aplica energía de frío o de calor para generar cicatrices diminutas en el corazón. Las cicatrices bloquean las señales cardíacas irregulares y restablecen los latidos.
Cirugía u otros procedimientos
Algunos tipos de dispositivos se pueden colocar en el corazón mediante una cirugía. Estos pueden ayudar a que el corazón funcione mejor y a aliviar los síntomas. Algunos de ellos previenen complicaciones. Los tipos de dispositivos cardíacos incluyen los siguientes:
- Dispositivo de asistencia ventricular. El dispositivo de asistencia ventricular ayuda a bombear sangre desde las cavidades inferiores del corazón hacia el resto del cuerpo. También se conoce como dispositivo mecánico de asistencia circulatoria. Por lo general, se considera colocar un dispositivo de asistencia ventricular cuando los tratamientos menos invasivos no funcionan. Esto puede utilizarse como tratamiento a corto o largo plazo mientras se espera un trasplante de corazón.
- Marcapasos. Un marcapasos es un pequeño dispositivo que se coloca en el pecho para ayudar a controlar los latidos.
- Dispositivo para la terapia de resincronización cardíaca. Este dispositivo ayuda a que las cavidades del corazón se contraigan de una manera más organizada y eficiente. Es una opción de tratamiento para algunas personas que sufren miocardiopatía dilatada. Puede ayudar a quienes tienen síntomas persistentes y signos de una afección que se conoce como bloqueo de rama izquierda. Esta afección ocasiona un retraso o una obstrucción en la vía por la que viajan las señales eléctricas que hacen latir al corazón.
- Desfibrilador cardioversor implantable. Este dispositivo se puede recomendar para prevenir un paro cardíaco repentino, que es una complicación peligrosa de la miocardiopatía. El desfibrilador cardioversor implantable hace un seguimiento del ritmo cardíaco y da descargas eléctricas cuando es necesario para controlar los ritmos cardíacos irregulares. No se utiliza para tratar la miocardiopatía. Más bien, sirve para observar y controlar los ritmos irregulares.
Algunos tipos de cirugía empleados para tratar la miocardiopatía son los siguientes:
- Miectomía septal. Es un tipo de cirugía a corazón abierto que se realiza para tratar la miocardiopatía hipertrófica. En la miectomía septal, el cirujano quita parte del tabique engrosado, que es la pared del músculo cardíaco que separa las dos cavidades de la parte inferior del corazón, que se conocen como ventrículos. Al hacerlo, mejora el flujo sanguíneo que pasa a través del corazón. También mejora la regurgitación de la válvula mitral, un tipo de enfermedad de la válvula cardíaca.
- Trasplante de corazón. Esta cirugía se realiza para reemplazar un corazón afectado por la enfermedad por el corazón sano de un donante. Puede ser una opción de tratamiento para la insuficiencia cardíaca terminal cuando los medicamentos y otros tratamientos ya no funcionan.
Estilo de vida y remedios caseros
Estos cambios en el estilo de vida pueden ayudarte a controlar la miocardiopatía:
- No fumes. Si fumas, deja de hacerlo. Puedes pedirle ayuda a tu profesional de atención médica.
- Baja de peso si tienes sobrepeso. Pregúntale a tu equipo de atención médica cuál sería un peso saludable para ti.
- Haz ejercicio regularmente. Habla con tu profesional de atención médica sobre el tipo de ejercicio y la cantidad que sean más seguros para ti.
- Sigue una dieta saludable. Consume una variedad de frutas, verduras y granos o cereales integrales.
- Utiliza menos sal. Reduce el consumo de alimentos que contengan mucho sodio. Intenta consumir menos de 1500 miligramos de sodio al día.
- Evita o limita el alcohol.
- Controla el estrés.
- Duerme lo suficiente.
- Toma todos los medicamentos como te los recetaron.
- Acude a exámenes médicos regularmente.
Preparación antes de la cita
Si crees que tienes una miocardiopatía o te preocupa el riesgo de tenerla, programa una cita con tu profesional de atención médica. Es probable que te remita a un cardiólogo, que es un médico especialista en el corazón.
La siguiente información te ayudará a preparar para la cita médica.
Qué puedes hacer
Ten en cuenta las restricciones que el profesional de atención médica te indicó antes de asistir a la cita médica. Cuando programes la cita, pregunta si debes hacer algo con anticipación; por ejemplo, evitar consumir determinados alimentos o bebidas.
Prepara una lista de lo siguiente:
- Tus síntomas. Incluye otros síntomas que no parezcan estar relacionados con la miocardiopatía. Anota cuándo comenzaron los síntomas.
- Información personal importante. Incluye antecedentes familiares de miocardiopatía, enfermedades cardíacas, accidente cerebrovascular, hipertensión arterial o diabetes. También anota lo que te genera más estrés o los cambios recientes en tu vida.
- Todos los medicamentos, las vitaminas u otros suplementos que tomes, incluidas las dosis.
- Preguntas para hacerle a tu equipo de atención médica.
Si puedes, pídele a un familiar o amigo que te acompañe. Esta persona puede ayudarte a recordar la información que recibas.
En el caso de una miocardiopatía, algunas preguntas básicas para hacerle al profesional de atención médica son las siguientes:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Cuáles son otras causas posibles?
- ¿Qué pruebas deben hacerme?
- ¿Qué opciones de tratamientos hay disponibles y cuál me recomienda?
- ¿Con qué frecuencia deben hacerme pruebas para la miocardiopatía?
- ¿Debo decirles a mis familiares que deberían hacerles pruebas para la miocardiopatía?
- Tengo otras enfermedades. ¿Cómo puedo controlar estas afecciones de manera conjunta?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
Qué esperar del médico
Es probable que el equipo de atención médica te haga preguntas, como las siguientes:
- ¿Están los síntomas presentes todo el tiempo o aparecen y desaparecen?
- ¿Cuál es la gravedad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
Last Updated Feb 21, 2024
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use




