Osteoporosis
Perspectiva general
La osteoporosis hace que los huesos se debiliten y se vuelvan frágiles, en tal medida que una caída o hasta una leve tensión, como agacharse o toser, pueden causar una fractura. Las fracturas por osteoporosis ocurren con mayor frecuencia en la cadera, en la muñeca o en la columna vertebral.
El hueso es tejido vivo que constantemente se descompone y se reemplaza. La osteoporosis ocurre cuando la generación de hueso nuevo es más lenta que la pérdida de hueso viejo.
La osteoporosis afecta a hombres y mujeres de todas las razas, pero las mujeres de piel blanca y las asiáticas, especialmente las mujeres mayores posmenopáusicas, son las que tienen mayor riesgo. Los medicamentos, la alimentación saludable y el ejercicio que soporta el peso corporal pueden ayudar a prevenir la pérdida ósea o a fortalecer los huesos que ya están débiles.
Síntomas
Típicamente, en las etapas iniciales de la pérdida ósea no se presentan síntomas. Pero una vez que la osteoporosis debilita tus huesos, podrías tener signos y síntomas que incluyen:
- Dolor de espalda, causado por un hueso roto o aplastado en la columna vertebral.
- Pérdida de estatura con el tiempo.
- Una postura encorvada.
- Un hueso que se rompe mucho más fácilmente de lo esperado.
Cuándo debes consultar con un médico
Es conveniente que hables con tu proveedor de atención médica sobre la osteoporosis si tuviste una menopausia temprana o si tomaste corticoides durante varios meses seguidos, o si tu padre o tu madre sufrieron una fractura de cadera.
Causas
Los huesos se encuentran en un estado constante de renovación: se desarrollan huesos nuevos y se descomponen los huesos viejos. Cuando eres joven, el desarrollo de huesos nuevos es más veloz que la descomposición de estos el cuerpo, por lo que la masa ósea aumenta. Después de los 20 años, este proceso se hace más lento y la mayoría de las personas alcanzan su masa ósea máxima a los 30 años. A medida que las personas envejecen, la masa ósea se pierde más rápido de lo que se crea.
La probabilidad de desarrollar osteoporosis depende en parte de cuánta masa ósea obtuviste en tu juventud. La masa ósea máxima es en parte hereditaria y también varía según el grupo étnico. Cuanto mayor sea tu densidad ósea máxima, más tejido óseo tendrás "de reserva" y menor será la probabilidad de que tengas osteoporosis cuando envejezcas.
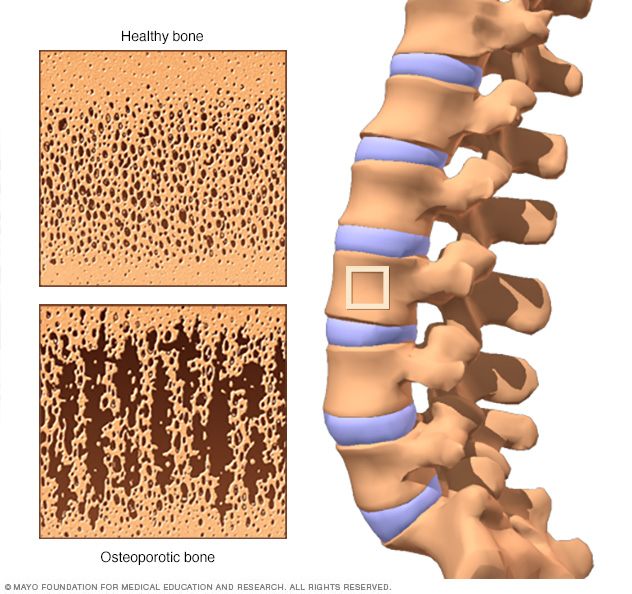
Con un microscopio, el hueso sano se ve como un panel de abejas (arriba). El hueso osteoporótico (abajo) es más poroso.
Factores de riesgo
Algunos factores pueden aumentar la probabilidad de que presentes osteoporosis, por ejemplo, la edad, la raza, el estilo de vida, así como las enfermedades y los tratamientos médicos.
Riesgos inalterables
Algunos factores de riesgo de osteoporosis están fuera de tu control, incluidos los siguientes:
- Sexo. Las mujeres son mucho más propensas a desarrollar osteoporosis que los hombres.
- La edad. Cuanto mayor sea tu edad, mayor será el riesgo de osteoporosis.
- Raza. Tienes mayor riesgo de padecer osteoporosis si eres blanco o de ascendencia asiática.
- Antecedentes familiares. Tener un padre, madre o hermano con osteoporosis te pone en mayor riesgo, especialmente si tu madre o padre sufrieron fractura de cadera.
- Tamaño del cuerpo. Los hombres y las mujeres que tienen estructuras corporales pequeñas tienden a correr un riesgo más alto debido a que podrían tener menos masa ósea para utilizar a medida que envejecen.
Niveles hormonales
La osteoporosis es más frecuente en personas que tienen demasiada o muy poca cantidad de ciertas hormonas en el cuerpo. Por ejemplo:
- Hormonas sexuales. Los niveles bajos de hormonas sexuales tienden a debilitar los huesos. La disminución de los niveles de estrógeno en las mujeres menopáusicas es uno de los mayores factores de riesgo para el desarrollo de la osteoporosis. Los tratamientos contra el cáncer de próstata que reducen los niveles de testosterona en los hombres y los tratamientos contra el cáncer mamario que reducen los niveles de estrógeno en las mujeres podrían acelerar la pérdida ósea.
- Problemas de tiroides. Los niveles altos de hormona tiroidea pueden causar pérdida ósea. Esto puede ocurrir si la tiroides es hiperactiva o si tomas demasiados medicamentos con hormonas tiroideas para tratar una baja actividad de la tiroides.
- Otras glándulas. La osteoporosis también se asocia con la hiperactividad de las glándulas paratiroides y de las suprarrenales.
Factores alimenticios
La osteoporosis es más probable que ocurra en personas que tienen lo siguiente:
- Bajo consumo de calcio. La falta de calcio a lo largo de la vida juega un papel importante en el desarrollo de la osteoporosis. Una dieta baja en calcio contribuye a la disminución de la densidad ósea, la pérdida ósea temprana y un mayor riesgo de fracturas.
- Trastornos de la alimentación. La restricción extrema de la ingesta de alimentos y el bajo peso debilitan los huesos tanto en hombres como en mujeres.
- Cirugía gastrointestinal. La cirugía para reducir el tamaño del estómago o para extirpar parte del intestino limita la cantidad de superficie disponible para absorber nutrientes, entre ellos el calcio. Estas cirugías incluyen aquellas para ayudarte a perder peso y para otros trastornos gastrointestinales.
Medicamentos esteroides y de otro tipo.
El uso a largo plazo de medicamentos corticoides orales o inyectados, como la prednisona o la cortisona, interfiere con el proceso de reconstrucción del hueso. La osteoporosis también está asociada con medicamentos utilizados para combatir o prevenir lo siguiente:
- Convulsiones.
- Reflujo gástrico.
- Cáncer.
- Rechazo de un trasplante.
Problemas médicos.
El riesgo de osteoporosis es mayor en personas que tienen ciertos problemas médicos, como los siguientes:
- Enfermedad celíaca.
- Enfermedad inflamatoria intestinal.
- Enfermedades renales o hepáticas.
- Cáncer.
- Mieloma múltiple.
- Artritis reumatoide.
Opciones de estilo de vida
Algunos malos hábitos pueden aumentar el riesgo de osteoporosis. Por ejemplo:
- Estilo de vida sedentario. Las personas que pasan mucho tiempo sentadas tienen un mayor riesgo de presentar osteoporosis que las que son más activas. Cualquier ejercicio en el que se soporte el peso corporal y toda actividad que promueva el equilibrio y la buena postura son beneficiosos para los huesos, pero caminar, correr, saltar, bailar y levantar pesas parece ser particularmente provechoso.
- Consumo excesivo de alcohol. El consumo regular de más de dos bebidas alcohólicas al día aumenta el riesgo de osteoporosis.
- Consumo de tabaco. El papel exacto que desempeña el tabaco en la osteoporosis no está claro, pero se ha demostrado que su consumo debilita los huesos.
Complicaciones
Las fracturas óseas, sobre todo de columna vertebral o cadera, son las complicaciones más graves de la osteoporosis. Las fracturas de cadera a menudo se deben a una caída y pueden derivar en una discapacidad e incluso un mayor riesgo de muerte dentro del primer año después de la lesión.
En algunos casos, pueden producirse fracturas de huesos de la columna vertebral aunque no te hayas caído. Los huesos que conforman la columna vertebral, conocidas como vértebras, pueden debilitarse hasta el punto de aplastarse, lo que producirá dolor de espalda, pérdida de estatura y una postura encorvada.
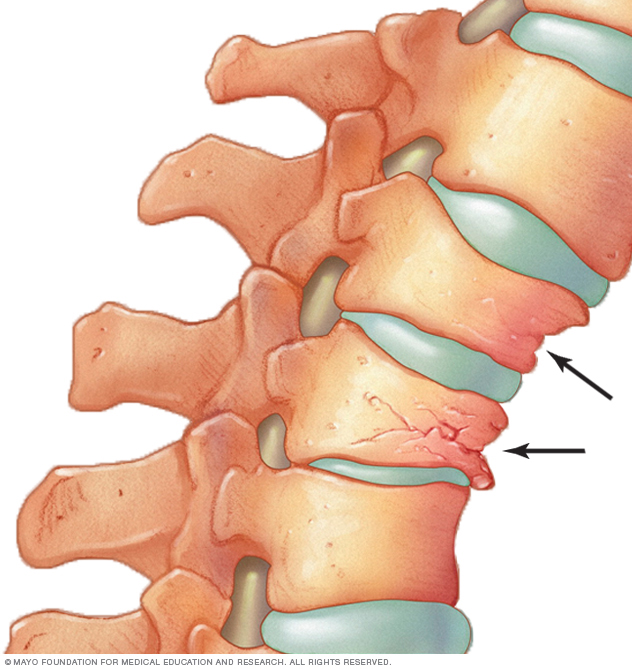
Los huesos que conforman la columna vertebral, llamados vértebras, pueden debilitarse hasta el punto de aplastarse y colapsar, lo que puede causar dolor de espalda, pérdida de estatura y una postura encorvada.
Prevención
La buena nutrición y el ejercicio regular son esenciales para mantener los huesos sanos durante toda la vida.
Calcio
Los hombres y mujeres que tienen entre 18 y 50 años necesitan 1000 miligramos de calcio al día. Esta cantidad diaria aumenta a 1200 miligramos cuando las mujeres cumplen los 50 años y los hombres, los 70.
Algunas fuentes buenas de calcio son las siguientes:
- Productos lácteos con bajo contenido de grasas.
- Verduras de hoja verde oscuro.
- Salmón enlatado o sardinas con espinas.
- Productos de soja, como el tofu.
- Cereales fortificados con calcio y jugo de naranja.
Si te resulta difícil obtener suficiente calcio de la alimentación, considera tomar suplementos de calcio. Sin embargo, se asocia el consumo excesivo de calcio con los cálculos renales. Si bien todavía no está claro, algunos expertos sugieren que demasiado calcio, especialmente en suplementos, puede aumentar el riesgo de enfermedad cardíaca.
La Health and Medicine Division of the National Academies of Sciences, Engineering, and Medicine (División de Salud y Medicina de las Academias Nacionales de Ciencias, Ingeniería y Medicina) recomienda que el consumo total de calcio, proveniente de la combinación entre suplementos y alimentación, no debe superar los 2000 miligramos diarios para las personas mayores de 50 años.
Vitamina D
La vitamina D mejora la capacidad del cuerpo para absorber el calcio y mejora de otras maneras la salud de los huesos. Las personas pueden obtener parte de su vitamina D gracias a la luz del sol, pero esto podría no ser una buena fuente si vives en latitudes altas, si estás recluido en casa, o si usas regularmente protector solar o evitas el sol debido al riesgo de padecer cáncer de piel.
Las fuentes de vitamina D en los alimentos incluyen aceite de hígado de bacalao, trucha y salmón. Muchos tipos de leches y cereales vienen fortificados con vitamina D.
La mayoría de las personas necesita al menos 600 unidades internacionales (UI) de vitamina D por día. A partir de los 70 años, la recomendación aumenta a 800 UI por día.
Las personas sin otras fuentes de vitamina D y especialmente con exposición limitada al sol podrían necesitar un suplemento. La mayoría de los productos multivitamínicos contienen entre 600 y 800 UI de vitamina D. Para la mayoría de las personas, es seguro obtener hasta 4000 UI de vitamina D por día.
Ejercicio
El ejercicio puede ayudarte a fortalecer los huesos y retardar la pérdida ósea. Los ejercicios pueden beneficiar tus huesos sin importar cuándo comiences a hacerlos, pero lo mejor será si comienzas a ejercitarte regularmente de joven y continúas haciéndolo durante toda la vida.
Combina ejercicios de entrenamiento de fuerza con ejercicios de levantamiento de pesas y de equilibrio. El entrenamiento de fuerza ayuda a fortalecer los músculos y los huesos de los brazos y la parte superior de la columna vertebral. Los ejercicios de soporte de peso, como caminar, trotar, correr, subir escaleras, saltar una soga, hacer esquí y practicar deportes de impacto, ayudan principalmente a los huesos de las piernas, las caderas y la parte baja de la columna vertebral. Los ejercicios de equilibrio como el taichí ayudan a reducir el riesgo de caídas, especialmente al envejecer.
Diagnóstico
La densidad ósea puede medirse con una máquina que utiliza niveles bajos de rayos X para determinar la proporción de minerales en los huesos. Durante esta prueba, que es indolora, te acuestas sobre una mesa acolchada y un escáner pasa por encima de tu cuerpo. En la mayoría de los casos, solo se examinan algunos huesos, generalmente en la cadera y la columna vertebral.
Tratamiento
Las recomendaciones de tratamiento a menudo se basan en una estimación del riesgo de fractura de un hueso en los próximos 10 años utilizando información como la prueba de densidad ósea. Si tu riesgo no es alto, el tratamiento podría no incluir medicamentos y podría centrarse en modificar los factores de riesgo de pérdida ósea y caídas.
Bisfosfonatos
Tanto para hombres como para mujeres con mayor riesgo de fractura, los medicamentos más recetados para tratar la osteoporosis son los bifosfonatos. Los ejemplos incluyen:
- Alendronato (Binosto, Fosamax).
- Risedronato (Actonel, Atelvia).
- Ibandronato.
- Ácido zoledrónico (Reclast, Zometa).
Los efectos secundarios incluyen náuseas, dolor abdominal y síntomas similares a la acidez estomacal. Es menos probable que se presenten efectos secundarios si el medicamento se toma según lo indicado. Las formas intravenosas de los bifostonatos no causan malestar estomacal, pero pueden provocar fiebre, dolores de cabeza y dolores musculares.
Una complicación muy poco frecuente de los bifosfonatos es una ruptura o grieta en la mitad del fémur. Una segunda complicación poco frecuente es el retraso en la cicatrización del hueso maxilar, llamada osteonecrosis de la mandíbula. Esto puede ocurrir después de un procedimiento dental invasivo, como la extracción de un diente.
Denosumab
Comparado con los bisfosfonatos, el denosumab (Prolia, Xgeva) produce resultados similares o mejores en cuanto a la densidad ósea y reduce la probabilidad de todos los tipos de fracturas. El denosumab se administra en forma de inyección bajo la piel cada seis meses.
De modo parecido a los bisfosfonatos, el denosumab tiene la misma complicación poco frecuente de producir roturas o grietas en el medio del fémur y osteonecrosis del hueso maxilar. Si tomas denosumab, es posible que tengas que seguir haciéndolo indefinidamente. Investigaciones recientes indican que podría existir un alto riesgo de fracturas de la columna vertebral después de suspender el medicamento.
Terapia de reemplazo hormonal
El estrógeno, especialmente cuando se inicia poco después de la menopausia, puede ayudar a mantener la densidad ósea. Sin embargo, la terapia con estrógeno puede aumentar el riesgo de cáncer mamario y coágulos sanguíneos, que pueden causar accidentes cerebrovasculares. Por lo tanto, el estrógeno se usa típicamente para la salud ósea en mujeres jóvenes o en mujeres cuyos síntomas menopáusicos también requieren tratamiento.
El raloxifeno (Evista) imita los efectos beneficiosos del estrógeno sobre la densidad ósea en mujeres posmenopáusicas, sin algunos de los riesgos asociados con el estrógeno. Tomar este medicamento puede reducir el riesgo de algunos tipos de cáncer mamario. Los sofocos son un efecto secundario posible. El raloxifeno también puede aumentar el riesgo de coágulos sanguíneos.
En los hombres, la osteoporosis podría estar relacionada con una disminución gradual de los niveles de testosterona relacionada con la edad. La terapia para reemplazo de la testosterona puede ayudar a mejorar los síntomas de baja testosterona, pero los medicamentos para la osteoporosis fueron mejor estudiados en hombres para tratar la osteoporosis y, por lo tanto, se recomiendan solos o además de la testosterona.
Medicamentos para fortalecer los huesos
Si tienes osteoporosis grave o los tratamientos más frecuentes para la osteoporosis no funcionan lo suficientemente bien, el médico podría sugerirte que pruebes lo siguiente:
- Teriparatida (Bonsity, Forteo). Este potente medicamento es similar a la hormona paratiroidea y estimula el crecimiento óseo. Se administra como una inyección diaria bajo la piel, durante un máximo de dos años.
- La abaloparatida (Tymlos) es otro medicamento similar a la hormona paratiroidea. Este medicamento puede tomarse durante dos años como máximo.
- Romosozumab (Evenity). Este es el medicamento más nuevo que fortalece los huesos para el tratamiento de la osteoporosis. Se administra como una inyección mensual en el consultorio del médico y su uso se limita a un año de tratamiento.
En general, cuando dejas de recibir cualquiera de estos medicamentos que fortalecen los huesos, necesitas tomar otro medicamento para osteoporosis a fin de mantener el nuevo crecimiento óseo.
Estilo de vida y remedios caseros
Estas sugerencias podrían ayudar a reducir el riesgo de sufrir osteoporosis o fracturas de huesos:
- No fumes. Fumar aumenta las tasas de pérdida ósea y la posibilidad de fractura.
- Limita el consumo de alcohol. Consumir más de dos bebidas alcohólicas al día puede disminuir la formación de hueso. Estar bajo la influencia del alcohol también puede aumentar el riesgo de sufrir caídas.
- Evita las caídas. Usa zapatos de tacón bajo con suelas antideslizantes y revisa tu casa en busca de cables eléctricos, alfombras y superficies resbaladizas que puedan causarte caídas. Mantén las habitaciones bien iluminadas, instala barras de agarre en el interior y el exterior de la puerta de la ducha y asegúrate de que puedas acostarte y levantarte fácilmente de la cama.
Preparación antes de la cita
Tu equipo de atención médica puede sugerir una prueba de densidad ósea. Se recomienda un examen de detección para la osteoporosis a todas las mujeres mayores de 65 años. Algunas pautas también recomiendan realizar exámenes de detección en los hombres antes de los 70 años, especialmente si tienen problemas de salud que puedan causar osteoporosis. Si te fracturas un hueso después de un suceso de poco impacto, como una caída simple, sería importante realizar una prueba de densidad ósea para evaluar el riesgo de sufrir más fracturas.
Si los resultados de la prueba muestran una densidad ósea baja o si tienes otros problemas complejos de salud, quizás te remitan a un especialista en trastornos metabólicos, llamado endocrinólogo, o a un especialista en enfermedades de las articulaciones, los músculos o los huesos, llamado reumatólogo.
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
- Escribe los síntomas que has notado, aunque es posible que no tengas ninguno.
- Anota la información personal esencial, por ejemplo, los eventos importantes de estrés o los cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas y los suplementos que tomes o que hayas tomado y de sus dosis respectivas. Registrar el tipo y la dosis de los suplementos con calcio y vitamina D resulta especialmente útil, debido a que hay diferentes preparados disponibles. Si no estás seguro de qué información podría necesitar el médico, lleva los envases o toma una foto de la etiqueta con tu teléfono inteligente y compártela con el médico.
- Toma nota de las preguntas que quieras hacer al proveedor de atención médica.
Para la osteoporosis, las preguntas básicas que puedes hacer al proveedor de atención médica son, por ejemplo, las siguientes:
- ¿Es necesario que se me haga una prueba de detección para osteoporosis?
- ¿Cuáles son los tratamientos disponibles y cuál me recomienda?
- ¿Qué efectos secundarios puedo esperar luego del tratamiento?
- ¿Existe alguna alternativa al tratamiento que me indica?
- Tengo otros problemas de salud. ¿Cómo puedo gestionarlos juntos y de la mejor manera?
- ¿Tengo que restringir mis actividades?
- ¿Debo cambiar mi dieta?
- ¿Necesitaré tomar suplementos?
- ¿Hay algún programa de fisioterapia que me beneficiaría?
- ¿Qué puedo hacer para evitar las caídas?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es probable que el proveedor de atención médica haga preguntas, como:
- ¿Tienes fracturas?
- ¿Se ha reducido tu estatura?
- ¿Cómo es tu dieta, especialmente, la ingesta de lácteos? ¿Piensas que tomas suficiente calcio? ¿Vitamina D?
- ¿Con qué frecuencia haces ejercicio? ¿Qué tipo de ejercicio haces?
- ¿Cómo está tu equilibrio? ¿Te has caído?
- ¿Tienes antecedentes familiares de osteoporosis?
- ¿Alguno de tus padres se ha roto la cadera?
- ¿Alguna vez te sometiste a una cirugía de estómago o intestinos?
- ¿Tomaste medicamentos corticoides, como prednisona o cortisona en forma de píldoras, inyecciones o cremas?
Last Updated Feb 24, 2024
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



