Taquicardia
Perspectiva general
Taquicardia es el término médico para una frecuencia cardíaca de más de 100 latidos por minuto. Muchos tipos de ritmos cardíacos irregulares, denominados arritmias, pueden causar taquicardia.
Una frecuencia cardíaca rápida no siempre es un problema. Por ejemplo, la frecuencia cardíaca se suele acelerar al hacer ejercicio o como respuesta al estrés.
Es posible que la taquicardia no provoque síntomas ni complicaciones. Pero, a veces, es una advertencia de que una enfermedad necesita atención. Algunas formas de taquicardia pueden derivar en problemas de salud graves si no se tratan. Estos problemas pueden incluir insuficiencia cardíaca, accidente cerebrovascular o muerte cardíaca repentina.
El tratamiento de la taquicardia puede incluir movimientos o acciones específicos, medicamentos, cardioversión o cirugías para controlar los latidos rápidos del corazón.
Tipos
Existen muchos tipos diferentes de taquicardia. La taquicardia sinusal hace referencia a un aumento común en la frecuencia cardíaca que, por lo general, se debe al ejercicio o al estrés.
Otros tipos de taquicardia se agrupan según la causa y la parte del corazón responsable de la frecuencia cardíaca rápida. Entre los tipos comunes de taquicardia que causan ritmos cardíacos irregulares, están los siguientes:
- Fibrilación auricular. Este es el tipo más común de taquicardia. Las señales eléctricas caóticas e irregulares se inician en las cavidades superiores del corazón, denominadas aurículas. Estas señales desencadenan latidos rápidos. La fibrilación auricular puede ser temporal. Sin embargo, algunos episodios no desaparecen, a menos que se traten.
- Aleteo auricular. El aleteo auricular es similar a la fibrilación auricular, pero los latidos del corazón están más organizados. Los episodios de aleteo auricular pueden desaparecer por sí solos o requerir tratamiento. Las personas que tienen aleteo auricular también suelen tener fibrilación auricular en otros momentos.
- Taquicardia ventricular. Este ritmo cardíaco irregular se inicia en las cavidades inferiores del corazón, conocidas como ventrículos. La frecuencia cardíaca rápida no permite que los ventrículos se llenen ni compriman para bombear suficiente sangre al cuerpo. Los episodios pueden ser breves y durar solo un par de segundos sin causar daños. Sin embargo, los episodios que duran más de unos pocos segundos pueden poner en riesgo la vida.
- Taquicardia supraventricular. La taquicardia supraventricular es un término amplio que incluye los ritmos cardíacos irregulares que empiezan sobre las cavidades inferiores del corazón. La taquicardia supraventricular causa episodios de latidos fuertes que empiezan y terminan abruptamente.
- Fibrilación ventricular. Esta afección grave puede causar la muerte si no se restablece el ritmo cardíaco en cuestión de minutos. Las señales eléctricas caóticas y rápidas hacen que las cavidades inferiores del corazón tiemblen en lugar de contraerse de una manera coordinada. La mayoría de las personas con este tipo de ritmo cardíaco irregular tienen una enfermedad cardíaca o han sufrido una lesión grave, como ser alcanzadas por un rayo.
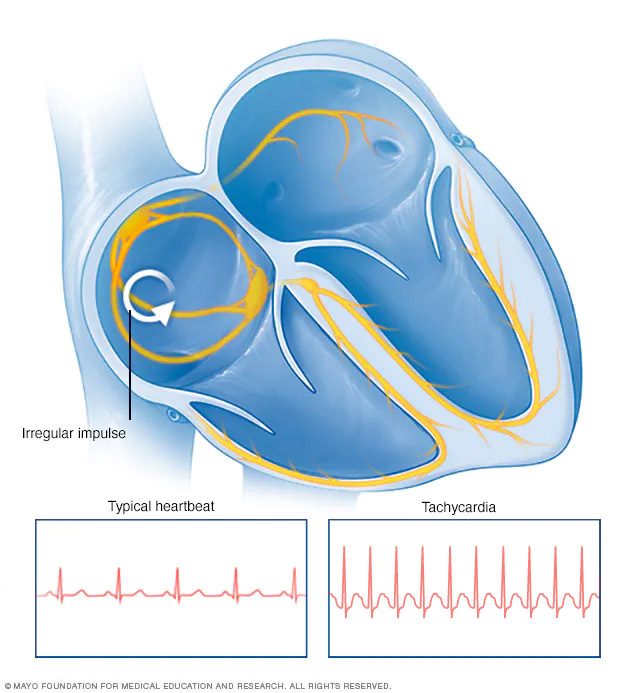
La taquicardia se produce cuando una señal eléctrica irregular, denominada impulso, se inicia en las cavidades superiores o inferiores del corazón. Esto hace que el corazón lata más rápido.
Síntomas
Algunas personas con taquicardia no tienen síntomas. Los latidos rápidos pueden descubrirse al hacer pruebas cardíacas o exámenes físicos por otros motivos.
En general, la taquicardia puede causar estos síntomas:
- Latidos acelerados y fuertes, o golpeteo en el pecho, denominados palpitaciones
- Dolor en el pecho
- Desmayos
- Aturdimiento
- Pulso acelerado
- Falta de aire
Cuándo debes consultar a un médico
La taquicardia puede tener muchas causas. Si sientes que el corazón te late demasiado rápido, programa una cita para que te hagan una revisión médica.
Busca atención médica de inmediato si tienes lo siguiente:
- Dolor o molestia en el pecho
- Falta de aire
- Debilidad
- Mareos o aturdimiento
- Desmayos o sensación de desmayo
Un tipo de taquicardia, denominada fibrilación ventricular, es un caso de emergencia que requiere atención médica de inmediato.
En la fibrilación ventricular, la presión arterial disminuye drásticamente. La respiración y el pulso de la persona se detienen porque el corazón no bombea sangre al cuerpo. Esto también se conoce como paro cardíaco. Por lo general, la persona se desvanece o, en otras palabras, colapsa.
Si esto pasa, haz lo siguiente:
- Llama al 911 o al número de emergencia de tu área.
- Comienza la reanimación cardiopulmonar (RCP). La reanimación cardiopulmonar ayuda a que la sangre siga circulando hacia los órganos hasta que se apliquen otros tratamientos.
- Si no recibiste capacitación en reanimación cardiopulmonar o no estás seguro de si puedes hacer respiraciones de rescate, haz la reanimación solamente con las manos. Presiona el centro del pecho con firmeza y rapidez, a un ritmo de 100 a 120 compresiones por minuto, hasta que lleguen los paramédicos. La Asociación Americana del Corazón (AHA, por sus siglas en inglés) sugiere hacer las compresiones al ritmo de la canción Stayin' Alive. No es necesario que hagas respiración de rescate.
- Pide a alguien que consiga un desfibrilador externo automático si hay uno cerca. Un desfibrilador externo automático es un dispositivo portátil que administra una descarga para restablecer el ritmo cardíaco. No se requiere capacitación para usarlo. El mismo dispositivo te dirá qué hacer. Está programado para emitir una descarga únicamente cuando corresponda.
Causas
La taquicardia es un aumento de la frecuencia cardíaca producido por algún motivo. Si la frecuencia cardíaca rápida se debe al ejercicio o el estrés, se llama taquicardia sinusal. La taquicardia sinusal es un síntoma, no una afección.
La mayoría de las afecciones al corazón pueden derivar en diferentes formas de taquicardia. Los ritmos cardíacos irregulares, denominados arritmias, son una causa. Un ejemplo de ritmo cardíaco irregular es la fibrilación auricular.
Otros factores que pueden derivar en taquicardia incluyen los siguientes:
- Fiebre
- Consumo excesivo de alcohol, que se define como 14 copas o más por semana para un hombre o 7 copas o más por semana para una mujer
- Abstinencia alcohólica
- Exceso de cafeína
- Presión arterial alta o baja
- Cambios en el nivel de minerales, denominados electrolitos, en el cuerpo. Por ejemplo, potasio, sodio, calcio y magnesio
- El uso de ciertos medicamentos
- Tiroides hiperactiva, que se denomina hipertiroidismo
- Cantidades bajas de glóbulos rojos, lo que se conoce como anemia
- Fumar o consumir nicotina
- Consumo de estimulantes ilícitos, como cocaína o metanfetamina
- Ataque cardíaco
Muchas veces, se desconoce la causa exacta de la taquicardia.
¿Cómo late el corazón?
Para entender la causa de la taquicardia, puede ser útil saber cómo funciona generalmente el corazón.
El corazón tiene cuatro cavidades:
- Las dos cavidades superiores se denominan aurículas.
- Las dos cavidades inferiores se denominan ventrículos.
Dentro de la cavidad superior derecha del corazón se encuentra el nódulo sinusal, que es un grupo de células. Este produce las señales que inician cada latido del corazón
y que se mueven por las cavidades superiores. Luego, las señales llegan al nodo auriculoventricular, que es un grupo de células, donde se hacen más lentas. Las señales después se dirigen a las cavidades inferiores del corazón.
En un corazón sano, este proceso de señalización suele llevarse a cabo sin problemas. La frecuencia cardíaca en reposo normal es de 60 a 100 latidos por minuto. Pero, en estado de taquicardia, algo hace que el corazón lata a más de 100 latidos por minutos.
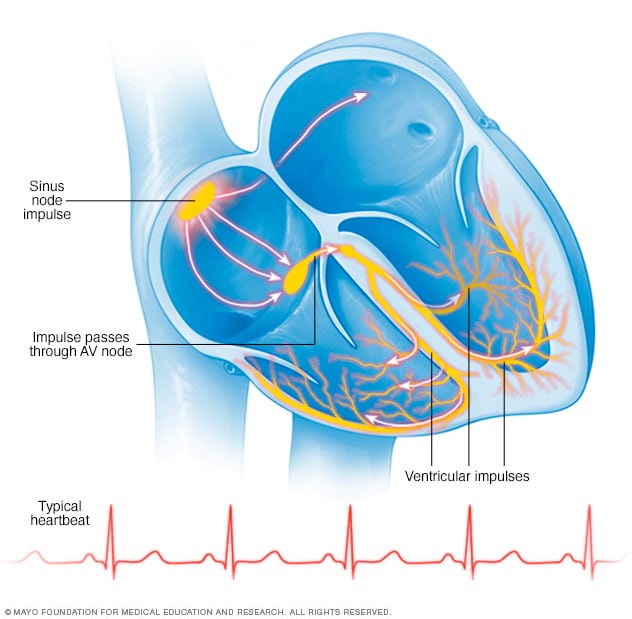
En un ritmo cardíaco típico, un grupo pequeño de células que se encuentran en el nódulo sinusal envía una señal eléctrica. La señal viaja por medio de las aurículas hasta el nódulo auriculoventricular y luego ingresa en los ventrículos, lo que hace que se contraigan y bombeen sangre.
Factores de riesgo
En general, los factores que pueden aumentar el riesgo de ritmos cardíacos irregulares que comúnmente causan la taquicardia son los siguientes:
- Envejecimiento
- Antecedentes familiares de trastornos del ritmo cardíaco
- Presión arterial alta
Los cambios en el estilo de vida o el tratamiento de las afecciones al corazón pueden reducir el riesgo de taquicardia.
Complicaciones
Cuando el corazón late demasiado fuerte, es posible que no bombee suficiente sangre al cuerpo. Como resultado, puede que los órganos y los tejidos no reciban suficiente oxígeno.
Las complicaciones de la taquicardia dependen de lo siguiente:
- El tipo de taquicardia
- La rapidez de la frecuencia cardíaca
- La duración de la frecuencia cardíaca rápida
- La existencia de otras afecciones al corazón
Las posibles complicaciones de la taquicardia pueden incluir las siguientes:
- Coágulos sanguíneos que pueden causar un ataque cardíaco o un accidente cerebrovascular Pueden usarse medicamentos anticoagulantes para reducir este riesgo.
- Desmayos o pérdida del conocimiento frecuentes
- Insuficiencia cardíaca
- Muerte cardíaca súbita Por lo general, se asocia únicamente con la taquicardia ventricular o la fibrilación ventricular.
Prevención
La mejor manera de prevenir la taquicardia es mantener el corazón sano. Agenda controles médicos regulares. Si tienes una enfermedad cardíaca, sigue tu plan de tratamiento. Toma todos los medicamentos como te indicaron.
Prueba estos consejos para prevenir las enfermedades cardíacas y mantener el corazón sano:
- No fumes.
- Mantén una alimentación baja en sal y grasas saturadas.
- Haz ejercicio por lo menos durante 30 minutos casi todos los días de la semana.
- Mantén un peso saludable.
- Reduce y controla el estrés.
- Controla la presión arterial alta, el colesterol alto y la diabetes.
- Duerme bien. Los adultos deben intentar dormir entre 7 y 9 horas diarias.
Habla con tu equipo de atención médica antes de tomar cualquier medicamento. Algunos medicamentos para el resfriado o la tos contienen estimulantes que pueden causar latidos rápidos del corazón. Las drogas ilícitas, como la cocaína o la metanfetamina, son otros estimulantes que pueden causar cambios en el ritmo cardíaco.
Diagnóstico
Para diagnosticar la taquicardia, un profesional de atención médica debe examinarte y hacerte preguntas sobre tus síntomas, hábitos de salud y antecedentes médicos.
Pruebas
Se pueden realizar pruebas para confirmar latidos cardíacos rápidos inusuales y buscar su causa. Las pruebas para diagnosticar la taquicardia pueden incluir las siguientes:
-
Electrocardiograma (o electrocardiografía). Esta prueba rápida revisa los latidos cardíacos. Se colocan electrodos, que son unos parches adhesivos, en el pecho y, a veces, en los brazos o las piernas. Un electrocardiograma muestra lo rápido o lo lento que late el corazón.
Algunos dispositivos personales, como los relojes inteligentes, pueden realizar electrocardiogramas. Pregúntale a tu equipo de atención médica si esta podría ser una opción para ti.
- Monitor Holter. Este dispositivo portátil para electrocardiogramas se usa durante un día, o más, para registrar la actividad del corazón mientras realizas actividades cotidianas. Esta prueba puede detectar latidos irregulares que no se detectan durante un electrocardiograma normal.
- Monitor de eventos. Este dispositivo es como el monitor Holter, pero registra información solamente en momentos determinados y durante algunos minutos por vez. Por lo general, debes usarlo por aproximadamente 30 días y presionar un botón cada vez que tienes síntomas. Algunos dispositivos registran datos automáticamente cuando se detecta un ritmo cardíaco irregular.
- Ecocardiograma. Se utilizan ondas sonoras para crear imágenes del corazón latiendo. En esta prueba, se puede observar el flujo sanguíneo a través del corazón y las válvulas cardíacas.
- Radiografía de tórax. Una radiografía de tórax muestra el estado del corazón y los pulmones.
- Resonancia magnética del corazón. Esta prueba, también llamada resonancia magnética cardíaca, consiste en usar campos magnéticos y ondas de radio para crear imágenes detalladas del corazón. Suele hacerse para determinar la causa de una taquicardia ventricular o una fibrilación ventricular.
- Tomografía computarizada del corazón. Esta prueba, también llamada tomografía computarizada cardíaca toma varias imágenes por radiografía para brindar una visión más detallada del corazón. Se puede realizar para encontrar la causa de la taquicardia ventricular.
- Angiografía coronaria. La angiografía coronaria se usa para saber si hay vasos sanguíneos estrechados u obstruidos en el corazón. Se hace con un tinte y rayos X especiales para ver el interior de las arterias coronarias. La prueba se puede hacer para ver el suministro de sangre del corazón en las personas con taquicardia ventricular o fibrilación ventricular.
-
Estudio de electrofisiología. Esta prueba se puede realizar para confirmar el diagnóstico de taquicardia. Puede ayudar a encontrar en qué parte del corazón se produce la señalización incorrecta. El estudio de electrofisiología se usa principalmente para diagnosticar algunos tipos de taquicardias y latidos cardíacos irregulares.
Durante esta prueba, un catéter, o más, se guía a través de un vaso sanguíneo, normalmente en la ingle, hasta varias zonas del corazón. Los sensores en las puntas de los catéteres registran las señales eléctricas del corazón.
- Pruebas de esfuerzo con ejercicio. El ejercicio puede causar o empeorar algunos tipos de taquicardia. Las pruebas de esfuerzo con ejercicio se realizan para ver cómo afecta el ejercicio al corazón. Consisten en caminar sobre una cinta de correr o pedalear en una bicicleta estática mientras se examina el corazón. Si no puedes hacer ejercicio, es posible que te den medicamentos que aumenten la frecuencia cardíaca como lo hace el ejercicio. En ocasiones, se hace un ecocardiograma durante la prueba de esfuerzo con ejercicio.
- Prueba de la mesa basculante. Esta prueba se usa para evaluar si los latidos cardíacos rápidos causan desmayos. Mientras estás acostado sobre una mesa basculante, se revisan la frecuencia y el ritmo cardíacos y la presión arterial. Después, bajo supervisión cuidadosa, se inclina la mesa a una posición vertical. Un miembro del equipo de atención médica observa cómo responden el corazón y el sistema nervioso que lo controla al cambio de posición.
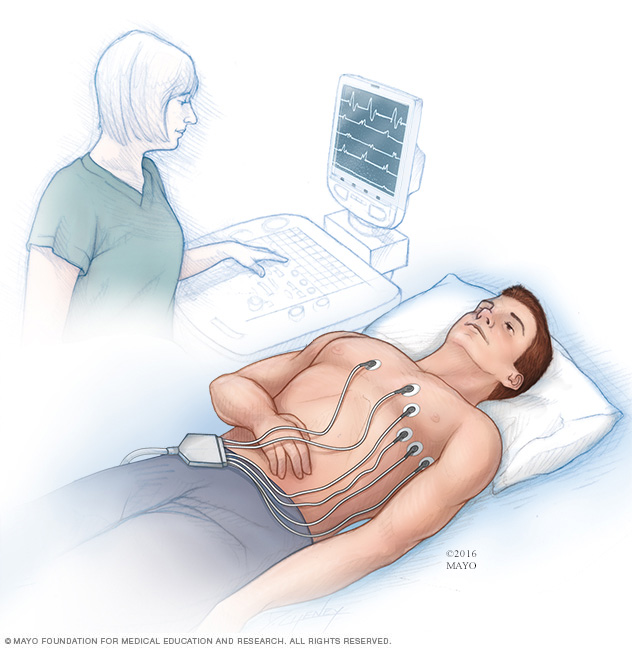
El electrocardiograma es un procedimiento simple que sirve para determinar cómo late el corazón. Se realiza mediante la colocación de unos sensores, denominados electrodos, en el pecho para registrar las señales eléctricas del corazón. Las señales se muestran como ondas en un monitor de computadora o una impresora.
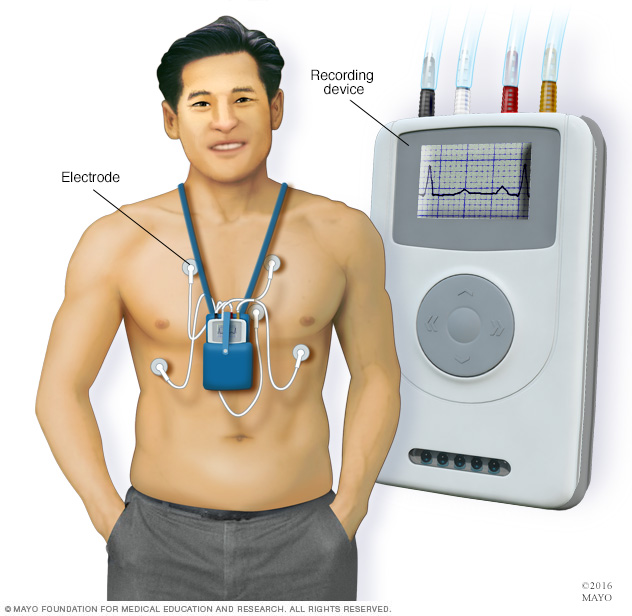
Un monitor Holter es un pequeño dispositivo portátil que vigila continuamente los latidos del corazón. Está compuesto por uno o varios sensores o electrodos y un dispositivo de grabación para medir la actividad del corazón. El paciente suele llevar puesto el dispositivo durante uno o más días mientras realiza las actividades cotidianas.
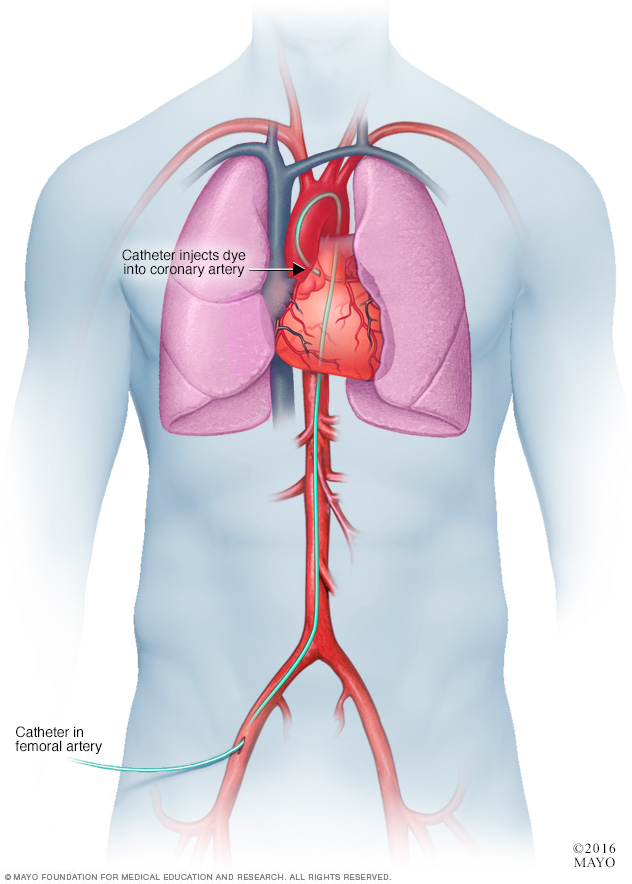
En una angiografía coronaria, se introduce un catéter o sonda flexible en una arteria, por lo general, de la ingle, el brazo o el cuello y se lo guía hasta llegar al corazón. La angiografía coronaria puede mostrar vasos sanguíneos estrechos u obstruidos en el corazón.
Tratamiento
Los objetivos del tratamiento para la taquicardia son desacelerar los latidos rápidos y prevenir futuros episodios de esta afección.
Si otra enfermedad causa la taquicardia, el tratamiento del problema subyacente puede reducir o prevenir los episodios de latidos rápidos del corazón.
Cómo disminuir la frecuencia cardíaca rápida
La frecuencia cardíaca rápida puede corregirse sola. Sin embargo, algunas veces se necesitan medicamentos u otros tratamientos para hacer más lentos los latidos.
Estas son algunas formas de hacer que la frecuencia cardíaca rápida disminuya:
- Maniobras vagales. Acciones simples, pero específicas, como toser, hacer fuerza como si se estuviera defecando o ponerse una compresa de hielo en el rostro, pueden ayudar a hacer más lento el ritmo cardíaco. El equipo de atención médica puede pedirte que hagas estas acciones específicas durante un episodio de latidos rápidos. Estas acciones repercuten en el nervio vago, que ayuda a controlar los latidos.
- Medicamentos. Si las maniobras vagales no detienen los latidos rápidos, podrías necesitar medicamentos para corregir el ritmo cardíaco.
- Cardioversión. Se utilizan paletas o parches en el pecho para dar descargas eléctricas al corazón y restaurar el ritmo cardíaco. Comúnmente, la cardioversión se usa cuando se necesita atención médica de emergencia o cuando las maniobras vagales y los medicamentos no dan resultados. También es posible hacer cardioversión con medicamentos.
Cómo prevenir futuros episodios de frecuencia cardíaca rápida
El tratamiento de la taquicardia consiste en tomar medidas para prevenir que el corazón lata demasiado rápido. Esto puede incluir medicamentos, la implantación de dispositivos, o procedimientos o cirugías cardíacos.
- Medicamentos. Los medicamentos suelen usarse para controlar la frecuencia cardíaca.
-
Ablación con catéter. En este procedimiento, el médico inserta catéteres, que son unos tubos finos y flexibles, a través de un vaso sanguíneo ubicado generalmente en la ingle. Los sensores que están en la punta de los catéteres usan energía de frío o de calor para generar cicatrices diminutas en el corazón. Estas cicatrices bloquean las señales eléctricas irregulares, lo que ayuda a restaurar los latidos habituales del corazón.
La ablación con catéter no requiere cirugía para acceder al corazón, pero puede realizarse en el mismo momento que otras cirugías cardíacas.
- Marcapasos. Un marcapasos es un dispositivo pequeño que se coloca quirúrgicamente debajo de la piel en la zona del pecho. Cuando el dispositivo detecta latidos irregulares, envía un impulso eléctrico que ayuda al corazón a corregir el ritmo cardíaco.
- Desfibrilador cardioversor implantable. Este dispositivo a pilas se coloca debajo de la piel cerca de la clavícula y monitorea la frecuencia cardíaca continuamente. Si el dispositivo detecta latidos irregulares, envía descargas eléctricas de baja o alta intensidad para restablecer el ritmo cardíaco. El profesional de atención médica puede recomendar este dispositivo si tienes un riesgo alto para taquicardia ventricular o fibrilación ventricular.
- Técnica quirúrgica del laberinto. Un cirujano realiza incisiones diminutas en la mitad superior del corazón para crear un patrón de tejido cicatricial. A este patrón se lo llama laberinto. Las señales del corazón no pueden atravesar el tejido cicatricial. Esto permite que el laberinto bloquee las señales eléctricas irregulares del corazón que causan algunos tipos de taquicardia.
- Cirugía. En ocasiones, se necesita una cirugía a corazón abierto para destruir una vía eléctrica adicional que causa taquicardia. Por lo general, la cirugía se realiza cuando no funcionan otras opciones de tratamiento o cuando también se debe tratar otra afección al corazón.
Estilo de vida y remedios caseros
Si tienes una taquicardia o cualquier tipo de enfermedad cardíaca, es importante que tomes medidas para mantener el corazón sano. Las medidas incluyen cambios en el estilo de vida, como mantener una alimentación saludable para el corazón, hacer ejercicio con regularidad y no fumar ni consumir tabaco. Tu equipo de atención médica puede recomendarte que limites o evites la cafeína.
Medicina alternativa
Las técnicas para aliviar el estrés, como la meditación y el yoga, pueden ayudar a desacelerar la frecuencia cardíaca. Esto reduce los síntomas de la taquicardia.
Estrategias de afrontamiento, y apoyo
Si tienes un plan para controlar un episodio de latidos rápidos, es probable que te sientas más tranquilo y que consideres que tienes más control cuando se produzca. Pregunta al equipo de atención médica lo siguiente:
- Cómo tomarte el pulso y cuál es la mejor frecuencia cardíaca para ti
- Cuándo y cómo usar los tratamientos denominados maniobras vagales, si corresponde
- Cuándo buscar atención médica de emergencia
Preparación antes de la cita
Si tienes taquicardia, debes consultar a un médico especializado en afecciones al corazón. Este tipo de profesional de atención médica se llama cardiólogo. También puedes acudir a un electrofisiólogo, que es un médico especializado en trastornos del ritmo cardíaco.
A menudo, hay mucho que hablar en un control médico. Es una buena idea estar preparado para la cita médica. A continuación, encontrarás información que te ayudará a prepararte.
Qué puedes hacer
Prepara con anticipación una lista que puedas compartir con tu equipo de atención médica. Tu lista debe incluir lo siguiente:
- Todos los síntomas, incluidos aquellos que no parezcan estar relacionados con el corazón.
- Información personal importante, como episodios de estrés importantes o cambios recientes en tu vida.
- Todos los medicamentos que tomas. Esto incluye las vitaminas, los suplementos y los medicamentos que compraste con o sin receta médica. También incluye las dosis.
- Preguntas para hacerle al equipo de atención médica.
Estas son algunas preguntas básicas que puedes hacerle al profesional de atención médica:
- ¿Cuál es una causa posible de mi frecuencia cardíaca rápida?
- ¿Qué tipo de pruebas necesitan hacerme?
- ¿Cuál es la mejor opción de tratamiento?
- ¿Cuáles son los riesgos de mi afección al corazón?
- ¿De qué manera se revisa el corazón?
- ¿Con qué frecuencia tendré que acudir a citas de seguimiento?
- ¿De qué manera mis otras afecciones o los medicamentos que tomo pueden repercutir en mi afección al corazón?
- ¿Debo evitar o abandonar alguna actividad?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es probable que el equipo de atención médica te haga muchas preguntas. Estar preparado para responderlas puede ahorrarte tiempo que podrás usar para hablar sobre cualquier detalle en el que quieras profundizar. El equipo de atención médica puede preguntarte lo siguiente:
- ¿Cuándo comenzaron los síntomas?
- ¿Con qué frecuencia tienes episodios de latidos rápidos del corazón?
- ¿Cuánto duran?
- ¿Hay algo que empeore los síntomas, como el ejercicio, el estrés o la cafeína?
- ¿Algún miembro de tu familia tiene enfermedades cardíacas o antecedentes de ritmos cardíacos irregulares?
- ¿Alguien en tu familia tuvo un paro cardíaco o falleció de manera repentina?
- ¿Fumas o fumaste alguna vez?
- Si fuera el caso, ¿cuánto alcohol o cafeína consumes?
- ¿Qué medicamentos tomas?
- ¿Tienes alguna afección que influya en la salud de tu corazón? Por ejemplo, ¿recibes tratamiento para la presión arterial alta o el colesterol alto?
Last Updated Mar 16, 2024
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



