Tetralogía de Fallot
Perspectiva general
La tetralogía de Fallot es una afección coronaria inusual que está presente desde el nacimiento. Es decir que es un defecto cardíaco congénito. Un bebé que nace con esta afección presenta cuatro problemas cardíacos.
Dichos problemas afectan la estructura del corazón. La afección altera el flujo sanguíneo por el corazón y el resto del cuerpo. Los bebés con tetralogía de Fallot pueden presentar un color de piel azulado o grisáceo debido a que tienen niveles bajos de oxígeno.
La tetralogía de Fallot suele diagnosticarse durante el embarazo o poco después del nacimiento del bebé. Si los cambios cardíacos y los síntomas son leves, la tetralogía de Fallot puede no notarse ni diagnosticarse hasta la edad adulta.
Las personas diagnosticadas con tetralogía de Fallot necesitan una intervención quirúrgica para reparar el corazón. También deben hacerse controles médicos con regularidad durante toda la vida.
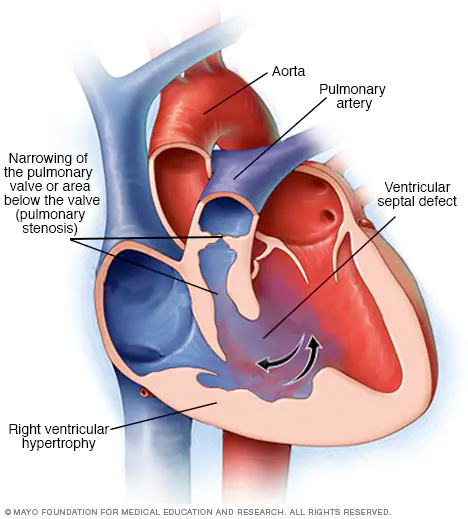
La tetralogía de Fallot es una combinación de cuatro defectos cardíacos presentes al nacer. Hay un orificio en el corazón denominado defecto septal ventricular. También hay un estrechamiento de la válvula pulmonar u otra zona a lo largo del conducto que une el corazón con los pulmones. El estrechamiento de la válvula pulmonar se conoce como estenosis pulmonar. La arteria principal del cuerpo, llamada aorta, se encuentra desplazada. La pared de la cavidad inferior derecha del corazón está engrosada, lo que se denomina hipertrofia del ventrículo derecho. La tetralogía de Fallot cambia la manera en la que la sangre fluye a través del corazón y hacia el resto del cuerpo.
Síntomas
Los síntomas de la tetralogía de Fallot dependen del nivel de obstrucción del flujo sanguíneo del corazón a los pulmones. Estos son algunos posibles síntomas:
- Piel de color azulado o grisáceo.
- Falta de aire y respiración rápida, especialmente al comer o al hacer ejercicio.
- Dificultad para subir de peso.
- Cansarse fácilmente al jugar o al hacer ejercicio.
- Irritabilidad.
- Llorar durante períodos prolongados.
- Desmayos.
Episodios cianóticos
Algunos bebés que sufren tetralogía de Fallot desarrollan repentinamente piel, uñas y labios de color azul intenso o gris. Suele ocurrir cuando el bebé llora, se alimenta o está molesto. Estos episodios se denominan crisis de Tet.
Las crisis de Tet se deben a una rápida disminución de la cantidad de oxígeno en la sangre. Son más frecuentes en lactantes pequeños, de entre 2 y 4 meses de edad. Las crisis de Tet pueden ser menos perceptibles en niños pequeños y mayores. Eso es porque normalmente se ponen en cuclillas cuando les falta el aire. Cuando se ponen en cuclillas entra más sangre a los pulmones.
Cuándo debes consultar a un médico
Por lo general, los defectos cardíacos congénitos graves se diagnostican antes o poco después del nacimiento del niño. Busca ayuda médica si notas que tu bebé presenta estos síntomas:
- Dificultad para respirar.
- Color azulado de la piel.
- Falta de estado de alerta.
- Convulsiones.
- Debilidad.
- Mayor irritabilidad de lo habitual.
Si tu bebé se pone azul o gris, colócalo de lado y levántale las rodillas hacia el pecho. Esto ayuda a aumentar el flujo sanguíneo a los pulmones. Llama de inmediato al 911 o al número local de emergencias.
Causas
La tetralogía de Fallot se presenta cuando el corazón del bebé va creciendo durante el embarazo. Por lo general, la causa es desconocida.
La tetralogía de Fallot incluye cuatro problemas en la estructura del corazón:
- El estrechamiento de la válvula entre el corazón y los pulmones, denominado estenosis de la válvula pulmonar. Este trastorno reduce el flujo sanguíneo que va del corazón a los pulmones. El estrechamiento puede ser solo de la válvula. Pero también podría darse en más de un lugar del trayecto entre el corazón y los pulmones. Hay casos en los que no se forma la válvula. En su lugar, se forma una lámina de tejido que obstruye el flujo sanguíneo desde el costado derecho del corazón. Esto se llama atresia pulmonar.
- Un agujero entre las cavidades inferiores del corazón, que se llama defecto del tabique ventricular. El defecto del tabique ventricular cambia la dirección del flujo sanguíneo en el corazón y en los pulmones. La sangre con bajo contenido de oxígeno de la cavidad inferior derecha se combina con la sangre rica en oxígeno de la cavidad inferior izquierda. El corazón tiene que hacer un trabajo más arduo para bombear la sangre por el cuerpo. Este problema puede debilitar el corazón con el paso del tiempo.
- Desplazamiento de la arteria principal del cuerpo. La arteria principal del cuerpo se llama aorta. Suele estar conectada a la cavidad inferior izquierda del corazón. Cuando hay tetralogía de Fallot, la aorta está en el lugar equivocado. Está desplazada hacia la derecha y se ubica directamente arriba del agujero en la pared del corazón. Esto cambia la forma en que la sangre fluye de la aorta a los pulmones.
- Engrosamiento de la cavidad inferior derecha del corazón, llamado hipertrofia del ventrículo derecho. Cuando el corazón debe trabajar demasiado, se engrosa la pared de la cavidad inferior derecha. Con el tiempo, esto puede hacer que el corazón se debilite y finalmente falle.
Algunas personas con tetralogía de Fallot tienen otros problemas que afectan a la aorta o a las arterias del corazón. También puede haber un agujero entre las cavidades superiores del corazón, lo cual se denomina defecto del tabique auricular.
Factores de riesgo
Se desconoce la causa exacta de la tetralogía de Fallot. Algunas cosas pueden aumentar el riesgo de que un bebé nazca con tetralogía de Fallot. Entre los factores de riesgo se incluyen los siguientes:
- Antecedentes familiares.
- Tener un virus durante el embarazo. Esto incluye la rubéola, también conocida como sarampión alemán.
- Consumo de alcohol durante el embarazo.
- Comer mal durante el embarazo.
- Fumar durante el embarazo.
- Edad de la madre mayor de 35 años.
- Síndrome de Down o síndrome de DiGeorge en el bebé.
Complicaciones
La tetralogía de Fallot no tratada suele provocar complicaciones que ponen en riesgo la vida. Las complicaciones pueden causar discapacidad o muerte en la edad adulta temprana.
Una complicación posible de la tetralogía de Fallot es la infección del revestimiento interno del corazón o de las válvulas cardíacas. Esto se llama endocarditis infecciosa. A veces se administran antibióticos antes del trabajo dental para prevenir este tipo de infección. Pregunta a tu equipo de atención médica si los antibióticos preventivos son adecuados para ti o tu bebé.
También es posible que se presenten complicaciones después de la cirugía para reparar la tetralogía de Fallot. Sin embargo, a la mayoría de las personas les va bien después de dicha cirugía. Cuando se presentan complicaciones, estas pueden incluir:
- Retroceso del flujo sanguíneo a través de una válvula cardíaca.
- Latidos cardíacos irregulares.
- Un agujero en el corazón que no desaparece después de la cirugía.
- Cambios en el tamaño de las cámaras del corazón.
- Hinchazón de una parte de la aorta, llamada dilatación de la raíz aórtica.
- Muerte cardíaca súbita.
Es posible que se necesite otro procedimiento o cirugía para solucionar estas complicaciones.
Defectos cardíacos congénitos y embarazo
Las personas que nacen con un defecto cardíaco congénito complejo pueden correr riesgo de sufrir complicaciones durante el embarazo. Habla con tu equipo de atención médica sobre los posibles riesgos y complicaciones del embarazo. Juntos pueden analizar cualquier cuidado especial que necesites y hacer los planes correspondientes.
Prevención
Debido a que se desconoce la causa exacta de la mayoría de los defectos cardíacos congénitos, es posible que estas afecciones no puedan prevenirse. Si tu riesgo de dar a luz un niño con un defecto cardíaco congénito es elevado, pueden hacerse pruebas genéticas y exámenes de detección durante el embarazo.
Hay algunas medidas que puedes seguir para ayudar a reducir el riesgo general de que tu hijo sufra defectos congénitos, entre ellas, las siguientes:
- Recibe la atención médica prenatal correcta. Las revisiones periódicas con un equipo de atención médica durante el embarazo pueden ayudar a mantener sanos a la madre y al bebé.
- Consume un multivitamínico con ácido fólico. Se ha demostrado que tomar 400 microgramos diarios de ácido fólico reduce los defectos congénitos en el cerebro y la médula espinal. También puede ayudar a reducir el riesgo de tener defectos cardíacos.
- No debes beber alcohol ni fumar. Estos hábitos en el estilo de vida pueden perjudicar la salud del bebé. Además, debes evitar la exposición pasiva al humo.
- Recibe la vacuna contra la rubéola (sarampión alemán). Contraer una infección por rubéola durante el embarazo puede afectar el desarrollo del corazón del bebé. Debes recibir la vacuna antes de intentar quedar encinta.
- Controla la glucosa en sangre. Si tienes diabetes, el correcto control de la glucosa en la sangre puede reducir el riesgo de defectos congénitos.
- Recibe tratamiento para tus enfermedades crónicas. Si sufres otras enfermedades, incluida la fenilcetonuria, habla con tu equipo de atención médica sobre la mejor forma de tratarlas y controlarlas.
- Evita las sustancias dañinas. Durante el embarazo, pídele a otra persona que se encargue de pintar y de limpiar con productos que tengan olor fuerte.
- Consulta a tu equipo de atención médica antes de tomar cualquier medicamento. Algunos medicamentos pueden causar defectos de nacimiento. Informa a tu equipo de atención médica sobre todos los medicamentos que tomas, incluidos los adquiridos sin receta médica.
Diagnóstico
La tetralogía de Fallot a menudo se diagnostica poco después del nacimiento. La piel de tu bebé puede verse azulada o grisácea. Se puede oír un silbido al escuchar el corazón del bebé con un estetoscopio. Esto se denomina soplo cardíaco.
Pruebas
Entre las pruebas que sirven para diagnosticar la tetralogía de Fallot, se incluyen las siguientes:
- Medición del nivel de oxígeno. Se coloca un sensor pequeño en un dedo de la mano o el pie para revisar rápidamente la cantidad de oxígeno en la sangre. Esta prueba se llama oximetría de pulso.
- Ecocardiograma. En esta prueba, se utilizan ondas sonoras para crear imágenes detalladas del corazón en movimiento. Muestra el corazón y las válvulas cardíacas, así como su funcionamiento.
- Electrocardiograma, también llamado ECG o EKG. En esta prueba, se registra la actividad eléctrica del corazón. Muestra cómo late el corazón. Se colocan parches adhesivos llamados electrodos en el pecho y, a veces, en los brazos o las piernas. Los parches se conectan a una computadora mediante cables. La computadora imprime o muestra los resultados. Un electrocardiograma puede ayudar a diagnosticar un latido cardíaco irregular. Los cambios en las señales cardiacas también pueden deberse a un corazón agrandado.
- Radiografía de tórax. La radiografía de tórax muestra la forma y el estado del corazón y de los pulmones. Un signo común de tetralogía de Fallot en una radiografía es un corazón en forma de bota. Eso significa que la cámara inferior derecha es demasiado grande.
- Cateterismo cardíaco. Esta prueba ayuda a diagnosticar o tratar ciertas afecciones cardíacas. Se puede hacer para planificar una cirugía. El médico inserta un catéter delgado y flexible en un vaso sanguíneo, generalmente en la ingle. A veces se usa más de un catéter. Los catéteres son tubos. El médico guía los catéteres hasta el corazón. Durante la prueba, los médicos pueden realizar diferentes pruebas cardíacas o tratamientos.
Tratamiento
Todos los bebés con tetralogía de Fallot necesitan cirugía para reparar el corazón y mejorar el flujo sanguíneo. Un cirujano del corazón, llamado cirujano cardiovascular, es quien realiza la cirugía. El momento de la cirugía y el tipo de cirugía dependen de la salud general del bebé y de los problemas específicos del corazón.
Algunos bebés o niños pequeños reciben medicamentos mientras esperan a que se realice la cirugía para mantener el flujo sanguíneo del corazón a los pulmones.
Cirugía u otros procedimientos
La cirugía con la que se trata la tetralogía de Fallot puede incluir lo siguiente:
-
Cirugía temporal, también llamada reparación temporal. Algunos bebés con tetralogía de Fallot necesitan una intervención quirúrgica temporal para mejorar el flujo sanguíneo a los pulmones mientras esperan una operación a corazón abierto. Este tipo de tratamiento se denomina cirugía paliativa. Un cirujano coloca un tubo llamado derivación entre una gran arteria que sale de la aorta y la arteria pulmonar. La derivación crea una nueva vía para que la sangre llegue a los pulmones. Esta intervención puede realizarse si el bebé nace antes de tiempo o si las arterias pulmonares no están completamente desarrolladas.
La derivación se extrae durante una intervención a corazón abierto para tratar la tetralogía de Fallot.
-
Cirugía a corazón abierto, llamada reparación completa. Las personas que sufren tetralogía de Fallot necesitan una cirugía a corazón abierto para reparar el corazón.
Una reparación completa suele realizarse en el primer año de vida. En raras ocasiones, es posible que a una persona no se la opere en la infancia si la tetralogía de Fallot no se diagnostica o si la cirugía no está disponible. Estos adultos aún pueden beneficiarse de la cirugía.
Una reparación completa se realiza en varios pasos; el cirujano coloca un parche en el agujero entre las cámaras inferiores del corazón y repara o sustituye la válvula pulmonar. El cirujano puede extirpar el músculo engrosado situado bajo la válvula pulmonar o ensanchar las arterias pulmonares más pequeñas.
Tras la reparación completa, la cavidad inferior derecha no tendrá que esforzarse tanto para bombear sangre. Como resultado, la pared de la cámara derecha debería volver a su grosor habitual. Aumenta el nivel de oxígeno en la sangre. Normalmente, los síntomas mejoran.
Panorama
Las tasas de supervivencia prolongada en las personas que se sometieron a la cirugía de la tetralogía de Fallot son cada vez mejores.
Las personas con tetralogía de Fallot necesitan atención de por vida, preferiblemente de un equipo de atención médica especializado en enfermedades cardíacas. Los controles de salud suelen incluir estudios por imágenes para ver si el corazón está funcionando correctamente. También se realizan pruebas para detectar complicaciones de la cirugía.
Estilo de vida y remedios caseros
Después del tratamiento para la tetralogía de Fallot, tu equipo de atención médica puede sugerir algunas medidas para mantener sano el corazón. Estas pueden incluir las siguientes:
- Restricciones en relación con actividades y deportes. Algunas personas nacidas con un problema cardíaco grave, como la tetralogía de Fallot, pueden tener que limitar el ejercicio o las actividades deportivas. Sin embargo, la mayoría puede participar en dichas actividades. Pregúntale al equipo de atención médica que te atiende o atiende a tu hijo qué deportes y tipos de actividades son seguros.
- Antibióticos para prevenir una infección en el corazón. A veces, los problemas cardíacos graves pueden aumentar el riesgo de infección en el revestimiento del corazón o en las válvulas cardíacas. Esta infección se llama endocarditis. Se pueden recomendar antibióticos antes de los procedimientos dentales, especialmente para personas que tienen una válvula cardíaca mecánica. Pregúntale al profesional de atención médica de tu hijo si necesitará tomar antibióticos preventivos. Un buen cuidado bucal y controles dentales regulares también son formas importantes de ayudar a prevenir infecciones.
Estrategias de afrontamiento, y apoyo
Es posible que descubras que hablar con otras personas que han experimentado la misma situación te brinda consuelo y aliento. Pregúntale a tu equipo de atención médica si hay grupos de apoyo en tu área.
Vivir con un problema cardíaco congénito puede hacer que algunas personas se sientan estresadas o ansiosas. Hablar con un terapeuta o consejero también puede ayudarlos a ti y a tu hijo a aprender nuevas formas de controlar el estrés y la ansiedad. Tu equipo de atención puede sugerirte terapeutas que podrían ser útiles para ti o tu hijo.
Preparación antes de la cita
Los problemas cardíacos congénitos graves, como la tetralogía de Fallot, suelen diagnosticarse durante el embarazo o poco después del nacimiento.
Si crees que tu hijo puede tener un problema cardíaco que no se identificó cuando nació, habla con su equipo de atención médica. Debes estar preparado para describir los síntomas de tu hijo. Pregunta a tus familiares si alguien nació con un problema cardíaco, llamado defecto cardíaco congénito. Algunos defectos cardíacos congénitos pueden ser hereditarios.
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
Si tienes tiempo para prepararte para la visita médica, considera seguir estos pasos.
- Haz una lista de tus síntomas o los de tu bebé, incluidos los que parezcan no estar relacionados con la tetralogía de Fallot.
- Toma nota de tus antecedentes familiares o los de tu hijo, incluidos los detalles del lado materno y paterno de la familia.
- Anota todos los medicamentos, vitaminas u otros suplementos que hayas tomado durante el embarazo, si es posible.
- Pide a un familiar o a un amigo que te acompañe, si es posible. En ocasiones, puede ser difícil recordar toda la información que se te proporciona durante una cita.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
En el caso de la tetralogía de Fallot, algunas preguntas básicas para hacerle a tu médico o al de tu hijo son las siguientes:
- ¿Cuál es la causa más probable de esta afección?
- ¿Existen otras causas posibles de estos síntomas?
- ¿Qué tipo de pruebas necesitamos mi hijo o yo? ¿Se requiere alguna preparación especial para estas pruebas?
- ¿Cuáles son los tratamientos disponibles y cuál me recomienda?
- ¿Cuáles son las posibles complicaciones del tratamiento?
- ¿Cuál es el pronóstico después de la cirugía?
- ¿Se debe restringir alguna actividad?
- ¿Mi hijo podrá practicar deporte? ¿Mi hijo podrá participar en las clases de gimnasia?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar del médico
Por lo general, te harán muchas preguntas, como:
- ¿Cuándo notaste por primera vez los síntomas de tu hijo?
- ¿Puedes describir los síntomas de tu hijo?
- ¿Cuándo se manifiestan estos síntomas?
- ¿Los síntomas van y vienen, o el niño los tiene siempre?
- ¿Parece que los síntomas empeoran?
- ¿Tienes antecedentes familiares de defectos cardíacos congénitos?
- ¿Hay algo que alivie los síntomas de tu hijo?
- ¿Tu hijo ha crecido y alcanzado los hitos fundamentales del desarrollo como se esperaba? (Si no estás seguro, pregúntale al pediatra de tu hijo).
Last Updated May 25, 2024
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use




