Hipogonadismo masculino
Descripción general
El hipogonadismo masculino es una afección en la cual el cuerpo no produce suficiente cantidad de la hormona que desempeña un papel clave en el crecimiento y desarrollo masculino durante la pubertad (testosterona) o en la cantidad suficiente de espermatozoides o en ambos.
Una persona puede nacer con hipogonadismo masculino o esta afección puede presentarse más tarde en la vida, a menudo por lesión o infección. Los efectos, y lo que puedes hacer al respecto, dependen de la causa y en qué momento de tu vida ocurre el hipogonadismo masculino. Algunos tipos de hipogonadismo masculino se pueden tratar con terapia de reemplazo de testosterona.
Síntomas
El hipogonadismo puede comenzar durante el desarrollo fetal, antes de la pubertad o durante la edad adulta. Los signos y síntomas dependen de cuándo aparece la afección.
Desarrollo fetal
Si el cuerpo no produce suficiente testosterona durante el desarrollo fetal, el resultado puede ser un retraso en el crecimiento de los órganos sexuales externos. De acuerdo con cuándo se desarrolla el hipogonadismo y cuánta testosterona está presente, un niño que es genéticamente masculino puede nacer con lo siguiente:
- Genitales femeninos
- Genitales que no son claramente masculinos ni femeninos (genitales ambiguos)
- Genitales masculinos subdesarrollados
Pubertad
El hipogonadismo masculino puede retrasar la pubertad o causar desarrollo incompleto o falta de desarrollo normal. Puede obstaculizar:
- El desarrollo de la masa muscular
- El engrosamiento de la voz
- El crecimiento de vello corporal y facial
- El crecimiento del pene y los testículos
Y puede causar:
- El crecimiento excesivo de los brazos y las piernas en relación con el tronco del cuerpo
- El desarrollo de tejido mamario (ginecomastia)
Adultez
En los hombres adultos, el hipogonadismo puede alterar ciertas características físicas masculinas y perjudicar la función reproductiva normal. Los primeros signos y síntomas pueden incluir los siguientes:
- Disminución del deseo sexual
- Disminución de la energía
- Depresión
Con el tiempo, los hombres con hipogonadismo pueden desarrollar lo siguiente:
- Disfunción eréctil
- Esterilidad
- Disminución del crecimiento de vello en la cara y el cuerpo
- Disminución de la masa muscular
- Desarrollo de tejido mamario (ginecomastia)
- Pérdida de masa ósea (osteoporosis)
El hipogonadismo grave también puede causar cambios mentales y emocionales. A medida que la testosterona disminuye, algunos hombres tienen síntomas similares a los de la menopausia en las mujeres. Estos pueden incluir lo siguiente:
- Dificultad para concentrarse
- Calores
Cuándo buscar asistencia
Consulta con tu proveedor de atención médica si tienes síntomas de hipogonadismo masculino. Encontrar la causa del hipogonadismo es un primer paso importante para obtener el tratamiento adecuado.
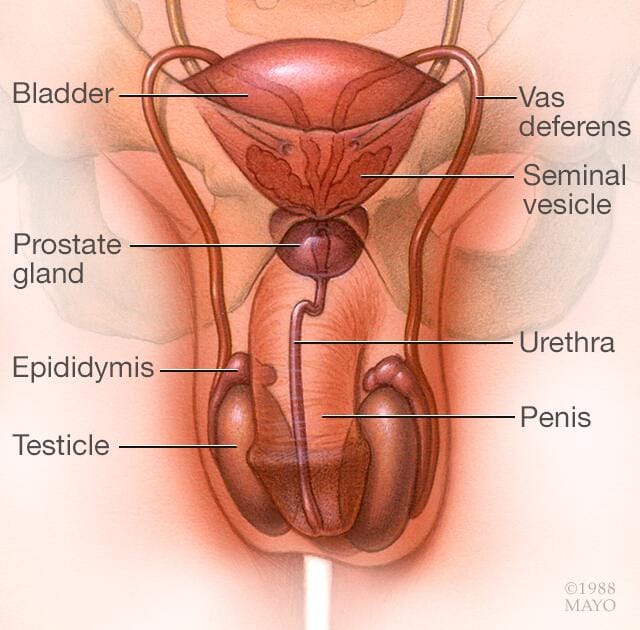
Causas
El hipogonadismo masculino significa que los testículos no producen suficiente cantidad de la hormona sexual masculina testosterona. Hay dos tipos básicos de hipogonadismo:
- Primario. Este tipo de hipogonadismo, también conocido como insuficiencia testicular primaria, se origina a partir de un problema en los testículos.
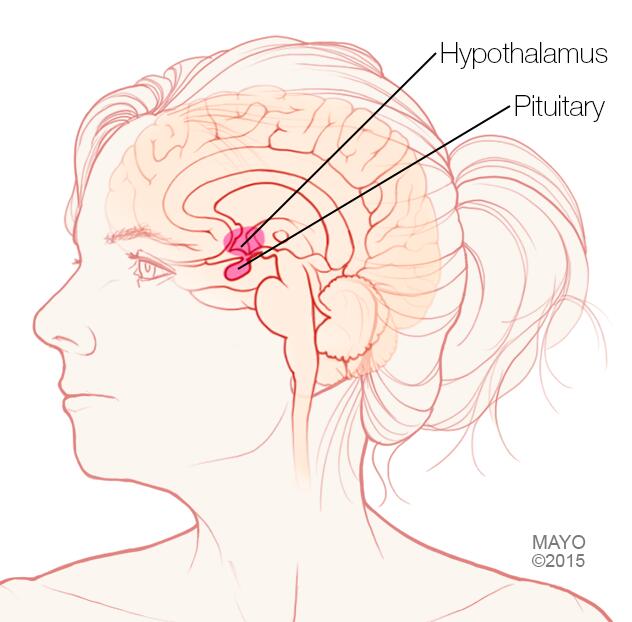
- Secundario. Este tipo de hipogonadismo indica un problema en el hipotálamo o en la glándula pituitaria, partes del cerebro que envían señales a los testículos para que produzcan testosterona. El hipotálamo produce la hormona liberadora de gonadotropina, que le indica a la glándula pituitaria que produzca la hormona estimulante de folículos hormona estimulante de folículos y la hormona luteinizante hormona luteinizante. La hormona luteinizante entonces envía señales a los testículos para que produzcan testosterona.
Cualquier tipo de hipogonadismo puede ser causado por un rasgo hereditario (congénito) o algo que sucede posteriormente en la vida (adquirido), como una lesión o una infección. A veces, el hipogonadismo primario y secundario ocurren juntos.
Hipogonadismo primario
Las causas comunes del hipogonadismo primario incluyen:
-
Síndrome de Klinefelter. Esta afección es el resultado de una anomalía congénita de los cromosomas sexuales X e Y. Un hombre normalmente tiene un cromosoma X y un cromosoma Y. En el síndrome de Klinefelter, hay dos o más cromosomas X además de un cromosoma Y.
El cromosoma Y contiene el material genético que determina el sexo de un niño y el desarrollo relacionado. El cromosoma X adicional que se da en el síndrome de Klinefelter provoca el desarrollo anormal de los testículos, lo que a su vez genera una producción deficiente de testosterona.
-
Testículos no descendidos. Antes del nacimiento, los testículos se desarrollan dentro del abdomen y normalmente descienden hasta su lugar permanente en el escroto. Algunas veces, uno o ambos testículos no descienden al nacer.
Esta afección a menudo se corrige por sí sola durante los primeros años de vida sin tratamiento. Si no se corrige en la primera infancia, puede provocar el mal funcionamiento de los testículos y una reducción de la producción de testosterona.
- Orquitis por parotiditis. Una infección por parotiditis que afecta los testículos y que ocurre durante la adolescencia o la edad adulta puede dañar los testículos, y afectar su función y la producción de testosterona.
- Hemocromatosis. Demasiado hierro en la sangre puede causar insuficiencia testicular o disfunción de la glándula pituitaria, lo que afecta la producción de testosterona.
- Lesión en los testículos. Debido a que los testículos se encuentran fuera del abdomen, son propensos a sufrir lesiones. El daño a ambos testículos puede causar hipogonadismo. El daño a un testículo puede no afectar la producción de testosterona total.
-
Tratamiento oncológico. La quimioterapia o la terapia de radiación en el tratamiento oncológico puede interferir en la producción de testosterona y esperma. Si bien en general los efectos de ambos tratamientos son temporales, puede haber infertilidad permanente.
Aunque muchos hombres recuperan su fertilidad a los pocos meses del tratamiento, tienen la opción de conservar el esperma antes de comenzar la terapia contra el cáncer.
Hipogonadismo secundario
En el hipogonadismo secundario, los testículos son normales pero no funcionan adecuadamente debido a un problema con la hipófisis o el hipotálamo. Existen varias afecciones que pueden causar hipogonadismo secundario, incluidas las siguientes:
- Síndrome de Kallmann. Se trata de un desarrollo anormal del área del cerebro que controla la secreción de las hormonas de la hipófisis (hipotálamo). Esta anomalía también puede afectar la capacidad para oler (anosmia) y causar daltonismo rojo-verde.
-
Trastornos hipofisarios. Una anomalía en la glándula pituitaria puede afectar a la liberación de hormonas de la glándula pituitaria a los testículos, lo que afecta la producción normal de testosterona. Un tumor hipofisario u otro tipo de tumor cerebral ubicado cerca de la hipófisis puede causar una deficiencia de testosterona o de otras hormonas.
Además, el tratamiento de un tumor cerebral, como la cirugía o la radioterapia, puede afectar la glándula pituitaria y causar hipogonadismo.
- Enfermedad inflamatoria. Ciertas enfermedades inflamatorias, como la sarcoidosis, la histiocitosis y la tuberculosis, afectan el hipotálamo y la glándula pituitaria, y pueden afectar la producción de testosterona.
- VIH o SIDA. El VIH o SIDA puede causar niveles bajos de testosterona al afectar el hipotálamo, la glándula pituitaria y los testículos.
- Medicamentos. El uso de ciertos medicamentos, como los analgésicos opiáceos y algunas hormonas, puede afectar a la producción de testosterona.
- Obesidad. Tener sobrepeso significativo a cualquier edad podría estar relacionado con el hipogonadismo.
- Envejecimiento. A medida que los hombres envejecen, hay una disminución lenta y progresiva en la producción de testosterona. La tasa varía enormemente.
Factores de riesgo
Los factores de riesgo para el hipogonadismo incluyen:
- VIH/SIDA
- Quimioterapia o radioterapia previas
- Envejecimiento
- Obesidad
- Desnutrición
El hipogonadismo puede ser hereditario. Si alguno de estos factores de riesgo está en tus antecedentes médicos familiares, díselo a tu médico.
Complicaciones
Las complicaciones del hipogonadismo no tratado difieren según el momento en que aparece: durante el desarrollo fetal, la pubertad o la edad adulta.
Las complicaciones podrían incluir lo siguiente:
- Genitales anormales
- Mamas masculinas agrandadas (ginecomastia)
- Infertilidad
- Disfunción eréctil
- Osteoporosis
- Baja autoestima
Diagnóstico
La detección temprana en los niños puede ayudar a prevenir problemas de pubertad tardía. El diagnóstico y tratamiento tempranos en los hombres ofrecen una mejor protección contra la osteoporosis y otras afecciones relacionadas.
Tu proveedor de atención médica llevará a cabo un examen físico y observará si el desarrollo sexual, como el vello púbico, la masa muscular y el tamaño de los testículos, es coherente con la edad.
Tu proveedor de atención médica examinará el nivel de testosterona en la sangre si tienes signos o síntomas de hipogonadismo. Debido a que los niveles de testosterona varían y generalmente son más altos en la mañana, los análisis de sangre generalmente se realizan temprano en el día, antes de las 10:00, posiblemente en más de un día.
Si los análisis confirman que tienes baja testosterona, en análisis adicionales se puede determinar si la causa es un trastorno testicular o una anomalía hipofisaria. Estos estudios podrían incluir:
- Análisis hormonales
- Análisis del semen
- Imagen de la hipófisis
- Estudios genéticos
- Biopsia testicular
Tratamiento
Hombres adultos
El hipogonadismo masculino generalmente se trata con reemplazo de testosterona para que los niveles de testosterona vuelvan a la normalidad. La testosterona puede ayudar a contrarrestar los signos y los síntomas del hipogonadismo masculino, como la disminución del deseo sexual, de la energía, del vello facial y corporal, y la pérdida de masa muscular y densidad ósea.
Para los hombres mayores que tienen un nivel bajo de testosterona, además de los signos y los síntomas de hipogonadismo debido al envejecimiento, los beneficios del reemplazo de testosterona son menos claros.
Mientras estés tomando testosterona, la Endocrine Society (Sociedad de Endocrinología) recomienda que el proveedor de atención médica te controle para ver la eficacia del tratamiento y los efectos secundarios varias veces durante el primer año de tratamiento y después, una vez al año.
Tipos de terapia de reemplazo de testosterona
No se han utilizado preparados orales de testosterona para el tratamiento del hipogonadismo porque pueden causar problemas de hígado graves. Además, no mantienen estables los niveles de testosterona.
Una preparación oral de reemplazo de testosterona aprobada por la Administración de Alimentos y Medicamentos, el undecanoato de testosterona (Jatenzo), se absorbe a través del sistema linfático. Podría evitar los problemas de hígado que se observan con otras formas orales de testosterona.
Otras preparaciones que puede elegir, de acuerdo con la conveniencia, el costo y la cobertura de tu seguro, incluyen:
-
Gel. Existen varios geles y soluciones disponibles, con diferentes formas de aplicación. De acuerdo con la marca, se frota la testosterona en la piel de la parte superior del brazo o del hombro (AndroGel, Testim, Vogelxo) o se aplica en la parte frontal e interna del muslo (Fortesta).
Tu cuerpo absorbe la testosterona a través de la piel. No te duches ni te bañes durante varias horas después de la aplicación del gel, para asegurarte de que se absorba.
Los efectos secundarios incluyen irritación de la piel y la posibilidad de transferir el medicamento a otra persona. Evita el contacto piel con piel hasta que el gel esté completamente seco, o cubre el área después de una aplicación.
-
Inyección. El cipionato de testosterona (Depo-Testosterone) y el enantato de testosterona se administran en un músculo o debajo de la piel. Tus síntomas pueden variar entre las dosis, según la frecuencia de las inyecciones.
Tú o un miembro de tu familia puede aprender a administrar las inyecciones de testosterona en tu casa. Si no te sientes cómodo administrándote las inyecciones, un miembro del equipo de atención médica puede aplicarlas.
El undecanoato de testosterona (Aveed) se administra por inyección intramuscular profunda, generalmente cada 10 semanas. Debe administrarse en el consultorio del proveedor de atención médica y puede tener efectos secundarios graves.
- Parche. Cada noche se aplica un parche que contiene testosterona (Androderm) en los muslos o el torso. Un posible efecto secundario es la reacción grave de la piel.
-
Encía y mejilla (cavidad bucal). El reemplazo de testosterona en la encía y en la mejilla es una pequeña sustancia parecida a la masilla que suministra testosterona a través de la depresión natural por encima de los dientes superiores, donde la encía se encuentra con el labio superior (cavidad bucal).
Este producto, que se toma tres veces al día, se pega a la línea de las encías y permite que el torrente sanguíneo absorba la testosterona. Puede causar irritación de las encías.
- Nasal. Este gel de testosterona (Natesto) se introduce en las fosas nasales. Esta opción reduce el riesgo de que el medicamento se transfiera a otra persona a través del contacto con la piel. La testosterona administrada por vía nasal debe aplicarse dos veces en cada fosa, tres veces al día, lo cual puede ser más incómodo que otros métodos de administración.
- Gránulos implantables. Los gránulos que contienen testosterona (Testopel) se implantan quirúrgicamente debajo de la piel cada tres a seis meses. Esto requiere una incisión.
La terapia de testosterona conlleva varios riesgos, incluidos:
- Aumento de la producción de glóbulos rojos
- Acné
- Senos agrandados
- Alteraciones del sueño
- Agrandamiento de la próstata
- Producción limitada de esperma
Tratamiento de la infertilidad por hipogonadismo
Si la causa es un problema hipofisario, se pueden administrar hormonas hipofisarias para estimular la producción de esperma y restaurar la fertilidad. Un tumor hipofisario puede requerir extracción quirúrgica, medicamentos, radiación o el reemplazo de otras hormonas.
A menudo no existe un tratamiento eficaz para restaurar la fertilidad en los hombres con hipogonadismo primario, pero las técnicas de reproducción asistida pueden ser útiles. Esta tecnología cubre una variedad de técnicas diseñadas para ayudar a las parejas que no han podido concebir.
Tratamiento para los varones
El tratamiento del retraso de la pubertad en los niños depende de la causa de fondo. Suplementos de testosterona administrados como una inyección pueden estimular la pubertad y el desarrollo de características sexuales secundarias, como el aumento de la masa muscular, la barba y el crecimiento del vello púbico, y el crecimiento del pene.
Estrategias de afrontamiento y apoyo
Tener hipogonadismo masculino puede afectar la imagen de uno mismo y, posiblemente, tus relaciones. Habla con tu proveedor de atención médica acerca de cómo puedes reducir la ansiedad y el estrés que a menudo acompañan a estas afecciones. Muchos hombres se benefician del asesoramiento psicológico o familiar.
Averigua si hay grupos de apoyo en tu área o en línea. Los grupos de apoyo te ponen en contacto con otras personas con problemas similares.
Preparación para la consulta
Aunque es probable que comiences por ver a tu médico de familia o a otro proveedor de atención médica, puede que se te remita a una persona que se especialice en las glándulas productoras de hormonas (endocrinólogo).
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
Prepara una lista de lo siguiente:
- Los síntomas, incluidos aquellos que quizás no parezcan estar relacionados con la razón por la cual programaste la cita y cuándo comenzaron
- Información personal clave, incluidos cualquier cosa que genere estrés significativo, cambios de vida recientes y antecedentes de enfermedades o cirugías en la infancia
- Todos los medicamentos, las vitaminas u otros suplementos que tomes, incluidas las dosis
- Preguntas para hacerle al proveedor de atención médica
Estas son algunas preguntas que puedes hacerle al proveedor de atención médica en relación con el hipogonadismo masculino:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Existen otras causas posibles de mis síntomas?
- ¿Qué pruebas necesito hacerme?
- ¿Es probable que mi afección sea temporal o crónica?
- ¿Qué tratamientos hay disponibles?
- Tengo otras afecciones médicas. ¿Cómo puedo controlarlas de manera conjunta?
- ¿Hay alguna restricción que deba seguir?
- ¿Hay folletos u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar de tu proveedor de atención médica
Prepárate para responder preguntas sobre tu afección, tales como:
- ¿Los síntomas fueron continuos u ocasionales?
- ¿Cuál es la gravedad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
- ¿Cuándo comenzaste la pubertad? ¿Te pareció que fue más temprano o más tarde que tus compañeros?
- ¿Tuviste algún problema de crecimiento cuando eras niño o adolescente?
- ¿Te has lesionado los testículos?
- ¿Tuviste paperas (parotiditis) cuando eras niño o adolescente? ¿Recuerdas si sentiste dolor en los testículos mientras tenías paperas (parotiditis)?
- ¿Tenías testículos no descendidos cuando eras bebé?
- ¿Te sometiste a una cirugía por una hernia inguinal o a una cirugía genital cuando eras niño?
Last Updated Sep 29, 2021
© 2024 Mayo Foundation for Medical Education and Research (MFMER). All rights reserved. Terms of Use



